Ekspert medyczny artykułu
Nowe publikacje
Torakoskopia
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Torakoskopia to zabieg stosowany przez lekarza w celu zbadania przestrzeni wewnątrz klatki piersiowej (poza płucami). Torakoskopia jest zalecana w ściśle określonych wskazaniach, w szczególności w leczeniu samoistnej odmy opłucnowej. Zabieg jest skuteczny zarówno pod względem diagnostycznym, jak i terapeutycznym. Jest minimalnie traumatyczny i bardzo rzadko towarzyszą mu powikłania śródoperacyjne lub pooperacyjne.
Główną „zaletą” torakoskopii jest brak konieczności wykonywania dużych nacięć uszkadzających tkanki. Torakoskopię wykonuje się poprzez nakłucia w ścianie klatki piersiowej, przy użyciu specjalnych narzędzi endoskopowych. Obecnie wiele interwencji w obrębie klatki piersiowej można wykonać za pomocą torakoskopii. Zabieg jest istotny, jeśli zachodzi potrzeba diagnozowania lub leczenia patologii płucnych i sercowo-naczyniowych, chorób narządów śródpiersia oraz przełyku, klatki piersiowej i opłucnej.
Wskazania do zabiegu
Torakoskopia jest często zabiegiem z wyboru w przypadku wielu stanów patologicznych, ponieważ nie charakteryzuje się intensywnym bólem pooperacyjnym, powikłania występują rzadko, nie ma potrzeby, aby pacjent przebywał na oddziale intensywnej terapii. Torakoskopia może być zalecana w przypadku następujących patologii:
- Gromadzenie się powietrza w jamie opłucnej ( odma samoistna );
- Zapalenie opłucnej;
- Urazy klatki piersiowej (zamknięte, otwarte);
- Rozedma płuc pęcherzowa (tworzenie się torbieli powietrznych w płucach na skutek zniszczenia pęcherzyków płucnych);
- Uogólniona postać miastenii (wykonanie torakoskopowej tymektomii);
- Nadpotliwość dłoni (wykonać sympatektomię torakoskopową);
- Rozlane zmiany w płucach (ziarniniakowatość, zapalenie pęcherzyków płucnych );
- Nowotwory łagodne i złośliwe płuc;
- Rak piersi (wykonanie limfadenektomii przymostkowej);
- Procesy nowotworowe i uchyłki przełyku.
Osobno należy wspomnieć o torakoskopii z użyciem kamery światłowodowej. Metoda ta ma duże możliwości wizualne. W razie potrzeby podczas zabiegu możliwe jest usunięcie płynu gromadzącego się w jamie opłucnej lub płucach, a także pobranie materiału biologicznego do dalszej analizy histologicznej.
Torakoskopia, stosowana w celach diagnostycznych, w 99,9% przypadków pozwala na prawidłową diagnozę choroby. Jednak interwencja jest zalecana tylko wtedy, gdy inne metody diagnostyczne nie mogą być użyte z jakichkolwiek powodów lub nie mają wystarczającej skuteczności i informatywności. Istnieje kilka powodów takiego stanu rzeczy:
- Konieczność znieczulenia ogólnego;
- Wysoki koszt i traumatyczność procedury diagnostycznej;
- Teoretycznie istnieje możliwość zakażenia.
Biorąc pod uwagę te niuanse, specjaliści starają się nie stosować torakoskopii w celach profilaktycznych: zabieg jest zalecany wyłącznie w przypadku ścisłych wskazań, w szczególności:
- Aby określić stadium nowotworu; [ 1 ]
- W celu wyjaśnienia wszystkich szczegółów u chorych z zapaleniem opłucnej o nieznanej etiologii, pobrania materiału biologicznego lub usunięcia płynu.
Torakoskopię zleca się, jeżeli w konkretnym przypadku staje się ona jedyną możliwą lub najbardziej informatywną metodą postawienia prawidłowej diagnozy i ustalenia dalszej taktyki leczenia.
Samoistna odma opłucnowa jest częstym wskazaniem do hospitalizacji pacjentów z chorobami płuc wymagającymi natychmiastowej interwencji medycznej w specjalistycznych klinikach chirurgii klatki piersiowej lub chirurgii. [ 2 ]
Torakoskopia w przypadku odmy opłucnowej jest wskazana:
- W przypadku nieskuteczności drenażu przezklatkowego (nieszczelność płuc z postępującą lub utrwaloną odmą opłucnową);
- W przypadku nawracającej samoistnej odmy opłucnowej;
- Kiedy odma opłucnowa rozwija się u pacjentów, u których w przeszłości występowała odma po drugiej stronie;
- W przypadku braku ustąpienia odmy opłucnowej u osób ze zwiększonym ryzykiem somatycznym kwalifikującym do torakotomii.
Według statystyk, najczęstszą przyczyną samoistnej odmy opłucnowej są procesy nowotworowe w płucach, gruźlica, sarkoidoza płucna.
Torakoskopia w gruźlicy - w szczególności w gruźliczym wysiękowym zapaleniu opłucnej lub ropniaku opłucnej - pomaga wizualnie ocenić charakter zmiany, wykonać celowaną biopsję opłucnej w celu morfologicznej weryfikacji patologii i wykonać miejscową sanację jamy opłucnej. Chirurg otwiera poszczególne obrzęknięte obszary, usuwa wysięk i włóknik, przemywa jamę roztworami antyseptycznymi i przeciwgruźliczymi, leczy opłucną laserem lub ultradźwiękami, wykonuje częściową pleuroektomię, drenuje jamę opłucnej.
Przygotowanie
Mimo że torakoskopia należy do zabiegów małoinwazyjnych, jest to nadal trudna operacja chirurgiczna, do której należy się odpowiednio przygotować. Na wstępnym etapie pacjent przechodzi niezbędne badania i elektrokardiografię.
Pacjent powinien wcześniej poinformować lekarza, jeśli ma jakieś przewlekłe patologie (w tym choroby serca), skłonności do alergii. Ważne jest, aby ostrzec lekarza, jeśli występuje systematyczne przyjmowanie leków (często niektóre leki, które wymagają regularnego przyjmowania, są tymczasowo odstawiane, aby uniknąć rozwoju powikłań).
Szczególnie ważne jest zgłoszenie przyjmowania leków rozrzedzających krew.
Jeśli lekarz zezwolił na pozostawienie porannej dawki jakichkolwiek leków potrzebnych do dalszego leczenia, najlepiej połknąć tabletki bez popijania płynem. Dozwolone jest użycie najmniejszego możliwego łyka wody.
Torakoskopię wykonuje się na czczo: pacjent nie powinien jeść ani pić żadnych pokarmów ani napojów około 12 godzin przed operacją. Oznacza to, że jeśli zabieg zaplanowano na pierwszą połowę dnia, dozwolone jest jedynie lekkie jedzenie w nocy.
Przed zabiegiem należy również unikać picia alkoholu (nawet wody) i palenia.
Obowiązkowe jest wzięcie prysznica w celu oczyszczenia skóry z zanieczyszczeń, co zmniejszy ryzyko wystąpienia infekcji podczas zabiegu.
Jeśli masz wyjmowane protezy, musisz je wyjąć. To samo dotyczy soczewek kontaktowych, aparatów słuchowych, biżuterii itp.
Podstawowy zakres badań przedoperacyjnych obejmuje takie procedury, jak:
- Ogólne badania kliniczne krwi i moczu;
- Oznaczanie grupy krwi i czynnika Rh;
- Biochemia krwi (oznaczanie glukozy, bilirubiny całkowitej i bezpośredniej, białka, kreatyniny, ALT i AST, fosfatazy alkalicznej itp.);
- Badania krwi w kierunku RW, HIV, zapalenia wątroby typu B i C;
- Koagulogram;
- Elektrokardiogram z transkryptami;
- Promienie rentgenowskie ( fluorografia ).
Wszystkie te testy są obowiązkowe przed torakoskopią. Inne procedury mogą być również przepisywane indywidualnie, zgodnie ze wskazaniami. Czasami zachodzi potrzeba konsultacji z lekarzami subspecjalizacji.
Wszystkie niezbędne badania laboratoryjne należy wykonać nie wcześniej niż 7–10 dni przed planowaną torakoskopią.
Technika torakoskopia
Torakoskopię wykonuje się w znieczuleniu ogólnym, w razie potrzeby chore płuco jest „wyłączane” z procesu wentylacji. Pozycja pacjenta na stole operacyjnym jest taka, że leży na zdrowej stronie.
Po podaniu znieczulenia pacjent zasypia. Chirurg używa skalpela do wykonania małych nacięć (średnio 2 cm), przez które wprowadza trokar, a następnie torakoskop i dodatkowe instrumenty przez jego tuleję. Nacięć może być dwa lub trzy, dokładne miejsce nacięć wybiera się w zależności od lokalizacji strefy patologicznej w jamie klatki piersiowej.
Za pomocą torakoskopu specjalista ocenia stan jamy opłucnej, wykonuje niezbędne zabiegi (pobiera materiał do biopsji, drenażu itp.).
Na zakończenie zabiegu w jednym z nacięć umieszcza się dren w celu odprowadzenia nagromadzonego płynu opłucnowego i utrzymania odpowiedniego ciśnienia śródopłucnowego.
Ogólnie rzecz biorąc, istnieje kilka odmian torakoskopii. Najbardziej znana jest metoda Friedla, którą można wykonać zarówno w znieczuleniu ogólnym, jak i miejscowym. [ 3 ] Przez nacięcie wprowadza się do opłucnej specjalną igłę z opadającym trzpieniem, co ułatwia prawidłowy wybór kierunku kanału torakoskopowego. Następnie przez nacięcie wprowadza się trokar z krótką rurką bronchoskopową, przez którą do jamy wprowadza się aspirator z miękką końcówką do odsysania wydzielin ropnych lub wysiękowych. [ 4 ] Razem z narzędziami chirurgicznymi do jamy wprowadza się urządzenie optyczne do wizualizacji i obrazowania opłucnej.
Jeśli wykonuje się torakoskopię z biopsją, biomateriał pobiera się na ostatnim etapie operacji. Wymaga to specjalnych kleszczy podłączonych do urządzenia optycznego lub igły biopsyjnej. Pod obserwacją teleskopową kleszcze są wprowadzane do obszaru planowanego pobrania biomateriału, otwierane są szczoteczki i odgryzane jest wymagana ilość tkanki. Do zatamowania krwawienia stosuje się koagulator.
Torakoskopię jamy opłucnej wykonuje się poprzez założenie głębokich szwów skórnych i mięśniowych w kształcie litery U w miejscu nacięcia, z wyjątkiem nacięcia, w którym umieszcza się dren silikonowy podłączony do aparatu aspiracyjnego w celu usunięcia resztek płynu, powietrza i krwi.
Diagnostyczna torakoskopia trwa zazwyczaj nie dłużej niż 40 minut, jednak zabieg leczniczy może trwać kilka godzin (średnio 1,5–2,5 godziny).
Po zabiegu pacjent pozostaje pod obserwacją, aby w porę wykryć ewentualne powikłania.
Torakochirurgia płuc wykonuje torakochirurg z użyciem intubacji lub znieczulenia ogólnego, które ustala się w zależności od stanu, wieku i innych indywidualnych cech pacjenta. U dzieci, młodzieży lub osób niestabilnych psychicznie wskazane jest tylko znieczulenie ogólne. W niektórych przypadkach terapeutycznej torakoskopii możliwe jest śródoperacyjne odłączenie jednego płuca.
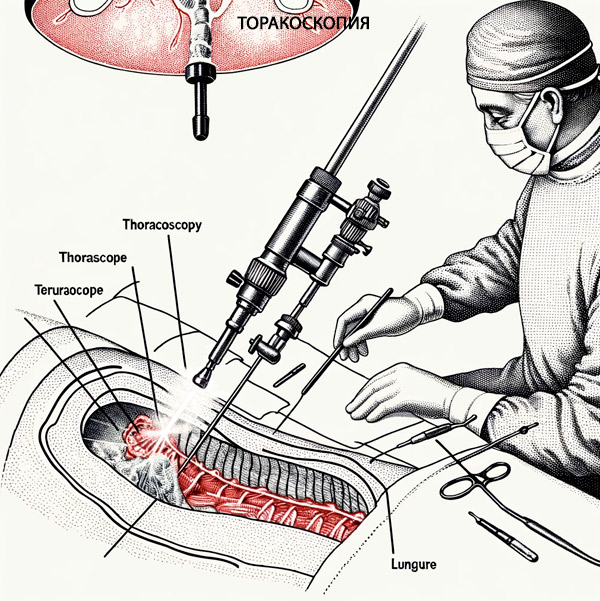
U chorych z ciężkimi postaciami zapalenia opłucnej na kilka dni przed endoskopią wykonuje się nakłucia opłucnej, co pozwala na zmniejszenie stresującego efektu całkowitego opróżnienia jamy opłucnej z płynu podczas torakoskopii, a także na zapobieżenie gwałtownemu przemieszczeniu śródpiersia w momencie wprowadzenia torakoskopu. Urządzenie jest metalową rurką o średnicy do 10 mm z dwoma kanałami optycznymi. Przez jeden kanał do badanej jamy dostarczane jest światło, a przez drugi kanał obraz przekazywany jest na ekran kamery i monitora. [ 5 ]
Torakoskopię śródpiersia wykonuje się najczęściej w czwartej przestrzeni międzyżebrowej, nieco przed linią pachową środkową. W tym obszarze znajduje się stosunkowo niewiele mięśni i naczyń międzyżebrowych, co minimalizuje prawdopodobieństwo urazu. Jednocześnie przestrzeń opłucnej jest tutaj wyraźnie widoczna. Jeśli występują grube bruzdy i odsączony płyn, torakocentezę wykonuje się w obszarze skrajnej bliskości jamy do ściany klatki piersiowej. Przed zabiegiem należy wykonać wielokierunkową fluoroskopię, aby określić najbardziej odpowiedni punkt do torakocentezy. [ 6 ]
Przeciwwskazania do zabiegu
Sam zabieg torakoskopii nie zagraża życiu pacjenta, dlatego wskazane przeciwwskazania są zawsze względne i zależą przede wszystkim od stanu organizmu i jego zdolności do tolerowania znieczulenia ogólnego. Zabieg może zostać odwołany, jeśli jego jakościowe wykonanie może być wątpliwe ze względu na stany dekompensacji, przede wszystkim ze strony układu sercowo-naczyniowego i oddechowego.
Przeciwwskazania chirurgiczne do wykonania torakoskopii obejmują:
- Całkowite zrośnięcie (zarośnięcie) jamy opłucnej, uniemożliwiające użycie urządzenia endoskopowego i zwiększające ryzyko uszkodzenia narządów i krwawienia;
- Koagulopatia (zaburzenia krzepnięcia krwi).
Większość chirurgów klatki piersiowej uważa, że oznaki uszkodzenia serca, głównych naczyń krwionośnych, dużych oskrzeli i tchawicy oraz niestabilna hemodynamika są przeciwwskazaniami.
Torakoskopii nie wykonuje się w przypadku zawału mięśnia sercowego, udaru mózgu, ciężkich zaburzeń krążenia mózgowego oraz niektórych innych chorób współistniejących, których przebieg ustalany jest indywidualnie.
Powikłania po zabiegu
Torakoskopia jest stosunkowo bezpieczną interwencją, która zawsze ma pierwszeństwo przed operacjami jamy brzusznej. Rozwój działań niepożądanych po torakoskopii jest rzadki, chociaż nie można ich całkowicie wykluczyć.
Bezpośrednio podczas operacji możliwe jest mechaniczne uszkodzenie płuca lub pobliskich narządów, czasami dochodzi do uszkodzenia naczyń, występuje krwawienie, chociaż to już należy do kategorii powikłań chirurgicznych. W fazie pooperacyjnej istnieje ryzyko procesów zakaźnych, obrzęku, krwiaka opłucnej, odmy opłucnowej.
Pacjenci po torakoskopii mogą skarżyć się na kaszel, ból w klatce piersiowej. W większości przypadków są to normalne objawy, które ustępują w ciągu 2-3 dni, jeśli pacjent odpoczywa w łóżku i stosuje się wszystkie zalecenia medyczne.
Powikłania mogą wystąpić zarówno podczas torakoskopii, jak i w okresie pooperacyjnym. [ 7 ]
Uszkodzenie płuc, krwawienie jest możliwe, jeśli narzędzia są wprowadzane niedbale i nieprawidłowo. Aby naprawić problem, zszywa się uszkodzony obszar. Jeśli uszkodzenie naczyniowe jest niewielkie, stosuje się podwiązanie lub kauteryzację. Jeśli uszkodzone jest duże naczynie, torakoskopia zostaje przerwana i wykonywana jest doraźna torakotomia.
W wyniku gwałtownego spadku ciśnienia krwi, zaburzenia czynności serca, zapadnięcia się płuc podczas nakłucia klatki piersiowej może rozwinąć się wstrząs, wymagający natychmiastowych działań reanimacyjnych.
Zaburzenie rytmu serca może być wywołane przez nieostrożne manipulacje podczas interwencji, podrażnienie mięśnia sercowego. Często nie jest możliwe ustalenie przyczyny arytmii.
Niektórzy pacjenci zgłaszają duszność po torakoskopii. Aby wyeliminować to zjawisko, stosuje się terapię tlenową.
Niedostateczne przygotowanie narzędzi, naruszenie sterylności podczas torakoskopii może doprowadzić do wniknięcia zakażenia do rany. Zapalenie ropne objawia się bólem w okolicy rany pooperacyjnej, gorączką, gorączką, ogólnym osłabieniem.
Jeśli tkanka płucna nie zostanie odpowiednio zszyta, może rozwinąć się odma opłucnowa, a uszkodzenie błony surowiczej lub zakażenie mogą doprowadzić do zapalenia opłucnej.
Warto zaznaczyć, że opisane powikłania po torakoskopii zdarzają się niezwykle rzadko.
Opieka po zabiegu
Po torakoskopii pacjent budzi się w sali pooperacyjnej. Jeśli wprowadzono rurkę drenażową, zostanie ona podłączona do urządzenia drenażowego.
Pacjent pozostaje na oddziale przez kilka godzin lub na całą noc, a następnie zostaje przeniesiony na oddział stacjonarny.
Palenie tytoniu w okresie pooperacyjnym jest zabronione.
Często lekarz zaleca, aby zacząć ruszać się jak najwcześniej, okresowo wstawać, spacerować tak dużo, jak to możliwe. Zapobiega to rozwojowi zapalenia płuc i zakrzepicy. Zalecane są również ćwiczenia oddechowe i specjalne ćwiczenia poprawiające stan układu oddechowego.
Rurkę drenażową usuwa się po zatrzymaniu wydzieliny. Po usunięciu lekarz zakłada opatrunek, który można usunąć najwcześniej po 48 godzinach.
Prysznic jest dozwolony 2 dni po usunięciu drenażu. Jeśli nie ma wydzieliny, nie ma potrzeby zakładania opatrunku po prysznicu: wystarczy osuszyć miejsca nacięcia suchym, czystym ręcznikiem.
Kąpiel po zabiegu torakoskopii nie jest zalecana, dopóki nie wyrazi na to zgody lekarz.
Zalecana jest dobrze zbilansowana dieta bogata w białko, warzywa, owoce i produkty pełnoziarniste. Ważne jest picie wystarczającej ilości wody (chyba że lekarz zaleci inaczej).
Nie należy planować podróży samolotem. Należy wcześniej skonsultować się z lekarzem.
Przez miesiąc po torakoskopii nie zaleca się podnoszenia ciężarów o wadze większej niż 3–4 kg.
Przed wypisaniem ze szpitala specjalista zbada stan nacięć chirurgicznych, udzieli niezbędnych zaleceń dotyczących pielęgnacji rany. Szwy zostaną usunięte po około 7 dniach.
Czas pobytu w szpitalu zależy od wielu czynników – przede wszystkim od rodzaju i zakresu wykonanej torakoskopii, od wstępnej diagnozy i ogólnego stanu pacjenta.
Należy koniecznie poinformować lekarza:
- Jeśli duszność rozwinęła się i pogorszyła;
- Jeśli Twoja klatka piersiowa, szyja, twarz są opuchnięte;
- Jeśli nastąpi nagła zmiana głosu, tachykardia;
- Jeżeli temperatura wzrośnie powyżej 38°C, z rany wydobywa się wydzielina (szczególnie o nieprzyjemnym zapachu i gęstej konsystencji).
W większości przypadków torakoskopia nie wiąże się z powikłaniami, powrót do zdrowia jest stosunkowo łatwy, jeżeli pacjent stosuje się do wszystkich zaleceń lekarskich.

