Ekspert medyczny artykułu
Nowe publikacje
Zawał mięśnia sercowego prawej komory
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Ognisko martwicy tkanki mięśniowej w grubości ściany prawej komory serca – mięśnia sercowego – określane jest mianem zawału mięśnia sercowego prawej komory.
Ostry zawał mięśnia sercowego obejmujący wyłącznie prawą komorę jest znacznie rzadszy niż zawał mięśnia sercowego lewej komory, ponieważ ściany prawej komory są cieńsze, a ciśnienie w niej jest niższe. [ 1 ]
Epidemiologia
Zamknięcie prawej tętnicy wieńcowej jest rzadkie, więc zawał obejmujący tylko mięsień sercowy prawej komory stanowi około 4% przypadków. W 30% przypadków klinicznych ogniskową martwicę mięśnia sercowego prawej komory obserwuje się u pacjentów z dolnym tylnym przezściennym zawałem mięśnia sercowego lewej komory, a w 10-50% przypadków łączy się ona z dysfunkcją mięśnia sercowego dolnej ściany lewej komory.
Relatywnie niski wskaźnik zawału prawej komory serca można wyjaśnić kilkoma czynnikami: mniejszym zapotrzebowaniem prawej komory na tlen z powodu mniejszej masy mięśniowej i obciążenia pracą; zwiększonym przepływem krwi w fazie rozkurczu i skurczu; bardziej rozległym obocznym krążeniem prawej komory, głównie ze strony lewej tętnicy wieńcowej; oraz dyfuzją tlenu z krwi wewnątrzkomorowej przez cienką ścianę żyły przedniej do żył przegrody międzykomorowej. [ 2 ], [ 3 ]
Przyczyny zawał mięśnia sercowego prawej komory
Najczęstszą przyczyną zawału prawej komory jest ostra niewydolność wieńcowa, która powstaje w wyniku ustania dopływu krwi do tkanki ściany prawej komory wskutek miażdżycowej niedrożności proksymalnego odcinka naczynia doprowadzającego – dominującej prawej tętnicy wieńcowej, która odchodzi od prawej zatoki aorty (nad prawym płatkiem zastawki aortalnej) lub lewej tętnicy zstępującej przedniej (lewej tętnicy międzykomorowej przedniej).
Całkowite zamknięcie światła prawej tętnicy wieńcowej od jej początku do środka spiczastego zewnętrznego brzegu prawej komory przez zakrzepicę lub zator może spowodować zawał mięśnia sercowego nie tylko prawej komory, ale także dolnej ściany lewej komory, często łączoną martwicę mięśnia sercowego w obu komorach. Wyjaśnia się to tym, że prawa tętnica wieńcowa serca - oprócz zaopatrywania w krew prawej komory - zaopatruje w krew 25-30% lewej komory.
Więcej informacji:
Czynniki ryzyka
Czynniki zwiększające ryzyko zawału prawej komory serca obejmują:
- Dławica piersiowa (stabilna i niestabilna);
- Choroba niedokrwienna serca;
- Nadciśnienie tętnicze (nadciśnienie tętnicze);
- Podwyższony poziom cholesterolu we krwi (hiperlipidemia) prowadzący do miażdżycy naczyń serca;
- Hipodynamia (brak aktywności fizycznej);
- Nadwaga i palenie.
Patogeneza
Mechanizm zmian w komórkach mięśnia sercowego (kardiomiocytach) polega na zaprzestaniu dopływu krwi, tj. tlenu, który jest niezbędny do metabolizmu wewnątrzkomórkowego.
W wyniku niedokrwienia w strefie niedokrwienia dochodzi do martwiczego obumarcia kardiomiocytów - wskutek braku tlenu i podstawowych substancji odżywczych - z wytworzeniem przez miofibroblasty tkanki ziarninowej i przez fibroblasty mięśnia sercowego tkanki bliznowatej z gromadzeniem się fibrylarnego kolagenu na uszkodzonym obszarze mięśnia sercowego.
Objawy zawał mięśnia sercowego prawej komory
W przypadku zawału prawej komory serca pierwszymi objawami są silny ból w klatce piersiowej (promieniujący do barku i łopatki), duszność, obrzęki obwodowe i zimne poty.
Widzieć:
Również zawał tej lokalizacji charakteryzuje się takimi objawami jak:
- Spadek ciśnienia tętniczego w postaci niekontrolowanego niedociśnienia;
- Obrzęk żyły szyjnej spowodowany wzrostem ciśnienia wdechowego w prawym przedsionku i wstecznym przepływem krwi (regurgitacją) przez zastawkę trójdzielną aorty - objaw Kussmaula.
Nasilenie objawów i stan chorych zależą od stadium zawału: ostrego (pierwsze dwie godziny od wystąpienia zawału), ostrego (pierwsze dziesięć dni), podostrego (od dziesiątego dnia do dwóch miesięcy) lub bliznowaciejącego (które rozpoczyna się pod koniec drugiego miesiąca od wystąpienia zawału i trwa do sześciu miesięcy).
W zależności od głębokości uszkodzenia mięśnia sercowego wyróżnia się następujące rodzaje zawału prawej komory:
- Podnasierdziowe (z ogniskiem martwicy w warstwie zewnętrznej, pod nasierdziem);
- Podwsierdziowe (z uszkodzeniem warstwy wewnętrznej – pod wsierdziem wyściełającym wnętrze serca);
- Śródścienne (z lokalizacją strefy martwicy w grubości ściany komory),
- Przezścienne (z uszkodzeniem całej grubości mięśnia sercowego).
Komplikacje i konsekwencje
Powikłania zawału prawej komory serca wahają się od ciężkiego niedociśnienia tętniczego i migotania komór do wstrząsu kardiogennego. A następstwa obejmują:
- Miażdżyca pozawałowa serca;
- Akinezja mięśnia sercowego;
- Uszkodzenie przegrody międzykomorowej prowadzące do pęknięcia przegrody;
- Tętniak prawej komory
- Dysfunkcja lub pęknięcie mięśni brodawkowatych w ścianie komory;
- Niewydolność serca prawokomorowa z dusznością i obrzękiem;
- Rozwój bloku przedsionkowo-komorowego II-III stopnia.
Diagnostyka zawał mięśnia sercowego prawej komory
Typowa triada widoczna podczas badania fizykalnego to niedociśnienie z towarzyszącym rozdęciem żyły szyjnej i czystymi płucami. Zachowana funkcja lewej komory (LV) potwierdza rozpoznanie. [ 4 ]. Szmer niedomykalności zastawki trójdzielnej, objaw Kussmaula (zwiększone centralne ciśnienie żylne przy wdechu, objawiające się poszerzeniem żyły szyjnej) i tętno paradoksalne są oznakami istotnych skutków hemodynamicznych spowodowanych niedokrwieniem prawej komory. [ 5 ]. W niektórych przypadkach objawy te nie występują przy przyjęciu do szpitala i nie występują do momentu przepisania leków moczopędnych lub azotanów.
Publikacja - Zawał mięśnia sercowego: diagnostyka poświęcona jest diagnostyce
W pierwszej kolejności wykonuje się diagnostykę instrumentalną: elektrokardiografię (EKG), echokardiografię, [ 6 ] koronarografię, scyntygrafię komór serca, koronarografię.
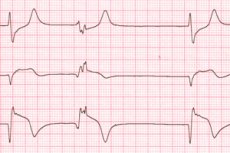
Ponieważ standardowy 12-odprowadzeniowy elektrokardiogram jest niewystarczający do oceny zaangażowania prawej komory, zawsze stosuje się prawe odprowadzenia przedsercowe. Do objawów EKG zawału mięśnia sercowego prawej komory należą: uniesienie odcinka ST (przesunięcie w górę) w dolnych odprowadzeniach (jak również w lewych odprowadzeniach przedsercowych V1-V3); skierowana w górę szeroka fala T; i rozszerzone fale Q. [ 8 ]
Zobacz także:
Konieczne jest przeprowadzenie badań krwi w celu określenia poziomu enzymów sercowych (troponiny), izoenzymów kinazy kreatynowej, aminotransferazy asparaginianowej i dehydrogenazy mleczanowej, liczby białych krwinek i odczynu Biernackiego (OB).
Konieczne jest przeprowadzenie diagnostyki różnicowej z innymi ostrymi schorzeniami serca i układu krążenia o podobnych objawach: tamponadą serca, ostrym zespołem wieńcowym, zatorowością płucną, zaciskającym zapaleniem osierdzia.
Z kim się skontaktować?
Leczenie zawał mięśnia sercowego prawej komory
Leczenie zawału prawej komory serca przeprowadza się za pomocą:
- Tromboliza reperfuzyjna (leczenie przeciwpłytkowe lub trombolityczne) – ma na celu zniszczenie skrzepu i przywrócenie dopływu krwi do mięśnia sercowego;
- Dożylne wlewy objętościowe - dożylne wlewy roztworu soli fizjologicznej (40 ml na minutę) z monitorowaniem hemodynamicznym - w celu dostosowania obciążenia wstępnego prawej komory i optymalizacji rzutu serca;
- Kontrolę i utrzymanie częstości akcji serca i rytmu serca, a w przypadku objawowego spadku częstości akcji serca stosuje się atropinę (0,5-1 mg w/v);
- Wspomaganie inotropowe kurczliwości mięśnia sercowego - poprzez dożylne podawanie leków kardiotonicznych, w szczególności dobutaminy (2-5 µg na kg masy ciała na minutę, ze zwiększaniem dawki co 10 minut).
W przypadku trombolizy reperfuzyjnej stosuje się dożylnie leki takie jak aspiryna i heparyna oraz inne leki trombolityczne: streptokinazę (Streptazę), tenekteplazę, alteplazę.
Tydzień po wystąpieniu zawału pacjentowi mogą zostać przepisane tabletki z inhibitorami agregacji płytek krwi: klopidogrelem (Plavix) lub tyklopidyną (Ticlid).
Podawanie nitrogliceryny w zawale prawej komory serca. Nitrogliceryna, rozluźniając włókna mięśni gładkich ścian naczyń krwionośnych, powoduje ich rozszerzenie, a także obniża ciśnienie krwi. Jest stosowana w celu złagodzenia ostrych skurczów naczyń wieńcowych w dusznicy bolesnej. W zawale prawej komory - przy gwałtownym spadku ciśnienia krwi - lek ten może powodować omdlenia, dlatego jego stosowanie jest przeciwwskazane. Ponadto przy upośledzonym skurczu mięśnia sercowego i niewydolności prawej komory azotany mogą prowadzić do pogorszenia stanu.
Przeczytaj także - zawał mięśnia sercowego: leczenie
Zapobieganie
Aby uniknąć zawału mięśnia sercowego o dowolnej lokalizacji, należy podjąć działania zapobiegające patologiom układu sercowo-naczyniowego, wśród których w pierwszej kolejności - miażdżycy i chorobie wieńcowej, które są główną przyczyną uszkodzenia mięśnia sercowego.
Aby to osiągnąć, należy pozbyć się złych nawyków, zachować aktywność fizyczną, pozbyć się nadwagi i ograniczyć spożycie produktów bogatych w „zły” cholesterol.
Prognoza
Tylko terminowe i właściwe leczenie daje pomyślne rokowanie dla pacjentów, którzy przeszli zawał prawej komory serca. I należy pamiętać, że pogarsza się on w obecności powikłań. Zobacz - zawał mięśnia sercowego: rokowanie i rehabilitacja
Jeżeli u pacjentów nie występowała niewydolność prawej komory, śmiertelność szpitalna w ciągu 30 dni wynosiła 4,4% w przypadku leczenia trombolitycznego i 3,2% w przypadku PCI. U pacjentów z niewydolnością prawej komory wskaźnik ten wzrasta do 13% w przypadku trombolizy i 8,3% w przypadku PCI. U pacjentów z wstrząsem kardiogennym śmiertelność wzrasta do 100% w przypadku trombolizy i 44% w przypadku PCI. [ 9 ]

