Ekspert medyczny artykułu
Nowe publikacje
Choroba zwyrodnieniowa stawów
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
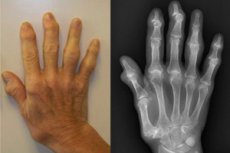
Choroba zwyrodnieniowa stawów, czyli poliosteoartroza stawów, to uszkodzenie wielu stawów ruchomych – zarówno międzykręgowych, jak i obwodowych, małych i dużych. Podstawą rozwoju patologii jest proces uogólnionej chondropatii. Na tle zmian w odporności mechanicznej tkanki chrzęstnej rozwijają się liczne uszkodzenia elementów stawowych. Ryzyko patologii wzrasta wraz z wiekiem, a także przy nadmiernych obciążeniach, urazach, zabiegach chirurgicznych, patologiach tła (w tym endokrynologicznych i hormonalnych). [ 1 ]
Epidemiologia
Polyosteoarthritis odnosi się do heterogenicznych patologii o różnej etiologii, ale podobnych cechach biomorfologicznych i klinicznych. Podstawą choroby jest uszkodzenie wszystkich składników stawowych, chrząstki kilku stawów, a także kości podchrzęstnej, aparatu więzadłowego, błony maziowej, kaletki maziowej i mięśni okołostawowych.
Patologia jest aktywnie badana, ale jej częstość występowania nie jest jasno określona. Uważa się, że choroba dotyka do 20% populacji świata, ze statystycznym wzrostem o co najmniej 30-35% w ostatnich dekadach.
Objawy kliniczne występują głównie u osób starszych, powyżej 60. roku życia (według różnych danych – od 55. do 70. roku życia). Charakterystyczny obraz radiologiczny stwierdza się u 35-45% mężczyzn i 25-30% kobiet w wieku 60 lat oraz u 80% pacjentów powyżej 75. roku życia. [ 2 ], [ 3 ]
U kobiet najczęściej dotknięte są stawy kolanowe, kręgosłup piersiowy i szyjny, staw u podstawy dużego palca u nogi oraz stawy palców rąk i nóg. U mężczyzn dotknięte są głównie stawy biodrowe, nadgarstkowe i skokowe, a także staw skroniowo-żuchwowy i kręgosłup lędźwiowy.
Poliosteoartroza jest często wskazaniem do endoprotezy, a poliosteoartroza w większości przypadków prowadzi do przedwczesnej utraty funkcji i niepełnosprawności. [ 4 ]
Przyczyny zapalenie wielostawowe stawów
Zapalenie wielostawowe jest uważane za chorobę polietiologiczną, tzn. ma nie jedną, ale kilka możliwych przyczyn swojego rozwoju. W tym przypadku za rzeczywistą przyczynę uważa się zaburzone właściwości biologiczne tkanki chrzęstnej, które są również spowodowane przez następujące czynniki:
- Ogólne zahamowanie procesów regeneracyjnych, aktywacja reakcji niszczących chrząstkę, która w wielu przypadkach ma podłoże idiopatyczne (przyczyna nieznana);
- Inne patologie i stany patologiczne w organizmie;
- Nadmierne obciążenie układu mięśniowo-szkieletowego, regularne przeciążanie (np. u osób otyłych);
- Zaburzenia hormonalne (np. u kobiet w okresie menopauzy);
- Urazy i uszkodzenia stawów;
- Operacja stawu (niezależnie od początkowego powodzenia operacji).
Czynnikiem etiologicznym może być zarówno naturalne starzenie się tkanek, jak i pojawienie się odpowiednich zmian u osób młodych (tzw. przedwczesne starzenie się organizmu) w wyniku zaburzeń trofizmu chrząstki. Procesy te prowadzą do szybkiego zużycia tkanki chrzęstnej. Wraz z rozwojem poliosteoartrozy dochodzi do gromadzenia się soli w strukturach okołostawowych, deformacji stawów i reakcji zapalnej kaletki stawowej.
Poliosteoartroza w większości przypadków łączy się z innymi patologiami zwyrodnieniowymi układu mięśniowo-szkieletowego - w szczególności z osteochondrozą, spondylozą deformującą. Etiologia nie jest do końca poznana, ale czynniki prowadzące do rozwoju poliosteoartrozy dzielą się na dziedziczne i nabyte. [ 5 ]
Czynniki ryzyka
Rozróżnia się pierwotną i wtórną poliosteoartrozę. Główne czynniki, które prowokują rozwój pierwotnej patologii obejmują:
- Nadmierne lub powtarzające się obciążenie, znacznie przekraczające fizyczną wydolność chrząstki (w szczególności dotyczy to intensywnego uprawiania sportu lub ciężkiej pracy fizycznej);
- Nadwaga.
Wrodzona patologia prowadząca do zaburzenia biomechaniki stawów i zaburzonego prawidłowego rozkładu wektorów obciążeń na chrząstkę stawową może objawiać się:
- Dysplazja wrodzona;
- Przy chorobach deformacyjnych kręgosłupa;
- Z wadami rozwojowymi układu szkieletowego;
- Z niedorozwojem i zwiększoną ruchomością aparatu więzadłowego.
Ponadto struktura tkanki chrzęstnej może ulec zmianie na skutek mikrourazów, zaburzeń mikrokrążenia, uszkodzeń pourazowych (złamań wewnątrzstawowych, podwichnięć i zwichnięć, wylewów krwi do stawów).
Wtórna poliosteoartroza jest często wywoływana:
- Choroby zapalne (zakażenia lub stany zapalne pourazowe);
- Wrodzona dysplazja stawów i zaburzenia rozwoju stawów;
- Niestabilność (w tym niestabilność pourazowa);
- Patologie endokrynologiczne (np. cukrzyca);
- Zaburzenia metaboliczne (dna moczanowa, hemachromatoza);
- Martwica kości;
- Ciężkie zatrucia lub choroby reumatologiczne.
Na przykład, poliosteoartrozę często stwierdza się u pacjentów cierpiących na reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy, choroby hematologiczne (hemofilię).
Patogeneza
W przypadku poliosteoartrozy, chrząstka stawowa jest pierwotnym uszkodzeniem. Stawy są utworzone przez powierzchnie kości stawowych pokryte tkanką chrzęstną. Podczas aktywności ruchowej, chrząstka działa jak rodzaj amortyzatora, który zmniejsza nacisk na stawy kostne i zapewnia ich płynny ruch względem siebie. [ 6 ]
Struktura chrząstki jest reprezentowana przez włókna tkanki łącznej luźno zlokalizowane w macierzy. Jest to galaretowata substancja utworzona przez glikosamiglikany. Dzięki macierzy chrząstka jest odżywiana, a uszkodzone włókna są przywracane.
Chrząstka swoją budową przypomina substancję gąbczastą – w stanie spoczynku chłonie płyny, a podczas obciążania oddaje wilgoć do jamy stawowej, niejako ją smarując.
W ciągu lat życia chrząstka musi reagować i znosić ogromne obciążenia, co stopniowo prowadzi do zmian i zniszczenia poszczególnych włókien. Jeśli staw jest zdrowy, uszkodzone struktury są zastępowane w takiej samej ilości przez nowe włókna. Jeśli równowaga między powstawaniem nowego materiału budulcowego a procesami destrukcyjnymi w tkance chrzęstnej zostanie zaburzona, rozwija się poliosteoartroza. Uszkodzona chrząstka traci zdolność absorpcyjną, staw staje się bardziej suchy. Występują również zmiany patologiczne w tkance kostnej: osteofity powstają jako reakcja na ścieńczenie chrząstki poprzez zwiększenie powierzchni stawowych. W wyniku tych procesów wzrasta deformacja stawu.
W przypadku poliosteoartrozy kilka stawów jest dotkniętych chorobą w tym samym czasie. Mogą to być małe stawy rąk i stóp, stawy podporowe (koksartroza, gonartroza). [ 7 ]
Objawy zapalenie wielostawowe stawów
Choroba charakteryzuje się powolnym postępem. Ostre okresy obrzęku stawów są nietypowe. Najczęściej pierwsze objawy pojawiają się stopniowo, po czym powoli postępują.
Objawy kliniczne w poliosteoartrozie są reprezentowane przez ból stawów o częstotliwości mechanicznej - czyli zespół bólowy występuje podczas ruchów spowodowanych tarciem między powierzchniami stawowymi. Ból nasila się pod koniec dnia roboczego, bliżej wieczora, czasami w pierwszej połowie nocy (utrudnia sen, staje się przyczyną bezsenności). Rano, po odpoczynku, objawy bólowe praktycznie „znikają”, wznawiając się ponownie po aktywności fizycznej.
W przypadku poliosteoartrozy małych stawów i niektórych dużych stawów może dojść do wnikania fragmentów chorej chrząstki lub części narośli brzeżnych do jam stawowych, co prowadzi do pojawienia się tzw. bólu blokowego – czyli uczucia „przyklejania”, zwłaszcza podczas powtarzających się ruchów kończyn.
Czasami pacjenci zgłaszają obecność chrupania podczas aktywności ruchowej, chociaż nie jest to specyficzny objaw. Sztywność może występować po odpoczynku, ale stan ten nie jest długotrwały (nie dłużej niż pół godziny) i jest zlokalizowany (w jednym stawie lub w ograniczonej grupie stawów), co jest charakterystycznym objawem zapalnych procesów patologicznych.
Podczas badania może zwrócić uwagę naruszenie kształtu, konturu stawów (deformacje kończyn). Na przykład, poliosteoartroza stawu kolanowego często towarzyszy tworzeniu się nóg w kształcie litery O, co tłumaczy się zwężeniem szpary stawowej części przyśrodkowej. Poliosteoartroza stawów ręki może występować z guzkowatymi naroślami na przednio-bocznych powierzchniach stawów międzypaliczkowych bliższych i dalszych (guzki Boucharda i Geberdena).
Przy określaniu objętości biernych i czynnych zdolności motorycznych wykrywa się wyraźne ograniczenie, które z czasem się pogarsza. Podczas palpacji stawów można wykryć trzeszczenie (bolesne chrupanie). Palpacja tkanek miękkich w pobliżu dotkniętych stawów pozwala na znalezienie miejscowo bolesnych w okolicy przyczepu aparatu więzadłowego, kaletki maziowej, ścięgien. Objaw ten tłumaczy się nadmiernym napięciem niektórych elementów tkanek miękkich z powodu zmienionej konfiguracji stawu.
W niektórych przypadkach poliosteoartrozie dużych stawów może towarzyszyć synovitis - tworzenie się wysięku stawowego, chociaż nie występuje typowy dla zapalenia stawów zespół rozlanego bólu. Podczas analizy płynu stawowego można wykryć oznaki stanu zapalnego (w poliosteoartrozie płyn jest przejrzysty, liczba leukocytów wynosi mniej niż 2000 na 1 mm³).
Poliosteoartroza stawu biodrowego lub innych obciążonych stawów jest przeważnie symetryczna. Asymetria jest częściej wykrywana u pacjentów z osteoartrozą innej etiologii lub w przypadku wtórnej poliosteoartrozy.
Zmiana ta zwykle dotyczy następujących grup stawów:
- Staw biodrowy - w ok. 40% przypadków;
- Staw kolanowy - w 30-35% przypadków;
- Rzadziej stawy międzypaliczkowe, nadgarstkowo-nadgarstkowe, barkowo-obojczykowe, śródstopno-paliczkowe i międzykręgowe.
Zapalenie wielostawowe palców charakteryzuje się następującymi objawami klinicznymi:
- Powstawanie zbitych guzków na bocznych powierzchniach stawów międzypaliczkowych dalszych (tzw. guzki Heberdena), na zewnętrznej-bocznej powierzchni stawów międzypaliczkowych bliższych (guzki Boucharda). Gdy pojawiają się guzki, występuje uczucie pieczenia, mrowienia, drętwienia, a symptomatologia ta zanika po uformowaniu się elementów guzkowych.
- Zespół bólowy i względna sztywność stawowa, niewystarczająca objętość ruchowa.
Jeżeli u pacjenta zostanie zauważone powstawanie powyższych guzków, to w takiej sytuacji mówi się o niekorzystnym przebiegu patologii.
W większości przypadków staw śródręcza występuje u pacjentek w okresie menopauzalnym. W tym przypadku częściej diagnozuje się obustronną poliosteoartrozę, której towarzyszy ból w okolicy połączenia kości śródręcza i czworobocznego podczas wykonywania ruchów kciukiem. Oprócz bólu często ograniczona jest objętość ruchowa, pojawia się chrupanie. Przy silnym i zaniedbanym procesie patologicznym ręka jest wygięta.
Jeśli chodzi o stopy kończyn dolnych, wiele małych stawów, więzadła podskokowe, staw sześcienny-udowy, staw śródstopny i więzadła mogą być dotknięte. Poliosteoartroza stóp „zdradza się” takimi objawami:
- Ból występujący po dłuższym chodzeniu, staniu, po przeciążeniu;
- Obrzęk i zaczerwienienie skóry w okolicy dotkniętych stawów;
- Bolesna reakcja stawów na nagłą zmianę warunków atmosferycznych, na działanie chłodnego powietrza lub wody;
- Chrzęszczenie stóp podczas ruchu;
- Szybkie zmęczenie nóg, poranna sztywność;
- Pojawienie się odcisków na stopie.
Na skutek deformacji stawów u osoby chorej może wystąpić zmiana sposobu chodzenia, pogrubienie palców i przerost kości.
Polyosteoartroza stopy stępowej objawia się bólem i ograniczeniem ruchomości palucha. Ponadto staw często ulega deformacji, staje się podatny na urazy (również podczas noszenia butów). Często występują procesy zapalne (zapalenie kaletki maziowej).
Choroba zwyrodnieniowa stawu skokowego ma tendencję do powolnego, stopniowego postępu, a objawy nasilają się w ciągu kilku lat:
- Pojawia się ból, ciągnący, tępy, o stopniowo narastającym nasileniu;
- Zmiany w chodzie, utykanie;
- Ruchy stają się sztywne (szczególnie rano);
- Staw jest wypaczony.
Łatwo zauważyć, że główne objawy poliosteoartrozy dowolnej lokalizacji występują mniej więcej tak samo. Występuje ból stawu, odczuwany w głębi struktury, nasilający się przy obciążeniu, podczas treningu sportowego lub innej aktywności fizycznej, a zmniejszający się w czasie odpoczynku. Rano stawy są słabo rozciągliwe, odczuwa się chrupanie. Stopniowo ból się nasila, a ruchy stają się coraz bardziej ograniczone. [ 8 ]
Gradacja
Rozwój poliosteoartrozy przebiega w następujących etapach:
- Stopień 1 polyosteoarthritis charakteryzuje się obecnością małych morfologicznych zmian wewnątrzstawowych - w szczególności włóknistej struktury tkanki. Podczas aktywności fizycznej występuje ból, a zdjęcia rentgenowskie pokazują zwężenie szpary stawowej.
- Polyosteoartroza II stopnia objawia się stałym zespołem bólowym w okolicy dotkniętych stawów. Na zdjęciu rentgenowskim widoczne jest wyraźne zwężenie szpary stawowej, pojawienie się osteofitów. Powierzchnia chrząstki staje się nierówna.
- Poliosteoartroza stawów III stopnia objawia się nie tylko zespołem bólowym, ale także zaburzeniem funkcji stawu. Chrząstka jest ścieńczała, może wystąpić gwałtowny spadek objętości płynu stawowego.
- W czwartym stopniu zaawansowania choroby osteofity blokują zaatakowane stawy, ruchy stają się niemożliwe.
Formularze
Pierwotną chorobę zwyrodnieniową stawów rozpoznaje się, jeśli zmiany patologiczne w budowie chrząstki stawowej występują bez określonej przyczyny – czyli gdy sama patologia ma charakter „zaczynu”.
Wtórna poliosteoartroza rozwija się w wyniku urazu lub choroby (reumatoidalne zapalenie stawów, martwica aseptyczna, patologie metaboliczne itp.).
Deformująca poliosteoartroza to choroba, która występuje z bolesną lub bezbolesną deformacją stawów, na tle zadowalającej lub poważnie upośledzonej funkcji stawów. Deformacja jest zwykle wyraźna, określana wizualnie, a we wczesnych stadiach wykrywana w trakcie diagnostyki radiologicznej.
Zapalenie wielostawowe guzkowe jest związane z powstawaniem gęstych guzków - tzw. guzków Heberdena. Są to kostne narośla na krawędziach stawów i mogą być bolesne w początkowych stadiach. W miarę wzrostu ból ustępuje, ale deformacja pozostaje.
Uogólniona poliosteoartroza jest najbardziej złożoną i ciężką postacią choroby, której towarzyszy uszkodzenie wielu małych i podporowych stawów. Patologia ta charakteryzuje się najgorszym rokowaniem. [ 9 ]
Komplikacje i konsekwencje
W przypadku braku terminowej opieki medycznej, polyosteoarthritis może stać się przyczyną niepełnosprawności, niepełnosprawności. Pacjenci cierpią na:
- Na skutek poważnych zniekształceń stawów;
- Z powodu utraty ruchomości stawów;
- W wyniku skrócenia kończyny (szczególnie w przypadku choroby zwyrodnieniowej stawu kolanowego i biodrowego).
Często u pacjentów obserwuje się zmianę postawy i chodu, pojawiają się problemy z kręgosłupem, ból w dolnej części pleców, szyi, za mostkiem.
Opóźnienie leczenia może prowadzić do rozwoju:
- Zapalenie okołostawowe (stan zapalny tkanek otaczających dotknięty chorobą staw);
- Zapalenie błony maziowej (synovitis);
- Choroba zwyrodnieniowa stawu biodrowego (trwałe uszkodzenie stawu biodrowego).
Wraz z pojawieniem się stanu zapalnego znacznie wzrasta ryzyko całkowitego unieruchomienia stawu, co może być pierwszym krokiem do powstania poważnej niepełnosprawności. Pacjent traci zdolność poruszania się bez pomocy (balkoników, kul), a czasami nawet zostaje unieruchomiony.
Zapalenie wielostawowe, które dotyka średnich i dużych stawów, znacznie pogarsza jakość życia i często prowadzi do niepełnosprawności. Proces destrukcyjny zachodzi dość szybko, stawy zużywają się bez szansy na wyleczenie. Aby temu zapobiec i w porę zatrzymać destrukcję, nie należy odkładać wizyty u specjalisty. Aby leczenie przyniosło sukces, konieczne jest jak najwcześniejsze rozpoznanie choroby, co spowolni zużycie struktur stawowych i opóźni konieczność interwencji chirurgicznej. [ 10 ]
Diagnostyka zapalenie wielostawowe stawów
Rozpoznanie poliosteoartrozy ustala ortopeda traumatolog, gdy na tle wyników zdjęć rentgenowskich wykryte zostaną typowe objawy kliniczne. Zdjęcia rentgenowskie ujawniają zmiany dystroficzne w chrząstce stawów i sąsiednich kościach. Szczelina stawowa jest zwężona, powierzchnia kości jest zdeformowana (może być spłaszczona), pojawiają się torbielowate narośla. Obserwuje się podchrzęstną osteosklerozę, osteofity (formacje tkanki kostnej). Możliwa jest niestabilność stawowa: osie kończyn są zdeformowane, tworzą się podwichnięcia.
Jeśli badanie radiologiczne nie wykaże pełnego obrazu choroby, pacjentowi przepisuje się tomografię komputerową i obrazowanie metodą rezonansu magnetycznego. Jeśli podejrzewa się wtórną poliosteoartrozę, wskazane są konsultacje z innymi specjalistami, takimi jak endokrynolog, hematolog, chirurg, reumatolog.
Analizy laboratoryjne przeprowadzane są za pomocą następujących testów:
- Ogólne badanie krwi z oznaczeniem poziomu erytrocytów, leukocytów, płytek krwi, hemoglobiny w celu rozpoznania procesu zapalnego;
- Szybkość Biernactwa erytrocytów – obrazuje aktywność reakcji zapalnej w organizmie;
- Oznaczanie czynnika reumatoidalnego - w celu różnicowania z patologiami autoimmunologicznymi;
- Białko C-reaktywne i fibrynogen - w celu diagnostyki stanu zapalnego tkanek.
Diagnostyka instrumentalna w przypadku poliosteoartrozy jest reprezentowana głównie przez radiografię: uwidacznia się stopień deformacji stawu i zwężenie szpary. Ponadto można zlecić obrazowanie metodą rezonansu magnetycznego lub artroskopię, ale tylko w sytuacjach diagnostycznie złożonych i niejednoznacznych. [ 11 ]
Diagnostyka różnicowa
Różnice między poliosteoartrozą a zapalnymi patologiami stawów podsumowano w poniższej tabeli:
Polyosteoarthritis |
Z kim się skontaktować?
Leczenie zapalenie wielostawowe stawów
Leczenie poliosteoartrozy jest długie i złożone. Na początkowym etapie procesu patologicznego często możliwe jest spowolnienie jego rozwoju za pomocą leków i fizjoterapii. Zaawansowane patologie zwykle nie poddają się działaniom zachowawczym, dlatego w celu rozwiązania problemu stosuje się interwencję chirurgiczną.
Ogólnie rzecz biorąc, wśród możliwych interwencji terapeutycznych stosuje się:
- Leki;
- Fizjoterapia, fizykoterapia;
- Metoda chirurgiczna.
Leczenie farmakologiczne ma na celu złagodzenie bólu i odbudowę chrząstki dotkniętej poliosteoartrozą. Wiadomo, że zespół bólowy znacznie pogarsza jakość życia pacjenta, ograniczając jego aktywność ruchową. Dlatego pacjentom przepisuje się powszechnie leki przeciwbólowe i przeciwzapalne, w szczególności:
- Niesteroidowe leki przeciwzapalne (hamują rozwój reakcji zapalnej, łagodzą ból);
- Kortykosteroidy (leki hormonalne hamujące stan zapalny);
- Leki rozkurczowe (łagodzą skurcze mięśni).
Leki są przepisywane zarówno do stosowania miejscowego, jak i ogólnego. W przypadku silnego bólu dopuszcza się dostawowe wstrzyknięcia roztworów leczniczych. Dawkowanie, czas trwania kuracji i częstotliwość stosowania są dobierane indywidualnie przez lekarza.
Ponadto, w leczeniu poliosteoartrozy stosuje się leki, które pomagają przywrócić i spowolnić niszczenie tkanki chrzęstnej. W szczególności stosuje się leki zawierające chondroitynę, glukozaminę w długich cyklach trwających kilka miesięcy. [ 12 ]
Ponadto terapia złożona często obejmuje zabiegi niefarmakologiczne:
- Opieka chiropraktyczna;
- Fizjoterapia, mechanoterapia;
- Trakcja stawowa;
- Fizjoterapia (terapia falą uderzeniową, ozonoterapia, stosowanie leków, elektroforeza, ultrafonoforeza itp.).
Zabiegi chirurgiczne przeprowadza się, gdy istnieją silne wskazania, przede wszystkim gdy leczenie zachowawcze poliosteoartrozy jest nieskuteczne. W takich przypadkach chodzi głównie o endoprotetykę. Dotknięty chorobą staw jest usuwany i zastępowany implantem, który wykonuje funkcję stawu. Ta metoda jest szczególnie często stosowana w stawach biodrowych i kolanowych.
Inne możliwe operacje obejmują:
- Osteotomia korekcyjna (usunięcie elementu kostnego z dalszym unieruchomieniem pozostałych elementów pod innym kątem, co zmniejsza obciążenie chorego stawu);
- Artrodeza (zespolenie kości ze sobą, które eliminuje późniejszą ruchomość stawu, ale umożliwia podparcie kończyny).
Leki
Terapia farmakologiczna w przypadku poliosteoartrozy jest przepisywana podczas nawrotu patologii i ma na celu kontrolę objawów, zatrzymanie reakcji bólowej w stawie lub tkankach okołostawowych. Z reguły niesteroidowe leki przeciwzapalne - w szczególności diklofenak, indometacyna, ibuprofen itp. - dobrze sobie radzą z tymi celami. Ponieważ leki te niekorzystnie wpływają na układ trawienny, przyjmuje się je po posiłkach, w krótkich kursach, na tle innych leków chroniących przewód pokarmowy (Omez).
Bardziej nowoczesnymi lekami, które mają nieco łagodniejszy wpływ na układ trawienny są Movalis, Tinoktil, Arthrotec.
W przypadku zapalenia wielostawowego podaje się go domięśniowo w dawce 75 mg na dobę lub doustnie w dawce 100 mg na dobę (w 2–3 dawkach). Możliwe działania niepożądane: ból brzucha, ból głowy, zgaga, nudności, zawroty głowy. |
|
Przyjmuje się go doustnie w dawce 7,5 mg na dobę, przy maksymalnej dawce dziennej 15 mg. Możliwe działania niepożądane: zakrzepica naczyniowa, wrzód trawienny, nudności, biegunka, ból brzucha, zaostrzenie zapalenia okrężnicy. |
Obowiązkowe jest przeprowadzenie terapii miejscowej. Indometacyna, maść Butadione, a także Fastum-żel, maść Diclofenac, krem Dolgit, Revmagel są optymalnie dostosowane do pacjentów z poliosteoartrozą. Preparaty zewnętrzne stosuje się na chore stawy 2-3 razy dziennie, przez długi czas.
Maść wciera się lekko w okolicę dotkniętych stawów do 4 razy dziennie. Czas trwania kuracji - do 10 dni. Odstęp czasu między aplikacjami maści - co najmniej 6 godzin. |
|
Żel diklofenakowy |
Lekko wcierać 3-4 razy dziennie. Nie jest wskazane stosowanie przez okres dłuższy niż 14 kolejnych dni. Podczas leczenia mogą wystąpić przejściowe łagodne reakcje skórne, które ustępują po zakończeniu cyklu leczenia. Rzadko wykrywane są alergie. |
Okłady z dimeksydem mają dobry efekt terapeutyczny: lek można kupić w aptece, po czym należy go rozcieńczyć przegotowaną wodą w proporcji 1:2 lub 1:3. Roztwór można uzupełnić nowokainą lub analginem z hydrokortyzonem. Okład kładzie się na dotkniętym chorobą zwyrodnieniową stawie, na około 40 minut przed pójściem spać. Kurs terapeutyczny składa się z 25 zabiegów. Terapii nie należy przeprowadzać bez wcześniejszej konsultacji ze specjalistą (artrologiem, reumatologiem).
Przy nasilonych objawach poliosteoartrozy lekarz może zalecić iniekcje dostawowe - w szczególności można wstrzykiwać do stawów Celeston, Diprospan, Kenalog, Flosterone, Depomedrol, krótką serię 1-2 iniekcji.
Inną kategorią często stosowanych leków są chondroprotektory. Są to specyficzne leki, które pomagają poprawić i wzmocnić strukturę chrząstki. Chondroprotektory nie łagodzą stanu zapalnego, działają kumulatywnie, wymagają długotrwałego stosowania (co najmniej 6-8 tygodni). Głównymi składnikami takich leków są glikozamina i siarczan chondroityny - podstawowe elementy budulcowe tkanki chrzęstnej.
Istnieją również chondroprotektory, których nie przyjmuje się doustnie, ale wstrzykuje domięśniowo. Do takich leków należą Mucartrin, Rumalon, Alflutop, Arteparon. Cykl leczenia poliosteoartrozy składa się z 20-25 zastrzyków (co 48 godzin).
Dodatkowo może być zalecone leczenie lekami homeopatycznymi Traumel, cel T - długie kursy, powtarzane 2 razy w roku.
Leczenie fizjoterapeutyczne
W przypadku polioartrozy wskazane są następujące zabiegi fizjoterapeutyczne:
- Elektroforeza - pozwala na dostarczenie leku bezpośrednio do tkanek objętych procesem chorobowym, łącząc efekt galwanizacji z działaniem leku.
- Galwanizacja - wspomaga aktywację lokalnego przepływu krwi, wzmacnia syntezę substancji bioaktywnych. Zapewnia działanie przeciwzapalne, przeciwbólowe, przeciwobrzękowe.
- Stymulacja elektryczna - pomaga przywrócić wrażliwość włókien nerwowych i aktywność skurczową mięśni, zwiększa szybkość pobierania tlenu przez tkanki, co prowadzi do aktywacji procesów metabolicznych, poprawia krążenie krwi w obszarze dotkniętym bólem.
- Terapia diadynamiczna - pomaga w likwidowaniu zespołów bólowych, zmniejsza napięcie mięśniowe.
- Magnetoterapia (stała, pulsacyjna) - zwiększa metabolizm tkanek, działa troficznie, rozszerzająco na naczynia krwionośne, immunomodulująco.
- Zastosowania termiczne (środki pobudzające regenerację chrząstki, parafina, borowiny)
Schematy zabiegów fizjoterapeutycznych dobiera specjalista, biorąc pod uwagę stadium procesu patologicznego, wiodący objaw wyraźny, wiek pacjenta, obecność innych chorób, z wyjątkiem poliosteoartrozy.
Większość fizjoterapii oferowanych przez lekarzy ma udowodnioną skuteczność i jest stosowana w praktyce od wielu dziesięcioleci, zachowując jakość życia pacjentów, zakres ruchu i zdolność do pracy. Niektóre techniki zostały udoskonalone z czasem: w szczególności specjaliści stworzyli urządzenia, które można stosować w domu (na przykład do magnetoterapii).
Dodatkowo pacjentom proponuje się klimatoterapię:
- Hydroterapia (kąpiele mineralne, siarkowodorowe);
- Leczenie błotem, leczenie naftalanem;
- Terapia manualna, kinezyterapia.
Takie metody odgrywają rolę pomocniczą w leczeniu poliosteoartrozy, gdyż w połączeniu z innymi działaniami spowalniają reakcje patologiczne w stawach, zachowują ruchomość i wydolność stawów.
Leczenie ziołowe
Polyosteoartroza wymaga kompleksowego leczenia farmakologicznego. Jednak często skutecznym dodatkiem mogą być środki ludowe, które są szczególnie skuteczne na wczesnym etapie rozwoju patologii. Istnieje cała lista środków ziołowych, takich jak wywary, maści, nalewki, zalecanych do stosowania w polyosteoartrozie.
- Przygotuj napar na bazie nagietka, kory i kory wierzby, a także czarnego bzu, pokrzywy, skrzypu polnego, jagód jałowca. Wszystkie składniki należy przyjmować w równych ilościach, dobrze wymieszać (wygodnie jest użyć młynka do kawy lub maszynki do mięsa). Weź 2 łyżki. Mieszanki zalej 1 litrem wrzącej wody i zaparzaj w termosie przez kilka godzin. Otrzymany napój przecedź i przyjmuj 100 ml kilka razy dziennie (3-4 razy) przez 2-3 miesiące. Po zakończeniu leczenia pacjent powinien odczuć trwałą ulgę i zmniejszenie bólu.
- Przygotuj napar z 4 części liści borówki brusznicy, takiej samej ilości sukcesji, 3 części pędów Ledum i takiej samej ilości trawy i takiej samej ilości trawy darniowej, 3 części fiołka trójbarwnego. Weź również 2 części ziela dziurawca, liście mięty, pąki topoli i siemię lniane. Mieszankę dobrze zmielić (można przepuścić przez maszynkę do mięsa lub młynek do kawy). Dwie łyżki powstałej masy zalać 1 litrem wrzącej wody, zaparzać w termosie przez 3-4 godziny. Następnie środek przecedzić i przyjmować 100 ml 3-4 razy dziennie. Czas przyjmowania - 2-3 miesiące.
- Przygotuj maść na bazie kwiatów nostrzyka, szyszek chmielowych, kwiatów dziurawca i masła. Składniki roślinne rozdrobnij, dobrze wymieszaj, wybierz 2 łyżki. Dodaj 50 g masła i ponownie dobrze wymieszaj, pozostaw na kilka godzin do „związania”. Następnie powstałą maść nałóż na czystą gazę lub bawełnianą ściereczkę, przyłóż do chorych stawów, owiń kawałkiem celofanu i ciepłym szalikiem. Takie zabiegi dobrze jest wykonywać wieczorem, a bandaż zdejmij wcześnie rano.
- Przygotuj nalewkę z roślin: kłos niedźwiedzi, bez, bylica, kozłek lekarski. Wszystkie składniki wymieszaj w równych ilościach. Trzy łyżki wsyp do słoika, zalej 0,5 l wódki, przykryj pokrywką. Zaparzaj przez miesiąc, okresowo wstrząsając. Następnie na bazie powstałej nalewki zrób kompresy na chore stawy.
- Zrób kompres wodny: przygotuj mieszankę z równych ilości liści łopianu, łopianu i macochy, białej kapusty i chrzanu. Masę roślinną rozdrabnia się, miesza z wodą do uzyskania gęstej masy, którą rozprowadza się na kawałku gazy lub tkaniny, a następnie przykłada do chorego stawu (najlepiej na noc). Kurację przeprowadza się codziennie przez 2 tygodnie.
Oprócz leczenia ludowego ważne jest przestrzeganie wszystkich zaleceń lekarzy: w żadnym wypadku nie należy zaniedbywać przyjmowania leków, ćwiczeń leczniczych, korekty diety i stylu życia. Tylko przy kompleksowym podejściu objawy choroby zostaną znacznie zmniejszone, a proces hamowania procesu patologicznego będzie przebiegał szybciej.
Leczenie chirurgiczne
Zabiegi chirurgiczne przeprowadza się, gdy są wskazane, przy użyciu delikatnych technik na różnych etapach choroby – ale tylko wtedy, gdy leczenie farmakologiczne nie przynosi oczekiwanych rezultatów. [ 13 ]
Za główne metody leczenia operacyjnego poliosteoartrozy uznaje się:
- Artroskopia to zabieg chirurgiczny polegający na usunięciu górnej, dotkniętej (zużytej) warstwy stawu. Ważne są odpowiednie kwalifikacje chirurga: zabieg wykonuje się z precyzją klejnotu, aby uniknąć uszkodzenia zdrowej tkanki. Głowa stawu jest częściowo protezowana, co eliminuje ograniczenia ruchowe i pozwala pacjentowi prowadzić normalne życie bez bólu.
- Endoprotetyka (wymiana stawów) jest wskazana w przypadku poważnego zniszczenia kości. Sztuczne stawy dokładnie odtwarzają anatomiczne konfiguracje prawdziwych stawów i są produkowane z bezpiecznych i wytrzymałych materiałów.
Fizjoterapia w leczeniu poliosteoartrozy
Pacjentom zaleca się zwracanie uwagi na wykonywanie płynnych, delikatnych ćwiczeń, które poprawiają przepływ krwi w okolicy dotkniętych stawów, zwiększają ich ruchomość i eliminują sztywność. Pod warunkiem regularnego wykonywania ćwiczeń możliwe jest utrzymanie odpowiedniej objętości i amplitudy ruchowej przez długi czas.
Najbardziej zalecane ćwiczenia aerobowe to lekkie bieganie, spacery, pływanie, jazda na rowerze. Doboru ćwiczeń powinien dokonać lekarz na podstawie tego, które grupy stawów są uszkodzone i jaki jest stopień patologii. Na przykład jazda na rowerze jest bardziej wskazana dla pacjentów z gonartrozą, a pływanie będzie przydatne dla osób z chorobą zwyrodnieniową stawu biodrowego.
Ważne: w ostrym okresie choroby nie wykonuje się ćwiczeń. Powrót do gimnastyki dopiero po ustąpieniu reakcji zapalnej i ustąpieniu zespołu bólowego (około 4 dni po ustąpieniu bólu).
Standardowy zestaw ćwiczeń dla pacjentów z chorobą zwyrodnieniową stawów obejmuje ćwiczenia stawów, wzmacnianie mięśni okołostawowych i trening aparatu przedsionkowego.
Aby uzyskać optymalny efekt terapeutyczny, przed każdym treningiem należy wykonać lekki masaż, który pomoże wzmocnić mięśnie, wyeliminować skurcze i poprawić odżywienie tkanek. Każde ćwiczenie należy powtórzyć 5-6 razy.
- Pacjent leży na plecach na podłodze, wyciąga ręce i nogi. Naprzemiennie unoś kończyny na wysokość 15 cm od podłogi i przytrzymaj przez 5 sekund. Kończyny nie mogą być zgięte: mięśnie muszą być w stanie wygodnego napięcia.
- Pacjent leży na prawym boku, rozciągając się tak bardzo, jak to możliwe. Pociąga lewe kończyny w przeciwnych kierunkach, nie zginając kolan i łokci. Powtarza ćwiczenie, obracając się na lewą stronę.
- Pacjent siada na krześle, próbuje przyciągnąć lewy łokieć przed klatkę piersiową do przeciwległego ramienia. Powtarza ćwiczenie prawą ręką.
- Pacjent składa palce w „zamek”, bez wysiłku unosi kończyny górne ponad głowę, obracając dłonie do góry. Normalne jest odczuwanie napięcia w ramionach i górnej części pleców.
- Pacjent leży na plecach z wyciągniętymi nogami. Zegnij kolano, owiń je ramionami i podciągnij do klatki piersiowej. Plecy i głowa nie mogą odrywać się od podłogi.
- Pacjent stoi za krzesłem, trzymając oparcie krzesła dłońmi. Powoli zgina prawą nogę w stawie kolanowym i cofa lewą nogę, trzymając ją prosto. Pięta nie powinna odrywać się od podłogi. Zgina prawe kolano, trzymając plecy prosto.
- Lewą ręką trzyma się oparcia krzesła, opiera się na prawej stopie. Prawą ręką obejmuje stopę lewej nogi. Powoli przyciąga lewą piętę do pośladków, powtarza ćwiczenie drugą nogą.
- Pacjent siada na macie z nogami wyprostowanymi przed sobą. Na stopy nałóż długi szalik lub pióropusz, zegnij ramiona w łokciach i przyciągnij ciało do stóp. Ćwiczenie należy wykonywać powoli, kładąc nacisk na napięcie wewnętrznej strony ud.
- Z rękami na oparciu krzesła, pacjent rozstawia stopy na szerokość barków, zgina kolano prawej nogi i utrzymuje je w pozycji równoległej do podłogi. Próbuje wykonać przysiad na lewej nodze, utrzymując „przysiad” przez sekundę. Następnie płynnie wraca do pozycji wyjściowej i powtarza ćwiczenie drugą nogą.
- Trzymając się oparcia krzesła dłońmi, rozstaw nogi na szerokość barków. Trzymaj plecy prosto, barki rozstawione. Oderwij pięty od podłogi, pozostając na palcach przez sekundę.
- Pacjent siada na krześle (plecy wyprostowane). Podnosi prawą nogę i próbuje ją utrzymać bez zginania jej w kolanie przez sekundę. Powtarza ćwiczenie z drugą nogą.
Aby wzmocnić efekt kuracji, zaleca się dostosowanie diety i picie dużej ilości czystej wody w ciągu dnia.
Żywienie w chorobie zwyrodnieniowej stawów
Korekta odżywiania nie jest głównym, ale dość istotnym czynnikiem, który przyczynia się do wzmocnienia i utrzymania zdrowia układu mięśniowo-szkieletowego. W przypadku poliosteoartrozy dietetycy zalecają:
- Zrównoważ dietę pod względem witamin i minerałów;
- Wyeliminuj niezdrową żywność, dania gotowe i napoje alkoholowe;
- Znormalizuj ilość soli w potrawach;
- Zadbaj o odpowiednią podaż płynów w ciągu dnia;
- Ogranicz ilość węglowodanów prostych w swojej diecie.
Kolagen i kwasy tłuszczowe omega-3 korzystnie wpływają na stan stawów ruchomych, a w szczególności tkanki chrzęstnej. Aby zapewnić ich resztkowe wchłanianie do organizmu, należy włączyć do diety takie produkty:
- Bulion z kości, wołowiny i kurczaka (optymalna dzienna porcja dla chorych na poliosteoartrozę wynosi 200-300 ml);
- Łosoś (zaleca się 150 g tygodniowo);
- Zielenina (zapobiega przedwczesnemu rozpadowi kolagenu w organizmie, zaleca się spożywanie 100-150 g świeżej zieleniny dziennie);
- Cytrusy (2-3 owoce dziennie);
- Pomidory (opcjonalnie - 200 ml soku pomidorowego dziennie);
- Awokado (lub olej awokado);
- Owoce jagodowe (truskawki, poziomki, porzeczki, maliny, żurawiny - do 100 g dziennie);
- Jaja (nie więcej niż dwa jajka dziennie);
- Pestki dyni (2 łyżki dziennie, można dodawać do sałatek, wypieków, owsianki).
Ponadto zaleca się włączenie do tygodniowego menu kapusty, ryb morskich i skorupiaków, czerwonych warzyw i owoców, bananów, fasoli i czosnku, siemienia lnianego, soi i orzechów. Pacjenci z poliosteoartrozą powinni całkowicie wyeliminować cukier z diety, który przyczynia się do stopniowej utraty elastyczności tkanki chrzęstnej.
Zapobieganie
Chorobie zwyrodnieniowej stawów można zapobiegać i zapobiegać jej, zwracając uwagę na zdrowie stawów i kondycję całego organizmu już od dzieciństwa.
- Ważne jest, aby być aktywnym fizycznie, ćwiczyć, wykluczając dwie skrajności - hipodynamię i nadmierną aktywność fizyczną.
- Ważne jest, aby kontrolować swoją wagę. Otyłość powoduje zwiększone obciążenie układu mięśniowo-szkieletowego: szczególnie dotknięte są stawy kolanowe, biodrowe i skokowe.
- Aby zminimalizować ryzyko odniesienia obrażeń, należy unikać podnoszenia i przenoszenia ciężkich przedmiotów, długotrwałego stania lub chodzenia oraz narażania się na wibracje.
- Należy nauczyć się prawidłowego rozkładu obciążeń stawów, a także terminowo konsultować się ze specjalistami w przypadku jakichkolwiek urazów i chorób zapalnych, które mogą być przyczyną rozwoju wtórnej poliosteoartrozy.
- Należy spożywać odpowiednią i odżywczą dietę, nie dopuszczać do niedoborów niezbędnych witamin i minerałów w organizmie, pić odpowiednią ilość czystej wody w ciągu całego dnia.
Prognoza
Polyosteoartroza to złożona choroba o dość specyficznych objawach i skomplikowanym leczeniu. Sukces środków leczniczych zależy od wielu czynników - zarówno od wieku choroby, jak i od dalszego dobrego stylu życia pacjenta i przestrzegania wszystkich zaleceń lekarskich.
Aby poprawić rokowanie, należy wyeliminować spożywanie napojów alkoholowych i szkodliwych produktów, rzucić palenie. Równie ważne jest picie wystarczającej ilości wody dziennie. Każdego dnia należy poświęcić czas na proste ćwiczenia wzmacniające układ mięśniowo-szkieletowy.
Ogólnie rzecz biorąc, poliosteoartroza, choć postępująca, dobrze reaguje na większość terapii. Całkowita niepełnosprawność jest przyznawana rzadko, ponieważ większość pacjentów doświadcza zaostrzeń tylko sporadycznie. Oczywiście zmian wewnątrzstawowych nie można cofnąć, ale całkiem możliwe jest zatrzymanie dalszego postępu choroby. Ważne jest, aby przestrzegać wszystkich zaleceń rehabilitacyjnych, unikać ruchów związanych z nadmiernym obciążeniem chorego stawu, ograniczyć niektóre rodzaje aktywności fizycznej (skakanie, dźwiganie ciężarów, przysiady itp.). Okresy umiarkowanego obciążenia powinny być przeplatane okresami odpoczynku, regularnie odciążając układ mięśniowo-szkieletowy. Całkowity brak aktywności fizycznej nie jest mile widziany: mechaniczna bezczynność stawów prowadzi do osłabienia już zaburzonego gorsetu mięśniowego, co z czasem staje się przyczyną powolnego krążenia krwi, pogorszenia trofizmu i utraty ruchomości.
Inwalidztwo
Polyosteoartroza to poważna postępująca patologia, która może negatywnie wpłynąć na wiele planów życiowych pacjenta. Jednak niepełnosprawność nie zawsze jest przypisywana pacjentom, ale tylko w określonych warunkach, takich jak:
- Jeżeli choroba postępuje od trzech lat lub dłużej, a zaostrzenia występują co najmniej 3 razy w roku;
- Jeśli pacjent przeszedł już operację z powodu polioartrozy i po zakończeniu leczenia występują pewne ograniczenia w zakresie zdolności do pracy;
- Jeżeli w wyniku patologicznych procesów wewnątrzstawowych nastąpiło znaczne ograniczenie podparcia i ruchomości.
Podczas oceny eksperckiej specjaliści dokładnie przeglądają historię medyczną, wysłuchują skarg i oceniają objawy kliniczne. Pacjent może zostać poproszony o wykazanie się swoją mobilnością i zdolnościami do samoopieki. Zwraca się również uwagę na stopień wydolności do pracy i wskaźniki adaptacji społecznej. Jeśli zostaną znalezione odpowiednie wskazania, pacjentowi zostanie przypisana grupa niepełnosprawności:
- Grupę 3 można zalecić, jeśli w dotkniętych stawach występuje umiarkowane lub niewielkie ograniczenie ruchomości;
- Grupę 2 przyznaje się osobom, które są w stanie poruszać się częściowo samodzielnie, czasami wymagając pomocy osób trzecich;
- Grupę 1 zajmują osoby, które całkowicie utraciły ruchomość stawów i nie są w stanie samodzielnie się poruszać.
Coraz częstsze nawroty polistoeoartrozy stawów, w połączeniu z innymi schorzeniami układu mięśniowo-szkieletowego (np. osteochondroza) stanowią bezpośrednie wskazanie do niepełnosprawności.

