Ekspert medyczny artykułu
Nowe publikacje
Osłuchiwanie serca
Ostatnia recenzja: 06.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Osłuchiwanie jest jedną z najważniejszych metod badania serca. Najlepiej jest używać stetoskopu, który powinien mieć membranę dla najlepszej percepcji dźwięków o wysokiej częstotliwości (fonendoskop). W tym przypadku membrana jest przykładana do klatki piersiowej dość ciasno. Zawartość informacyjna osłuchiwania jest najwyższa w przypadku identyfikacji wad serca. W tym przypadku ostateczna diagnoza jest często stawiana na podstawie osłuchiwania serca. Aby opanować tę metodę, wymagana jest codzienna praktyka, podczas której należy początkowo nauczyć się prawidłowo odbierać normalny obraz osłuchowy serca.
Dzwon fonendoskopu jest przyłożony dość ściśle do powierzchni klatki piersiowej w obszarze projekcji serca. U niektórych pacjentów osłuchiwanie jest utrudnione przez nadmierny wzrost włosów, które czasami trzeba zgolić lub zwilżyć wodą z mydłem. Osłuchiwanie powinno być wykonywane przede wszystkim w pozycji leżącej pacjenta na plecach, w niektórych przypadkach (patrz poniżej) uzupełnione o osłuchiwanie w pozycji na lewym boku, na brzuchu, stojąc lub siedząc, ze wstrzymanym oddechem na wdechu lub wydechu, po wysiłku fizycznym.
Wszystkie te techniki pozwalają na wykrycie szeregu objawów, które mają istotne znaczenie diagnostyczne i często decydują o taktyce leczenia pacjenta.
Dźwięki serca
U zdrowych ludzi w całym obszarze serca słychać dwa tony:
- Ton I, który pojawia się na początku skurczu komór i nazywany jest tonem skurczowym,
- Drugi ton pojawia się na początku rozkurczu i nazywany jest rozkurczowym.
Powstawanie tonów serca wiąże się przede wszystkim z drganiami, jakie powstają w zastawkach podczas skurczów mięśnia sercowego.
Pierwszy ton występuje na początku skurczu komór już w momencie, gdy zamkną się płatki zastawek przedsionkowo-komorowych lewej (mitralnej) i prawej (trójdzielnej), czyli w okresie izometrycznego skurczu komór. Największe znaczenie w jego występowaniu ma napięcie zastawek przedsionkowo-komorowych lewej i prawej, składających się z tkanki sprężystej. Ponadto w powstawaniu pierwszego tonu rolę odgrywają ruchy oscylacyjne mięśnia sercowego obu komór podczas ich skurczowego napięcia. Pozostałe składowe pierwszego tonu mają mniejsze znaczenie: naczyniowy związany jest z drganiami początkowych odcinków aorty i pnia płucnego, gdy są one rozciągane przez krew, przedsionkowy związany jest z ich skurczem.
Drugi ton pojawia się na początku rozkurczu i powstaje w wyniku zatrzaśnięcia się zastawek aorty i tętnicy płucnej.
W normalnych warunkach stosunkowo łatwo odróżnić pierwszy ton od drugiego, ponieważ między nimi ustala się stosunkowo krótką przerwę skurczową. Pomiędzy pierwszym a drugim tonem w trakcie rozkurczu przerwa będzie znacznie dłuższa. Gdy rytm wzrasta, identyfikacja tonów może być trudna. Należy pamiętać, że pierwszy ton odpowiada uderzeniu serca lub łatwemu do określenia tętnieniu tętnicy szyjnej.
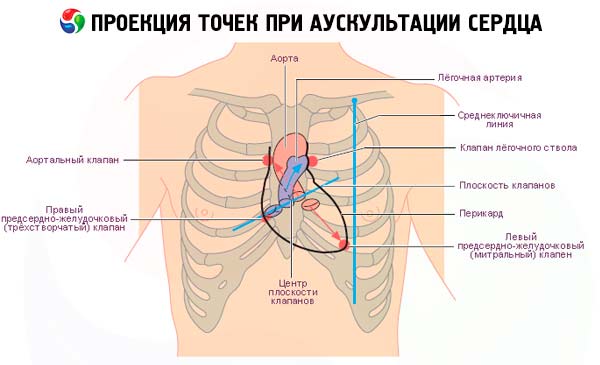
Punkty osłuchiwania serca
Występowanie tonów, jak również innych dźwięków w sercu, jak już wspomniano, wiąże się przede wszystkim z drganiami zastawek serca, które znajdują się między przedsionkami i komorami oraz między komorami i dużymi naczyniami. Każdemu otwarciu zastawki odpowiada pewien punkt do słuchania. Punkty te nie pokrywają się dokładnie z miejscami projekcji zastawek na przedniej ścianie klatki piersiowej. Dźwięki, które powstają w otworach zastawek, są przewodzone wzdłuż przepływu krwi.
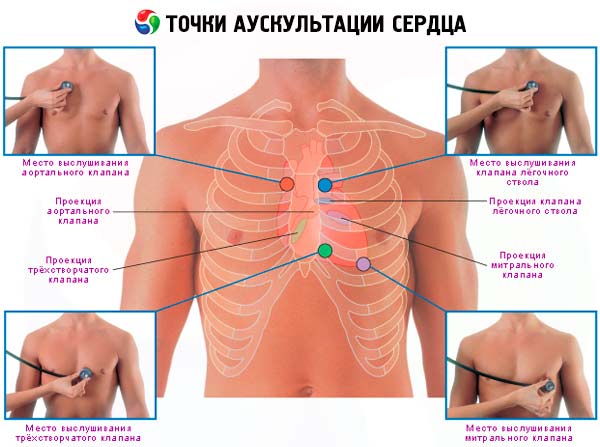
Aby najlepiej osłuchać zastawki serca, ustalono następujące punkty:
- zastawka mitralna – szczyt serca;
- zastawka trójdzielna – dolna część trzonu mostka;
- zastawka aorty – druga przestrzeń międzyżebrowa po prawej stronie przy brzegu mostka;
- zastawka płucna – druga przestrzeń międzyżebrowa po lewej stronie przy brzegu mostka;
- tzw. punkt V to trzecia przestrzeń międzyżebrowa po lewej stronie w okolicy mostka; osłuchiwanie tej okolicy pozwala na wyraźniejsze usłyszenie szmeru rozkurczowego, który występuje przy niedomykalności zastawki aortalnej.
Drugi ton serca i jego składowe związane z trzaskaniem półksiężycowatych płatów zastawek aorty i tętnicy płucnej są zawsze lepiej słyszalne i oceniane przez obraz osłuchowy w drugiej przestrzeni międzyżebrowej po lewej lub prawej stronie na krawędzi mostka. Pierwszy ton serca, związany przede wszystkim z napięciem płatków zastawki mitralnej, ocenia się przez osłuchiwanie szczytu serca, a także dolnej krawędzi mostka. Tak więc mówimy o wzmocnieniu lub osłabieniu drugiego tonu serca podczas słuchania u podstawy serca (druga przestrzeń międzyżebrowa) i o wzmocnieniu lub osłabieniu pierwszego tonu serca podczas słuchania u wierzchołka. Jeśli drugi ton serca składa się z dwóch składowych podczas słuchania u podstawy serca, możemy mówić o jego rozwidleniu. Jeżeli posłuchamy dodatkowego komponentu po drugim tonie serca na szczycie, nie powinniśmy mówić o rozdwojeniu czy rozwidleniu drugiego tonu serca, lecz o pojawieniu się dodatkowego tonu serca następującego po drugim tonie serca, oczywiście związanego z drganiami zastawek.
Głośność tonów serca może się zmieniać przede wszystkim pod wpływem czynników pozasercowych. Mogą być gorzej słyszalne wraz ze wzrostem grubości klatki piersiowej, w szczególności z powodu większej masy mięśniowej, wraz z gromadzeniem się płynu w jamie osierdziowej. Odwrotnie, przy cieńszej klatce piersiowej u osób szczupłych, a zwłaszcza przy częstszym rytmie (szybszym ruchu zastawek), tony serca mogą być głośniejsze.
U dzieci i osób cierpiących na astenię czasami można usłyszeć trzeci i czwarty ton.
Trzeci ton jest słyszalny wkrótce (0,15 s) po drugim tonie. Jest on spowodowany oscylacjami mięśni komór podczas ich szybkiego biernego napełniania się krwią (z przedsionków) na początku rozkurczu.
Czwarty ton pojawia się przed pierwszym tonem pod koniec rozkurczu komór i jest związany z ich szybkim napełnianiem się na skutek skurczów przedsionków.
Zmiany patologiczne w tonach serca
Osłabienie obu tonów można zaobserwować przy wyraźnym rozlanym uszkodzeniu mięśnia sercowego komór i zmniejszeniu ich kurczliwości.
Osłabienie pierwszego tonu na szczycie serca obserwuje się również w przypadku uszkodzenia zastawek serca, przede wszystkim zastawki mitralnej, a także zastawki trójdzielnej, co prowadzi do braku tzw. okresu zamkniętych zastawek i spadku składowej zastawkowej pierwszego tonu. Pierwszy ton słabnie również w przypadku ciężkiej niewydolności serca z powodu spadku jego składowej mięśniowej.
Wzrost częstotliwości pierwszego tonu można zaobserwować przy zmniejszeniu napełniania komór na początku skurczu ze względu na jego składową mięśniową. W takim przypadku pierwszy ton jest często definiowany jako „klaskanie”.
W migotaniu przedsionków obserwuje się znaczne wahania natężenia pierwszego tonu, co jest spowodowane różnicami w długości przerw rozkurczowych, a co za tym idzie, w napełnianiu lewej komory.
Osłabienie drugiego tonu występuje przy niskim ciśnieniu w dużych naczyniach, spadku ich napełnienia krwią. Osłabienie drugiego tonu może wystąpić przy uszkodzeniu zastawek aorty i tętnicy płucnej, co prowadzi do naruszenia ich zatrzaskiwania.
Drugi ton nasila się wraz ze wzrostem ciśnienia w dużych naczyniach - aorcie lub tętnicy płucnej; w tym przypadku mówią o akcencie drugiego tonu na jednym lub drugim naczyniu odpowiednio. W tym przypadku drugi ton, na przykład, po prawej stronie mostka jest słyszalny jako znacznie intensywniejszy niż po lewej i odwrotnie. Akcent drugiego tonu jest tłumaczony szybszym trzaskaniem odpowiednich zastawek i głośniejszym dźwiękiem, który jest odbierany podczas osłuchiwania. Akcent drugiego tonu na aorcie jest określany w nadciśnieniu tętniczym, a także w wyraźnych zmianach sklerotycznych w aorcie ze spadkiem elastyczności jej ścian. Akcent drugiego tonu na tętnicy płucnej jest określany przez wzrost ciśnienia w niej u pacjentów z wadami zastawki mitralnej i chorobą serca płucnego.
Mówi się, że rozwidlenie tonów występuje, gdy ich główne składniki są wykrywane oddzielnie. Zazwyczaj odnotowuje się rozwidlenie drugiego tonu. Może być ono związane z niejednoczesnym zatrzaśnięciem zastawek aorty i tętnicy płucnej, co jest związane z różnymi czasami trwania skurczu lewej i prawej komory z powodu zmian w odpowiednio dużym i małym krążeniu. Wraz ze wzrostem ciśnienia, na przykład w tętnicy płucnej, drugi składnik drugiego tonu jest związany z późniejszym zatrzaśnięciem zastawki tętnicy płucnej. Ponadto rozwidlenie drugiego tonu jest związane ze wzrostem napełniania krwią w małym lub dużym krążeniu.
Lekkie rozdwojenie drugiego tonu, jak zawsze słyszalne u podstawy serca, tj. w drugiej przestrzeni międzyżebrowej, może również wystąpić w warunkach fizjologicznych. Podczas głębokiego oddechu, ze względu na zwiększony przepływ krwi do prawego serca, czas trwania skurczu prawej komory może być nieco dłuższy niż lewej, w wyniku czego rozdwojenie drugiego tonu jest słyszalne na tętnicy płucnej, a jego druga składowa jest związana z trzaskaniem zastawki tętnicy płucnej. To fizjologiczne rozdwojenie drugiego tonu jest lepiej słyszalne u ludzi młodych.
Późne zamknięcie zastawki płucnej w porównaniu z zastawką aorty stwierdza się przy poszerzeniu prawej komory, np. przy zwężeniu ujścia tętnicy płucnej lub przy zaburzeniu przewodzenia pobudzenia wzdłuż prawej odnogi pęczka przedsionkowo-komorowego (pęczka Hisa), co również prowadzi do późnego zamknięcia płatków tej zastawki.
W przypadku ubytku przegrody międzyprzedsionkowej wzrost objętości krwi w prawym przedsionku, a następnie w prawej komorze prowadzi do szerokiego rozdwojenia drugiego tonu, ale ponieważ prawy i lewy przedsionek są w stałej komunikacji z takim ubytkiem, objętość krwi lewej i prawej komory waha się w tym połączeniu w jednym kierunku i pokrywa się z cyklem oddechowym. Prowadzi to do stałego rozdwojenia drugiego tonu na tętnicy płucnej, co jest patognomoniczne dla ubytku przegrody międzyprzedsionkowej.
W nadciśnieniu płucnym u chorych na przewlekłe choroby płuc rozdwojenie drugiego tonu jest mniej wyraźne i wyraźne, gdyż prawa komora (mimo że działa przeciwstawiając się zwiększonemu ciśnieniu w płucach) jest zwykle przerośnięta, a w związku z tym jej skurcz nie ulega wydłużeniu.
Dodatkowe tony serca występują z wielu powodów. Zastawka mitralna zazwyczaj otwiera się bezgłośnie na początku rozkurczu. Gdy płatki zastawki mitralnej są stwardniałe u pacjentów ze zwężeniem zastawki mitralnej, ich otwarcie na początku rozkurczu jest ograniczone, więc przepływ krwi powoduje drgania tych płatków, odbierane jako dodatkowy dźwięk. Dźwięk ten jest słyszalny krótko po drugim dźwięku, ale tylko na szczycie serca, co wskazuje na jego związek z drganiami zastawki mitralnej. Podobny ton otwierania zastawki trójdzielnej jest słyszalny w dolnej części mostka, ale dość rzadko.
Tony wyrzutowe skurczowe są słyszalne krótko po pierwszym tonie serca, powstają wskutek drgań zastawki aorty lub płuc, dlatego są lepiej słyszalne w drugiej przestrzeni międzyżebrowej po lewej lub prawej stronie przy brzegu mostka. Ich pojawienie się jest również związane z pojawieniem się drgań ścian dużych naczyń, szczególnie podczas ich rozszerzania. Dźwięk wyrzutowy aorty jest najlepiej słyszalny w punkcie aorty. Najczęściej łączy się go z wrodzonym zwężeniem aorty. Bifurkację pierwszego tonu można zaobserwować przy zaburzeniu przewodzenia śródkomorowego wzdłuż odnóg pęczka przedsionkowo-komorowego, co prowadzi do opóźnienia skurczu jednej z komór.
Transplantacja zastawki aortalnej lub mitralnej jest obecnie wykonywana dość często. Stosuje się sztuczną zastawkę kulową lub protezę biologiczną. Zastawki mechaniczne wytwarzają dwa tony w każdym cyklu serca, ton otwierający i ton zamykający. W przypadku protezy mitralnej głośny ton zamykający jest słyszalny po pierwszym tonie serca. Ton otwierający następuje po drugim tonie serca, jak w przypadku zwężenia zastawki mitralnej.
Rytm galopowy to trzyczęściowy rytm serca, który jest słyszalny na tle tachykardii, czyli przyspieszonego rytmu, i świadczy o poważnym uszkodzeniu mięśnia sercowego komór. Dodatkowy ton w rytmie galopowym można usłyszeć na końcu rozkurczu (przed pierwszym tonem) - presystoliczny rytm galopowy i na początku rozkurczu (po drugim tonie) - protodiastoliczny rytm galopowy. Rytm galopowy określa się albo na szczycie serca, albo w trzeciej - czwartej przestrzeni międzyżebrowej po lewej stronie w pobliżu mostka.
Pochodzenie tych dodatkowych tonów wiąże się z szybkim napełnianiem komór na początku rozkurczu (dodatkowy ton III) i podczas skurczu przedsionków (dodatkowy ton IV) w warunkach gwałtownie zmienionych właściwości mięśnia sercowego z naruszeniem jego elastyczności. Gdy występują na tle tachykardii, słyszalne są dźwięki, których rytm przypomina galop pędzącego konia. W tym przypadku te tony serca III i IV są często słyszalne niemal jednocześnie, powodując powstanie rytmu trójczłonowego. W przeciwieństwie do normalnych tonów serca III i IV, które występują u młodych ludzi z prawidłowym rytmem serca, rytm galopowy występuje w przypadku ciężkiego uszkodzenia mięśnia sercowego z poszerzeniem lewej komory i objawami niewydolności serca.
Dodatkowy ton poprzedzający pierwszy ton na tle stosunkowo rzadkiego rytmu serca może być czasami słyszalny u osób starszych z lekko zmienionym sercem. Trzeci i czwarty ton, w tym te odpowiadające rytmowi galopowemu, są lepiej słyszalne, gdy pacjent leży na lewym boku.

