Ekspert medyczny artykułu
Nowe publikacje
Nadciśnienie płucne
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
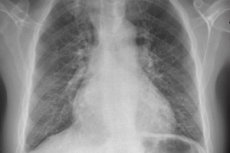
Nadciśnienie płucne (tętnicze nadciśnienie płucne) to wzrost ciśnienia w układzie tętnic płucnych, który może być spowodowany wzrostem oporu w łożysku naczyniowym płuc lub znacznym wzrostem objętości przepływu krwi przez płuca. Ta patologia jest wtórna w większości przypadków; gdy przyczyna jest nieznana, nazywa się ją pierwotną. W pierwotnym nadciśnieniu płucnym naczynia płucne zwężają się, występuje przerost i włóknienie.
Nadciśnienie płucne powoduje przeciążenie prawej komory i jej niewydolność. Objawy nadciśnienia płucnego obejmują zmęczenie, duszność przy wysiłku, a czasami dyskomfort w klatce piersiowej i omdlenia. Diagnozę stawia się na podstawie pomiaru ciśnienia w tętnicy płucnej. Leczenie nadciśnienia płucnego obejmuje leki rozszerzające naczynia krwionośne, a w niektórych ciężkich przypadkach przeszczep płuc. Rokowanie jest na ogół złe, chyba że zostanie zidentyfikowana możliwa do leczenia przyczyna.
Normalnie ciśnienie w tętnicy płucnej wynosi:
- skurczowe - 23-26 mm Hg
- rozkurczowe - 7-9 mm Hg
- średnio -12-15 mm Hg
Według zaleceń WHO górna granica normy ciśnienia skurczowego w tętnicy płucnej wynosi 30 mm Hg, rozkurczowego - 15 mm Hg.
Przyczyny nadciśnienie płucne
Nadciśnienie płucne występuje, gdy średnie ciśnienie tętnicze w tętnicy płucnej wynosi > 25 mmHg w spoczynku lub > 35 mmHg podczas wysiłku. Wiele stanów i leków powoduje nadciśnienie płucne. Pierwotne nadciśnienie płucne to nadciśnienie płucne w przypadku braku takich przyczyn. Jednak wynik może być podobny. Pierwotne nadciśnienie płucne jest rzadkie, z częstością występowania 1 do 2 osób na milion.
Pierwotne nadciśnienie płucne dotyka kobiety dwa razy częściej niż mężczyzn. Średni wiek diagnozy wynosi 35 lat. Choroba może być rodzinna lub sporadyczna; przypadki sporadyczne są około 10 razy częstsze. Większość przypadków rodzinnych ma mutacje w genie receptora białka morfogenetycznego kości typu 2 (BMPR2), członka rodziny receptorów transformującego czynnika wzrostu (TGF)-beta. Około 20% przypadków sporadycznych ma również mutacje BMPR2. Wiele osób z pierwotnym nadciśnieniem płucnym ma podwyższony poziom angioproteiny 1; angioproteina 1 wydaje się obniżać poziom BMPR1A, białka związanego z BMPR2, i może stymulować produkcję serotoniny i proliferację komórek mięśni gładkich śródbłonka. Inne możliwe czynniki towarzyszące obejmują zaburzenia transportu serotoniny i zakażenie ludzkim wirusem opryszczki 8.
Pierwotne nadciśnienie płucne charakteryzuje się zmiennym zwężeniem naczyń, przerostem mięśni gładkich i przebudową ścian naczyń. Uważa się, że zwężenie naczyń jest spowodowane zwiększoną aktywnością tromboksanu i endoteliny 1 (zwężaczy naczyń) z jednej strony oraz zmniejszoną aktywnością prostacykliny i tlenku azotu (rozszerzaczy naczyń) z drugiej strony. Zwiększone ciśnienie naczyniowe płuc, które występuje z powodu niedrożności naczyń, pogarsza uszkodzenie śródbłonka. Uszkodzenie aktywuje krzepnięcie na powierzchni błony wewnętrznej, co może pogorszyć nadciśnienie. Może to być również ułatwione przez koagulopatię zakrzepową z powodu zwiększonych poziomów inhibitora aktywatora plazminogenu typu 1 i fibrynopeptydu A oraz zmniejszonej aktywności tkankowego aktywatora plazminogenu. Ogniskowego krzepnięcia na powierzchni śródbłonka nie należy mylić z przewlekłym zakrzepowo-zatorowym nadciśnieniem tętniczym płucnym, które jest spowodowane zorganizowanymi zatorami zakrzepowymi płuc.
Ostatecznie u większości pacjentów pierwotne nadciśnienie płucne prowadzi do przerostu prawej komory z jej poszerzeniem i niewydolnością prawej komory.
Przyczyny nadciśnienia płucnego przedstawiono w klasyfikacji.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Klasyfikacja etiologiczna nadciśnienia płucnego
Niewydolność lewej komory
- Choroba niedokrwienna serca.
- Nadciśnienie tętnicze.
- Wady zastawki aortalnej, koarktacja aorty.
- Niedomykalność zastawki mitralnej.
- Kardiomiopatia.
- Zapalenie mięśnia sercowego.
Zwiększone ciśnienie w lewym przedsionku
- Zwężenie zastawki mitralnej.
- Guz lub zakrzepica lewego przedsionka.
- Serce trójprzedsionkowe, pierścień mitralny nadzastawkowy.
Niedrożność żyły płucnej
- Włóknienie śródpiersia.
- Zakrzepica żył płucnych.
Choroby miąższowe płuc
- Przewlekłe obturacyjne choroby płuc.
- Choroby śródmiąższowe płuc (rozsiane procesy w płucach).
- Ostre, ciężkie uszkodzenie płuc:
- zespół ostrej niewydolności oddechowej u dorosłych;
- ciężkie rozlane zapalenie płuc.
Choroby układu tętnic płucnych
- Pierwotne nadciśnienie płucne.
- Nawracająca lub masywna zatorowość płucna.
- Zakrzepica in situ tętnicy płucnej.
- Zapalenie naczyń krwionośnych o charakterze układowym.
- Zwężenie tętnicy płucnej dystalnej.
- Zwiększony przepływ krwi przez płuca:
- wrodzona wada serca z przeciekiem lewo-prawym (ubytek przegrody międzykomorowej, ubytek przegrody międzyprzedsionkowej);
- przetrwały przewód tętniczy.
- Nadciśnienie płucne wywołane lekami i pokarmami.
Nadciśnienie płucne u noworodków
- Zachowane krążenie płodowe.
- Choroba błon szklistych.
- Przepuklina przeponowa.
- Aspiracja smółki.
Niedotlenienie i/lub hiperkapnia
- Życie w wysokich górach.
- Niedrożność górnych dróg oddechowych:
- powiększone migdałki;
- zespół obturacyjnego bezdechu sennego.
- Zespół hipowentylacji otyłości (zespół Pickwicka).
- Pierwotna hipowentylacja pęcherzykowa.
Wielu autorów uważa za stosowne dokonanie klasyfikacji nadciśnienia płucnego w zależności od czasu jego rozwoju oraz rozróżnienie postaci ostrej i przewlekłej.
Przyczyny ostrego nadciśnienia płucnego
- ZP lub zakrzepica in situ w układzie tętnic płucnych.
- Ostra niewydolność lewej komory serca o dowolnej etiologii.
- Stan astmatyczny.
- Zespół zaburzeń oddechowych.
Przyczyny przewlekłego nadciśnienia płucnego
- Zwiększony przepływ krwi przez płuca.
- Ubytek przegrody międzykomorowej.
- Ubytek przegrody międzyprzedsionkowej.
- Przetrwały przewód tętniczy.
- Zwiększone ciśnienie w lewym przedsionku.
- Wady zastawki mitralnej.
- Mięśniak lub skrzeplina lewego przedsionka.
- Przewlekła niewydolność lewej komory serca o dowolnej etiologii.
- Zwiększony opór w układzie tętnic płucnych.
- Geneza niedotlenienia (przewlekłe obturacyjne choroby płuc, niedotlenienie wysokościowe, zespół hipowentylacji).
- Geneza obturacyjna (nawracająca zatorowość płucna, wpływ środków farmakologicznych, pierwotne nadciśnienie płucne, rozsiane choroby tkanki łącznej, układowe zapalenie naczyń, choroba zarostowa żył).
Objawy nadciśnienie płucne
Pierwsze objawy kliniczne nadciśnienia płucnego pojawiają się, gdy ciśnienie krwi w tętnicy płucnej wzrasta 2-krotnie lub więcej w stosunku do normy.
Główne subiektywne objawy nadciśnienia płucnego są praktycznie takie same we wszystkich etiologicznych formach tego zespołu. Pacjenci są zaniepokojeni:
- duszność (najwcześniejsza i najczęstsza skarga chorych) początkowo w czasie wysiłku fizycznego, a później w spoczynku;
- osłabienie, wzmożone zmęczenie;
- omdlenia (spowodowane niedotlenieniem mózgu, najbardziej typowe dla pierwotnego nadciśnienia płucnego);
- ból w okolicy serca o charakterze stałym (u 10-50% chorych, niezależnie od etiologii nadciśnienia płucnego); spowodowany względną niewydolnością wieńcową na skutek znacznego przerostu mięśnia sercowego prawej komory;
- krwioplucie jest częstym objawem nadciśnienia płucnego, zwłaszcza przy znacznym wzroście ciśnienia w tętnicy płucnej;
- chrypka (występująca u 6-8% chorych, spowodowana uciskiem nerwu wstecznego lewego przez znacznie poszerzoną tętnicę płucną);
- ból w okolicy wątroby oraz obrzęki stóp i piszczeli (objawy te pojawiają się w przypadku rozwoju niewydolności serca płucnego u pacjentów z nadciśnieniem płucnym).
Postępująca duszność wysiłkowa i łatwe męczenie się występują w prawie wszystkich przypadkach. Duszności może towarzyszyć nietypowy dyskomfort w klatce piersiowej oraz zawroty głowy lub uczucie oszołomienia podczas wysiłku. Te objawy nadciśnienia płucnego są spowodowane przede wszystkim niewystarczającym rzutem serca. Zjawisko Raynauda występuje u około 10% pacjentów z pierwotnym nadciśnieniem płucnym, z czego 99% to kobiety. Krwioplucie jest rzadkie, ale może być śmiertelne; dysfonia spowodowana uciskiem nerwu krtaniowego wstecznego przez powiększoną tętnicę płucną (zespół Ortnera) jest również rzadka.
W zaawansowanych przypadkach objawy nadciśnienia płucnego mogą obejmować unoszenie prawej komory, rozproszony drugi ton serca (S2) z zaakcentowanym składnikiem płucnym S (P), klik wyrzutowy płucny, trzeci ton serca prawej komory (S3) i poszerzenie żył szyjnych. W zaawansowanych stadiach często występuje przekrwienie wątroby i obrzęk obwodowy.
Nadciśnienie płucne
Nadciśnienie wrotne to ciężkie nadciśnienie płucne z nadciśnieniem wrotnym u pacjentów bez wtórnych przyczyn.
Nadciśnienie płucne występuje u pacjentów z różnymi schorzeniami, które powodują nadciśnienie wrotne z marskością wątroby lub bez niej. Nadciśnienie wrotno-płucne jest rzadsze niż zespół wątrobowo-płucny u pacjentów z przewlekłą chorobą wątroby (3,5-12%).
Pierwszymi objawami są duszność i zmęczenie, mogą również wystąpić ból w klatce piersiowej i krwioplucie. U pacjentów występują objawy fizyczne i zmiany EKG charakterystyczne dla nadciśnienia płucnego; mogą rozwinąć się objawy serca płucnego (tętnienie żył szyjnych, obrzęk). Częsta jest niedomykalność zastawki trójdzielnej. Rozpoznanie podejrzewa się na podstawie echokardiografii i potwierdza się za pomocą cewnikowania prawej komory serca.
Leczenie - terapia pierwotnego nadciśnienia płucnego, z wyłączeniem leków hepatotoksycznych. U niektórych pacjentów skuteczna jest terapia rozszerzająca naczynia krwionośne. Wynik zależy od leżącej u podłoża patologii wątroby. Nadciśnienie wrotno-płucne jest względnym przeciwwskazaniem do przeszczepu wątroby ze względu na zwiększone ryzyko powikłań i śmiertelności. Po przeszczepie niektórzy pacjenci z umiarkowanym nadciśnieniem płucnym doświadczają odwrócenia patologii.
Co Cię dręczy?
Diagnostyka nadciśnienie płucne
Obiektywne badanie ujawnia sinicę, a w przypadku długotrwałego nadciśnienia płucnego, dalsze paliczki palców przyjmują kształt „pałeczek perkusyjnych”, a paznokcie przyjmują wygląd „szkła zegarkowego”.
Osłuchiwanie serca ujawnia charakterystyczne objawy nadciśnienia płucnego - zaostrzenie (często rozdwojenie) drugiego tonu nad a.pulmonalis; szmer skurczowy nad okolicą wyrostka mieczykowatego, narastający przy wdechu (objaw Rivero-Corvallo) - objaw względnej niedomykalności zastawki trójdzielnej, powstający w związku ze znacznym przerostem mięśnia sercowego prawej komory; w późniejszych stadiach nadciśnienia płucnego można wykryć szmer rozkurczowy w drugiej przestrzeni międzyżebrowej po lewej stronie (nad a.pulmonalis), spowodowany względną niedomykalnością zastawki tętnicy płucnej przy jej znacznym poszerzeniu (szmer Grahama-Stilla).
Uderzenie serca zwykle nie ujawnia objawów patognomonicznych nadciśnienia płucnego. Rzadko można wykryć poszerzenie granicy tępości naczyniowej w drugiej przestrzeni międzyżebrowej po lewej stronie (z powodu poszerzenia tętnicy płucnej) i przesunięcie prawej granicy serca na zewnątrz od prawej linii przymostkowej z powodu przerostu mięśnia sercowego prawej komory.
Do objawów patognomonicznych nadciśnienia płucnego zalicza się przerost prawej komory i prawego przedsionka, a także objawy wskazujące na wzrost ciśnienia w tętnicy płucnej.
Aby wykryć te objawy, stosuje się: prześwietlenie klatki piersiowej, EKG, echokardiografię, cewnikowanie prawej komory serca z pomiarem ciśnienia w prawym przedsionku, prawej komorze i pniu tętnicy płucnej. Podczas wykonywania cewnikowania prawej komory serca wskazane jest również określenie ciśnienia włośniczkowego płuc lub ciśnienia zaklinowania tętnicy płucnej, które odzwierciedla poziom ciśnienia w lewym przedsionku. Ciśnienie zaklinowania tętnicy płucnej wzrasta u pacjentów z chorobą serca i niewydolnością lewej komory.
Aby ustalić przyczyny nadciśnienia płucnego, często konieczne jest zastosowanie innych metod badania, takich jak rentgen i tomografia komputerowa płuc, wentylacyjno-perfuzyjna scyntygrafia radionuklidowa płuc, angiopulmonografia. Zastosowanie tych metod pozwala na określenie patologii miąższu i układu naczyniowego płuc. W niektórych przypadkach konieczne jest skorzystanie z biopsji płuc (w celu rozpoznania rozlanych śródmiąższowych chorób płuc, choroby żylno-okluzyjnej płuc, ziarniniakowatości naczyń włosowatych płuc itp.).
W obrazie klinicznym choroby serca płucnego można zaobserwować kryzysy nadciśnieniowe w układzie tętnic płucnych. Główne objawy kliniczne kryzysu to:
- nagłe uduszenie (najczęściej występuje wieczorem lub w nocy);
- silny kaszel, czasami z odkrztuszaniem plwociny zmieszanej z krwią;
- ortopnoe;
- silna ogólna sinica;
- podniecenie jest możliwe;
- tętno jest częste i słabe;
- wyraźne tętnienie zastawki a.pulmonalis w II przestrzeni międzyżebrowej;
- uwypuklenie stożka płucnego (objawia się przy opukiwaniu rozszerzeniem tępego naczynia w II przestrzeni międzyżebrowej po lewej stronie);
- pulsowanie prawej komory w nadbrzuszu;
- akcent drugiego tonu na a.pulmonalis;
- obrzęk i tętnienie żył szyjnych;
- pojawienie się reakcji wegetatywnych w postaci urina spastica (wydalanie dużej ilości jasnego moczu o małej gęstości), mimowolne oddawanie stolca po ustaniu kryzysu;
- pojawienie się odruchu Plesha (odruchu wątrobowo-szyjnego).
Podejrzenie pierwotnego nadciśnienia płucnego można wysnuć u pacjentów ze znaczną dusznością wysiłkową, u których nie stwierdza się w wywiadzie innych chorób mogących być przyczyną nadciśnienia płucnego.
U pacjentów początkowo wykonuje się prześwietlenie klatki piersiowej, spirometrię i EKG w celu zidentyfikowania częstszych przyczyn duszności, a następnie echokardiografię Dopplera w celu zmierzenia ciśnienia w prawej komorze i tętnicy płucnej oraz wykrycia możliwych nieprawidłowości anatomicznych powodujących wtórne nadciśnienie płucne.
Najczęstszym objawem radiograficznym w pierwotnym nadciśnieniu płucnym są poszerzone wnęki z wyraźnym zwężeniem obwodowym („obcięte”). Spirometria i objętości płuc mogą być prawidłowe lub wykazywać łagodne ograniczenie, ale pojemność dyfuzyjna tlenku węgla (DL) jest zwykle zmniejszona. Typowe zmiany w EKG obejmują odchylenie osi prawej, R > S w V; fale SQ T i szczytowe fale P.
Dodatkowe badania są przeprowadzane w celu zdiagnozowania przyczyn wtórnych, które nie są klinicznie oczywiste. Należą do nich skanowanie wentylacyjno-perfuzyjne w celu wykrycia choroby zakrzepowo-zatorowej; testy czynnościowe płuc w celu zidentyfikowania obturacyjnych lub restrykcyjnych chorób płuc; oraz testy serologiczne w celu potwierdzenia lub wykluczenia chorób reumatycznych. Przewlekłe zakrzepowo-zatorowe nadciśnienie tętnicze płucne jest sugerowane przez tomografię komputerową lub skanowanie płuc i diagnozowane przez arteriografię. Inne badania, takie jak test na obecność wirusa HIV, testy czynnościowe wątroby i polisomnografia, są przeprowadzane w odpowiednich sytuacjach klinicznych.
Jeśli wstępna ocena nie wykaże żadnych stanów związanych z wtórnym nadciśnieniem płucnym, należy wykonać cewnikowanie tętnicy płucnej w celu pomiaru ciśnienia w prawej części serca i tętnicy płucnej, ciśnienia zaklinowania włośniczek płucnych i rzutu serca. Prawy ubytek przegrody międzyprzedsionkowej należy wykluczyć poprzez pomiar saturacji O2 . Pierwotne nadciśnienie płucne definiuje się jako średnie ciśnienie w tętnicy płucnej większe niż 25 mm Hg przy braku możliwych przyczyn. Jednak większość pacjentów z pierwotnym nadciśnieniem płucnym ma znacznie wyższe ciśnienie (np. 60 mm Hg). Podczas zabiegu często stosuje się leki rozszerzające naczynia krwionośne (np. wdychany tlenek azotu, dożylny epoprostenol, adenozyna); spadek ciśnienia w prawej komorze w odpowiedzi na te leki pomaga w wyborze leku. Biopsja była kiedyś szeroko stosowana, ale nie jest już zalecana ze względu na wysoką zachorowalność i śmiertelność.
Jeśli u pacjenta zostanie zdiagnozowane pierwotne nadciśnienie płucne, bada się historię rodzinną w celu zidentyfikowania możliwego przekazu genetycznego, na co wskazują przypadki przedwczesnej śmierci stosunkowo zdrowych osób w rodzinie. W przypadku rodzinnego pierwotnego nadciśnienia płucnego konieczne jest poradnictwo genetyczne w celu poinformowania członków rodziny o ryzyku choroby (około 20%) i zalecenia im poddania się badaniom przesiewowym (echokardiografii). W przyszłości badanie mutacji w genie BMPR2 w rodzinnym pierwotnym nadciśnieniu płucnym może być cenne.
Co trzeba zbadać?
Jakie testy są potrzebne?
Z kim się skontaktować?
Leczenie nadciśnienie płucne
Leczenie wtórnego nadciśnienia płucnego ma na celu leczenie patologii leżącej u jego podłoża. Pacjenci z ciężkim nadciśnieniem tętniczym płucnym spowodowanym przewlekłą zatorowością zakrzepową powinni przejść tromboendarterektomię płucną. Jest to bardziej złożona operacja niż nagła embolektomia chirurgiczna. W krążeniu pozapłucnym zorganizowany unaczyniony skrzeplinę wycina się wzdłuż pnia płucnego. Zabieg ten leczy nadciśnienie tętnicze płucne w znacznym procencie przypadków i przywraca funkcję pozapłucną; w wyspecjalizowanych ośrodkach śmiertelność operacyjna wynosi mniej niż 10%.
Leczenie pierwotnego nadciśnienia płucnego rozwija się szybko. Rozpoczyna się od doustnych blokerów kanału wapniowego, które mogą zmniejszyć ciśnienie w tętnicy płucnej lub opór naczyniowy płucny u około 10% do 15% pacjentów. Nie ma różnicy w skuteczności między różnymi typami blokerów kanału wapniowego, chociaż większość ekspertów unika werapamilu ze względu na jego ujemne działanie inotropowe. Odpowiedź na tę terapię jest korzystnym znakiem prognostycznym, a pacjenci powinni kontynuować tę terapię. Jeśli nie ma odpowiedzi, rozpoczyna się stosowanie innych leków.
Dożylny epoprostenol (analog prostacykliny) poprawia funkcjonowanie i wydłuża przeżycie nawet u pacjentów opornych na leki rozszerzające naczynia krwionośne w momencie cewnikowania. Wady leczenia obejmują konieczność założenia cewnika centralnego i znaczące działania niepożądane, w tym zaczerwienienie, biegunkę i bakteriemię z powodu długotrwałego noszenia cewnika centralnego. Alternatywne środki — wziewne (iloprost), doustne (beraprost) i podskórne (treprostinil) analogi prostacykliny — są w trakcie badań.
Doustny antagonista receptora endoteliny bosentan jest również skuteczny u niektórych pacjentów, zazwyczaj tych z łagodniejszą postacią choroby i nieodpowiadających na leki rozszerzające naczynia krwionośne. Doustny sildenafil i L-arginina są również badane.
Prognoza
Przeszczep płuc oferuje jedyną nadzieję na wyleczenie, ale wiąże się z dużym ryzykiem powikłań z powodu problemów z odrzuceniem i zakażenia. Pięcioletni wskaźnik przeżycia wynosi 60% z powodu obliteracyjnego zapalenia oskrzelików. Przeszczep płuc jest zarezerwowany dla pacjentów z niewydolnością serca w stadium IV według New York Heart Association (zdefiniowaną jako duszność przy minimalnej aktywności, wymagająca unieruchomienia w łóżku lub na krześle), którzy nie zareagowali na analogi prostacykliny.
Wielu pacjentów wymaga stosowania dodatkowych leków w celu leczenia niewydolności serca, w tym leków moczopędnych, a także musi przyjmować warfarynę, aby zapobiegać zakrzepom i zatorom.
Mediana przeżycia pacjentów bez leczenia wynosi 2,5 roku. Przyczyną jest zazwyczaj nagła śmierć z powodu niewydolności prawej komory. Pięcioletnie przeżycie z epoprostenolem wynosi 54%, podczas gdy u mniejszości pacjentów, którzy reagują na blokery kanału wapniowego, przekracza 90%.
Nadciśnienie płucne ma niepomyślne rokowanie, jeżeli występują takie objawy, jak niski rzut serca, wyższe ciśnienie w tętnicy płucnej i prawym przedsionku, brak reakcji na leki rozszerzające naczynia krwionośne, niewydolność serca, hipoksemia i pogorszenie ogólnego stanu czynnościowego.

