Ekspert medyczny artykułu
Nowe publikacje
Perlak ucha środkowego
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
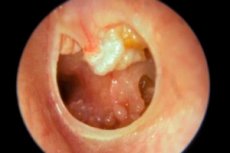
Najczęściej cholesteatoma jest definiowana jako rodzaj torbieli naskórkowej, która jest zlokalizowana w uchu środkowym i wyrostku sutkowatym kości skroniowej czaszki. Histologicznie nie jest to więc guz. Według ICD-10 ta patologiczna formacja ucha środkowego ma kod H71.
Epidemiologia
Według ekspertów z Europejskiej Akademii Otologii i Neurootologii (EAONO) spośród ponad 20 milionów ludzi na świecie cierpiących na przewlekłe choroby zapalne uszu aż 25% pacjentów ma cholesteatomę. [ 1 ]
Częstość występowania cholesteatomu nabytego szacuje się na 95-98%, wrodzony stanowi 2-5% przypadków.
Roczna częstość występowania tej masy w uchu środkowym wynosi trzy na 100 000 dzieci i dziewięć na 100 000 dorosłych. W Stanach Zjednoczonych jedno badanie wykazało sześć cholesteatoma na 100 000 osób. Średni wiek dzieci, u których zdiagnozowano nabytego cholesteatomę, wynosił 9,7 roku. Nabyte cholesteatoma są około 1,4 razy częstsze u chłopców niż u dziewcząt. Jedno angielskie badanie wykazało zwiększoną częstość występowania cholesteatomu w obszarach o niekorzystnym statusie społeczno-ekonomicznym, co sugeruje, że częstość występowania nabytego cholesteatomu jest wyższa u pacjentów o niskich dochodach, chociaż w tym obszarze potrzebne są dalsze badania. [ 2 ]
Przyczyny perlaki
Ze względu na pochodzenie cholesteatomę dzieli się na pierwotną (wrodzoną), wtórną (nabytą, występującą w każdym wieku) i idiopatyczną (gdy nie można dokładnie ustalić etiologii). [ 3 ]
Do głównych przyczyn najczęściej występującej wtórnej postaci tej patologii eksperci zaliczają: perforację błony bębenkowej o etiologii zapalnej, pourazowej lub jatrogennej; wysiękowe zapalenie ucha środkowego oraz ropne zapalenie ucha środkowego, a dokładniej przewlekłe ropne zapalenie ucha środkowego.
Wśród czynników etiologicznych wyróżnia się także ropne zapalenie ucha środkowego, które rozwija się w okolicy nadbębenkowej (epitympaniczno-antralnej) – zapalenie nadbębenkowe z cholesteatomem.
Często cholesteatoma jest wynikiem problemów z trąbką słuchową (Eustachiusza), zaburzenia jej funkcji spowodowanego stanem zapalnym - zapaleniem trąbki słuchowej lub infekcjami ucha środkowego i zatok przynosowych.
Cholesteatoma wrodzona jest rzadką diagnozą. Pierwotna torbielowata formacja nieuszkodzonej błony bębenkowej (membrana tympani) zwykle tworzy się w jej słabo rozciągniętej części (pars flaccida), ale może wystąpić w uchu środkowym (w pobliżu wyrostka ślimakowego jamy bębenkowej lub w pobliżu trąbki Eustachiusza), a także w sąsiednich kościach czaszki. [ 4 ]
Cholesteatoma wrodzona u dziecka to heteroplastyczna naskórkowa formacja, która powstaje w trakcie rozwoju wewnątrzmacicznego. W ponad połowie przypadków u dzieci i młodzieży taka formacja jest wykrywana podczas wizyty u otolaryngologa z powodu utraty słuchu.
Czynniki ryzyka
W otologii czynniki ryzyka rozwoju cholesteatomu są zwykle związane z częstymi ostrymi chorobami zakaźnymi i przewlekłymi ucha środkowego, perforacją i innymi uszkodzeniami błony bębenkowej, niedrożnością trąbek słuchowych (często obserwowaną u pacjentów z historią przewlekłego zapalenia nosogardła, alergicznego nieżytu nosa lub powiększonych migdałków gardłowych) oraz niektórymi zabiegami otologicznymi (np. drenaż ucha środkowego za pomocą drenażu tympanostomijnego). [ 5 ]
Zwiększone ryzyko wystąpienia tej patologii istnieje u dzieci z anomaliami rozwojowymi uszu, które występują w zespołach wrodzonych Treachera Collinsa, Crouzona, Goldenhara, a także występują u dzieci z zespołem Downa, zespołem Jessnera-Cole'a i rozszczepem podniebienia.
Patogeneza
Z wyglądu cholesteatoma jest białawo-perłowym elastycznym tworem o owalnym kształcie - cienkościenną torbielą zawierającą warstwowe woskowe lub serowate fragmenty keratyny (nazywane przez lekarzy resztkami keratyny). A wewnątrz wrodzonego cholesteatomu histologicznie stwierdza się zrogowaciałe komórki wielowarstwowego nabłonka płaskiego pochodzenia egzodermalnego. [ 6 ]
Badając obraz kliniczny, etiologię i patogenezę tego tworu, otolodzy i otoneurolodzy wysuwają różne teorie powstawania cholesteatomu.
Według najbardziej przekonującej wersji mechanizm powstawania cholesteatomu wrodzonego jest spowodowany nieprawidłowym przemieszczaniem się komórek mezenchymalnych grzbietowej części grzebienia nerwowego podczas formowania łuków gardłowych i zawiązku ucha środkowego w okresie embriogenezy lub podczas formowania przewodu słuchowego i błony bębenkowej płodu we wczesnych stadiach ciąży. Inna hipoteza sugeruje penetrację komórek pozazarodkowej ekto i mezodermy owodni do przestrzeni ucha środkowego. [ 7 ]
Jedna z teorii wyjaśniających występowanie nabytych cholesteatomów łączy zwiększoną keratynizację nabłonka błony śluzowej ucha środkowego z reakcją zapalną prowadzącą do uwolnienia cyklooksygenazy-2, interleukin, czynników wzrostu śródbłonka naczyniowego i czynników wzrostu naskórka, które stymulują proliferację keratynocytów nabłonkowych. Ponadto badacze odkryli, że resorpcja osteoklastyczna kosteczek słuchowych ucha środkowego lub kości sutkowatej podczas powstawania cholesteatomów następuje z powodu działania prostaglandyn, enzymów kolagenolitycznych i lizosomalnych, które są syntetyzowane przez tkankę łączną (ziarninową) utworzoną wokół struktur kostnych,
Inna teoria głosi, że w przypadku dysfunkcji trąbki Eustachiusza, ujemne ciśnienie w uchu środkowym pociąga błonę bębenkową do wewnątrz (w kierunku kosteczek słuchowych) i tworzy fałd (tzw. kieszonkę retrakcyjną), który wypełnia się złuszczonymi komórkami nabłonka płaskiego i przekształca się w torbiel.
Inna teoria głosi, że w przypadku perforacji błony bębenkowej nabłonek płaski wyściełający zewnętrzny przewód słuchowy rozprzestrzenia się (migruje) do jamy ucha środkowego, tzn. rozrasta się wzdłuż krawędzi ubytku błony.
Objawy perlaki
Jak pokazuje praktyka kliniczna, cholesteatoma, zwłaszcza wrodzona, może pozostawać utajona przez długi czas, a pojawiające się objawy dotyczą z reguły tylko jednego ucha.
W przypadku nabytego cholesteatomu pierwszymi objawami są stałe lub okresowe otorrea – wodnista wydzielina z ucha, która w przypadku infekcji może być ropna (o nieprzyjemnym zapachu), a niekiedy krwawa. W zaawansowanym zapaleniu ucha środkowego może wystąpić ból ucha. [ 8 ]
W miarę rozrastania się torbieli lista dolegliwości pacjentów ulega wydłużeniu i obejmuje:
- uczucie dyskomfortu i ucisku w jednym uchu;
- szum uszny (stały hałas lub dzwonienie w uszach);
- ból głowy;
- zawrót głowy;
- ból ucha lub za uchem;
- jednostronna niedosłuch (utrata słuchu);
- osłabienie mięśni po jednej stronie twarzy (w rzadkich przypadkach).
Nasilenie objawów jest różne, niektórzy pacjenci mogą odczuwać jedynie niewielki dyskomfort w uchu.
Oprócz wszystkich wymienionych objawów, gdy cholesteatoma kąta mostowo-móżdżkowego osiągnie znaczne rozmiary, obserwuje się mimowolne skurcze mięśni twarzy i postępujący porażenie nerwu twarzowego.
Formularze
Istnieją również różne rodzaje cholesteatomów w zależności od miejsca ich powstania. Cholesteatoma ucha zewnętrznego jest rzadko diagnozowana, ale może rozprzestrzeniać się na błonę bębenkową, ucho środkowe lub wyrostek sutkowaty, a uszkodzenie kanału nerwu twarzowego znajdującego się w kości skroniowej (os temporale) jest również możliwe.
Cholesteatoma przewodu słuchowego zewnętrznego jest to torbielowata masa powstająca w miejscu uszkodzenia warstwy korowej kości w ścianie kostnej części przewodu słuchowego zewnętrznego (meatus acusticus externus).
Cholesteatoma ucha środkowego lub cholesteatoma jamy bębenkowej (która znajduje się w centralnej części ucha środkowego - między błoną bębenkową a uchem wewnętrznym) jest w większości przypadków powikłaniem przewlekłego zapalenia ucha.
Wrodzony cholesteatoma kości skroniowej występuje w jej wyrostku sutkowatym (processus mastoideus) lub w zrośniętej z nią cienkiej części bębenkowej (pars tympanica), która ogranicza zewnętrzny przewód słuchowy i otwór słuchowy. Jeśli w wyrostku kości skroniowej czaszki, znajdującym się za małżowiną uszną i posiadającym jamy powietrzne, powstaje torbielowata formacja, wówczas rozpoznaje się cholesteatomę wyrostka sutkowatego.
Jama ucha środkowego z błoną bębenkową znajduje się w skalistej (petros) części kości skroniowej, która ze względu na swój trójkątny kształt nazywana jest piramidą. Część jej przedniej powierzchni stanowi górna ściana (strop) jamy bębenkowej. I to właśnie w tym miejscu może powstać cholesteatoma piramidy kości skroniowej, czyli jej skalista część (pars petrosa). A cholesteatoma wierzchołka piramidy kości skroniowej oznacza jego lokalizację w skierowanej ku górze przedniej powierzchni piramidy, gdzie znajduje się półkanał trąbki Eustachiusza.
Górna ściana jamy bębenkowej ucha środkowego oddziela ją od jamy czaszki i jeśli cholesteatoma, która utworzyła się w uchu środkowym lub piramidzie kości skroniowej, rozprzestrzeni się do mózgu - przez pokrywy środkowego dołu czaszki - może dojść do wystąpienia cholesteatomu mózgowego, który specjaliści klasyfikują jako uszno-pochodne powikłanie wewnątrzczaszkowe.
Cholesteatoma kąta mostowo-móżdżkowego to wrodzony nowotwór, który powoli rozwija się w wypełnionej płynem mózgowo-rdzeniowym przestrzeni między pniem mózgu, móżdżkiem i tylną powierzchnią kości skroniowej.
Specjaliści określają stadia cholesteatomu ucha środkowego: cholesteatoma pars flaccida (słabo rozciągniętej części błony bębenkowej), cholesteatoma części rozciągniętej (pars tensa); cholesteatoma wrodzona i wtórna (z perforacją błony bębenkowej).
W stadium I cholesteatoma jest zlokalizowana w jednym miejscu, w stadium II mogą być zajęte dwie lub więcej struktur, w stadium III występują powikłania pozaczaszkowe, a stadium IV określa się na podstawie wewnątrzczaszkowego rozprzestrzenienia się guza. [ 9 ]
Komplikacje i konsekwencje
Agresywny wzrost cholesteatomu – w tym wrodzonego – może powodować niebezpieczne konsekwencje i powikłania:
- zniszczenie łańcucha kosteczek słuchowych z upośledzeniem słuchu (niedosłuch przewodzeniowy lub mieszany);
- zniszczenie ściany części kostnej przewodu słuchowego zewnętrznego i erozja ścian jamy bębenkowej;
- rozwój procesu zapalnego i jego rozprzestrzenianie się na okoliczne obszary, w tym ucho wewnętrzne (błędnik). W wyniku wniknięcia cholesteatomu do błędnika może dojść do jego zapalenia (labyrinthitis), a także przetoki (fistula) ucha wewnętrznego.
- Rozprzestrzenianie się formacji poza małżowinę uszną może prowadzić do:
- niedrożność jamy odźwiernikowej wyrostka sutkowatego kości skroniowej, która jest obarczona jego stanem zapalnym – zapaleniem wyrostka sutkowatego;
- zakrzepica zatoki jamistej opony twardej mózgu;
- rozwój ropnego zapalenia opon mózgowych;
- ropień wewnątrzczaszkowy (nadtwardówkowy lub podtwardówkowy);
- ropień mózgu.
Diagnostyka perlaki
Rozpoznanie kliniczne cholesteatomu ustala się na podstawie dokładnego badania ucha.
W tym celu stosuje się diagnostykę instrumentalną:
- otoskopia i otomikroskopia;
- Zdjęcie rentgenowskie ucha i kości skroniowej;
- tympanometria.
Przeprowadza się badanie słuchu (za pomocą audiometrii lub impedancji).
Wykrycie lub wizualne potwierdzenie cholesteatomu wymaga tomografii komputerowej lub obrazowania metodą rezonansu magnetycznego. Jeśli podejrzewa się cholesteatomę, wszyscy pacjenci powinni przejść badanie MRI z dyfuzją. Cholesteatoma pojawia się jako obszar hiperintensywny (jasny) na obrazach MRI (na obrazach T2-zależnych w płaszczyźnie czołowej i osiowej).
Cholesteatoma ucha środkowego jest uwidoczniona na TK jako ostro zdefiniowane nagromadzenie jednorodnych tkanek miękkich (o małej gęstości) w jamie ucha środkowego, ale ze względu na niską swoistość tomografii komputerowej, prawie niemożliwe jest odróżnienie go od otaczających struktur kostnych tkanki ziarninowej. Jednak TK pokazuje wszystkie zmiany kostne, w tym ubytki kosteczek słuchowych i erozję kości skroniowej, więc badanie to jest konieczne do zaplanowania operacji usunięcia tej formacji.
Trudno odróżnić cholesteatomę wrodzoną od nabytej, dlatego rozpoznanie opiera się przede wszystkim na wywiadzie i objawach klinicznych.
Diagnostyka różnicowa
Duże znaczenie ma diagnostyka różnicowa cholesteatomu z rogowaceniem i guzem nadżerkowym przewodu słuchowego zewnętrznego, miażdżycy i gruczolaka ucha środkowego, ziarniniaka eozynofilowego, otosklerozy i tympanosklerozy, naczyniaka kłębuszkowego jamy bębenkowej, oponiaka ektopowego, raka płaskonabłonkowego.
Z kim się skontaktować?
Leczenie perlaki
Aby stłumić stan zapalny w przypadku wtórnego cholesteatomu, przeprowadza się leczenie, które polega na czyszczeniu ucha, przyjmowaniu antybiotyków i stosowaniu kropli do uszu. Wszystkie szczegóły znajdują się w publikacjach:
- Antybiotyki na zapalenie ucha
- Krople na zapalenie ucha
- Leczenie przewlekłego ropnego zapalenia ucha w warunkach szpitalnych i domowych
- Fizjoterapia zapalenia ucha środkowego
Nie ma lekarstwa, które mogłoby usunąć tę formację, więc jedyną drogą pozostaje leczenie operacyjne, którego taktyka zależy od stadium choroby w momencie zabiegu.
Zwykłą metodą usuwania cholesteatomu jest mastoidektomia (otwarcie komórek powietrznych wyrostka sutkowatego kości skroniowej). Standaryzowaną procedurą mikrochirurgiczną jest mastoidektomia dolna (przeciwwskazana u dzieci) - zmodyfikowana radykalna mastoidektomia z usunięciem ściany kostnej zewnętrznego przewodu słuchowego (wymagająca również rekonstrukcji błony bębenkowej). Inną techniką jest mastoidektomia górna, która usuwa wszystkie spneumatyzowane obszary wyrostka sutkowatego, zachowując jednocześnie tylną ścianę przewodu słuchowego. [ 10 ]
Jednocześnie chirurdzy mogą wykonać tympanoplastykę – odtworzenie błony bębenkowej (za pomocą chrząstki lub tkanki mięśniowej z innej części ucha).
Badanie przed operacją usunięcia cholesteatomu obejmuje prześwietlenie i tomografię komputerową ucha i kości skroniowej, EKG. Konieczne jest również wykonanie badań krwi (ogólne, biochemiczne, krzepnięcia).
Jak długo trwa operacja usunięcia cholesteatomu? Średni czas trwania takiej operacji, wykonywanej w znieczuleniu ogólnym, wynosi od dwóch do trzech godzin.
W okresie pooperacyjnym (przez kilka tygodni) nie należy zdejmować opatrunku (aż do uzyskania zgody lekarza); zaleca się spanie z głową uniesioną do góry (zmniejszy to obrzęk i usprawni odpływ wydzieliny z jamy ucha); należy unikać wody w operowanym uchu, wysiłku fizycznego i podróży samolotem. [ 11 ]
Często nawet udana operacja nie jest w stanie zapobiec nawrotowi cholesteatomu, który występuje u 15-18% pacjentów dorosłych i u 27-35% pacjentów dzieci.
Biorąc to pod uwagę, po 6-12 miesiącach od zabiegu wykonuje się rewizję po usunięciu cholesteatomu – chirurgicznie lub za pomocą MRI. Według niektórych danych w prawie 5% przypadków zachodzi konieczność powtórnej operacji. [ 12 ]
Zapobieganie
Nie można zapobiec powstawaniu wrodzonego cholesteatomu, natomiast zapobieganie wtórnemu powstawaniu naskórkowego zapalenia ucha środkowego polega na wczesnym wykryciu i leczeniu jego chorób zapalnych.
Prognoza
Ogólnie rzecz biorąc, rokowanie w przypadku cholesteatomu zależy od jego umiejscowienia, etiologii, stopnia rozwoju i wieku pacjenta.
W większości przypadków formację tę można usunąć, jednak jej niekontrolowany rozrost może stać się przyczyną poważnych problemów, przede wszystkim ze słuchem.
Na pytanie, czy cholesteatoma przyznaje się inwalidztwo, specjaliści odpowiadają następująco. Ta diagnoza nie znajduje się na liście dającej prawo do inwalidztwa, ale jest upośledzenie słuchu, w tym niedosłuch III stopnia, pod warunkiem, że jego kompensacja aparatem słuchowym jest niewystarczająca do pełnoprawnej aktywności zawodowej.

