Mikrogruczolak przysadki: przyczyny, objawy, co jest niebezpieczne, rokowanie
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Nowotwory o łagodnym charakterze powstające w gruczołach dokrewnych nazywane są gruczolakami, a mikrogruczolak przysadki to niewielki guz przedniego płata, który wytwarza szereg ważnych hormonów.
Epidemiologia
Częstość występowania guzów przysadki szacuje się na 10-23%, a najczęstsze są gruczolaki przysadki, które mogą mieć różne kształty i rozmiary (16%). [1]
Nawet 20-25% ludzi może mieć małe guzy przysadki - mikrogruczolaki, nawet o tym nie wiedząc, a takie guzy są wykrywane w około połowie przypadków przypadkowo podczas obrazowania mózgu.
Mikrogruczolak wydzielający prolaktynę stanowi 45-75% tych guzów; udział formacji wytwarzających ACTH stanowi nie więcej niż 14% przypadków, a częstość mikrogruczolaków wytwarzających STH nie przekracza 2%.
Mikrogruczolak przysadki u dzieci i młodzieży wykrywany jest w 10,7-28% przypadków, a co najmniej połowa z nich jest nieaktywna hormonalnie. [2]
Przyczyny mikrogruczolaki przysadki
Specjaliści nie znają dokładnych przyczyn pojawienia się mikrogruczolaka w przysadce mózgowej - gruczole dokrewnym mózgu, którego komórki wytwarzają:
- kortykotropina lub ACTH - hormon adrenokortykotropowy , który powoduje wydzielanie hormonów steroidowych przez korę nadnerczy;
- hormon wzrostu STH - hormon somatotropowy ;
- gonadotropiny FSH - hormon folikulotropowy i LH - hormon luteinizujący , od których zależy produkcja żeńskich hormonów płciowych w jajnikach i męskich hormonów płciowych w jądrach;
- hormon laktogenny prolaktyna (PRL);
- tyreotropina lub hormon stymulujący tarczycę (TSH), który stymuluje syntezę hormonów tarczycy.
Przyjmuje się, że urazy czaszkowo-mózgowe mogą prowadzić do wystąpienia tych nowotworów; niedostateczne zaopatrzenie przysadki w krew; infekcje mózgowe lub narażenie na toksyny (powodujące obrzęk i nadciśnienie śródczaszkowe).
Czynniki ryzyka
Wiadomo, że gruczolaki i mikrogruczolaki przysadki często występują w obecności zespołu MEN 1 w wywiadzie rodzinnym – wielogruczolakowatości wewnątrzwydzielniczej typu 1, która jest dziedziczna. Tak więc istnieją genetycznie zdeterminowane czynniki ryzyka związane z pewnymi zmianami w DNA. [3]
Wielokrotna neoplazja wewnątrzwydzielnicza typu 4 (MEN4): MEN 4 ma mutację w genie inhibitora kinazy zależnej od cyklin 1 B (CDKN1B), która powoduje guzy przysadki, nadczynność przytarczyc, guzy neuroendokrynne jąder i szyjki macicy. [4]
Kompleks Carney'a (CNC): Istnieje mutacja germinalna w genie supresorowym nowotworu PRKAR1A w kompleksie Carney'a, prowadząca do pierwotnej pigmentowej choroby kory nadnerczy (PPNAD), guzów jąder, guzków tarczycy, plamistych przebarwień skóry i akromegalii. [5]
Postać kliniczna rodzinnego izolowanego gruczolaka przysadki (FIPA) charakteryzuje się defektami genetycznymi w genie białka oddziałującego z receptorem węglowodorów arylowych (AIP) w około 15% wszystkich spokrewnionych i 50% jednorodnych rodzin somatotropin.[6]
Rodzinne izolowane gruczolaki przysadki (FIPA): Mutacja w białku oddziałującym z receptorem węglowodorów arylowych (AIP) jest wykrywana w okresie dojrzewania lub wczesnej dorosłości w około 15% wszystkich przypadków FIPA. Guzy te są zwykle agresywne i najczęściej wydzielają hormon wzrostu, powodując akromegalię.[7]
Możliwość wystąpienia tego typu nowotworu na skutek zaburzeń czynnościowych innych gruczołów dokrewnych i struktur mózgowych, w szczególności zmian w układzie naczyniowym podwzgórza , który w obrębie układu neuroendokrynnego podwzgórzowo-przysadkowego reguluje pracę przysadki Nie można wykluczyć gruczołu i jego przedniego płata - adenohypofizy, w której znajdują się hormony uwalniające.
Patogeneza
Według histologii gruczolak przysadki odnosi się do guzów łagodnych; w zależności od wielkości nowotwory te dzielą się na mikrogruczolaki (do 10 mm wielkości w najszerszym miejscu), makrogruczolaki (10-40 mm) i gruczolaki olbrzymie (40 mm lub więcej).
Badając patogenezę powstawania guza w przysadce, nie udało się jeszcze wyjaśnić mechanizmów hiperplastycznej transformacji komórek jej przedniego płata w guz.
Eksperci uważają, że jedną z najbardziej przekonujących wersji jest powiązanie z rozregulowaniem metabolizmu neuroprzekaźnika i hormonu dopaminy (będącego głównym inhibitorem wydzielania prolaktyny) i/lub dysfunkcją przezbłonowych receptorów dopaminowych komórek przysadki mózgowej, które wydzielają PRL (laktotrofy).
Większość mikrogruczolaków przysadki występuje sporadycznie, ale niektóre występują jako część genetycznie uwarunkowanych zespołów neuroendokrynnych, takich jak zespół MEN 1, zespół McCune-Albrighta, zespół Wernera, zespół Carneya (lub zespół Carneya). W tym ostatnim przypadku istnieje zwiększone ryzyko rozwoju łagodnych guzów gruczołów hormonalnych (endokrynnych), w tym przysadki mózgowej, nadnerczy, tarczycy, jajników i jąder.
Objawy mikrogruczolaki przysadki
Mikrogruczolak przysadki może nie objawiać się bardzo długo. Objawy różnią się w zależności od lokalizacji i zwykle wynikają z dysfunkcji endokrynologicznej. Jest to najczęstsze stwierdzenie w przypadku zaburzeń hormonalnych związanych z nadmierną produkcją jednego lub więcej hormonów. W większości przypadków, w zależności od lokalizacji, jest to mikrogruczolak przedniego płata przysadki mózgowej.
Istnieją rodzaje mikrogruczolaków przysadki według ich aktywności hormonalnej. Za najczęstszy więc uważany jest gruczolak nieczynny hormonalnie – nieczynny hormonalnie mikrogruczolak przysadki, który – do czasu osiągnięcia określonej wielkości – nie daje żadnych objawów. Jednak rosnący, nieaktywny hormonalnie mikrogruczolak przysadki może uciskać pobliskie struktury mózgowe lub nerwy czaszkowe, więc mikrogruczolaka przysadki i bóle głowy w okolicy czołowej i skroniowej można łączyć, [8]a także możliwe są problemy ze wzrokiem. [9]Jednak według badaczy nieczynne hormonalnie (nieczynne hormonalnie) guzy przysadki w 96,5% przypadków to makrogruczolaki. [10]
Może również wystąpić hormonalnie czynny mikrogruczolak przysadki (jego płat przedni) ze zwiększonym wydzielaniem hormonu prolaktyny – prolactinoma przysadki . Zwiększoną produkcję PRL przez komórki laktotropowe przysadki określa się mianem hiperprolaktynemii w mikrogruczolaku przysadki.
Jak taki mikrogruczolak przysadki objawia się u kobiet? Patologicznie wysoki poziom tego hormonu hamuje produkcję estrogenów, a pierwsze objawy objawiają się nieprawidłowościami miesiączkowania - przy braku miesiączki (brak miesiączki) i/lub ich fazy owulacyjnej. W rezultacie rozwija się uporczywy zespół mlekotoku i braku miesiączki, a możliwość poczęcia i ciąży zostaje utracona.
Mikrogruczolak przysadki wydzielający prolaktynę u mężczyzn może prowadzić do hipogonadyzmu hiperprolaktynemicznego z obniżonym libido, zaburzeniami erekcji, powiększeniem piersi (ginekomastia) oraz zmniejszeniem owłosienia twarzy i ciała.
Aktywny mikroadema wydzielająca kortykotropinę (ACTH) prowadzi do nadmiaru hormonów steroidowych (glukokortykoidów) wytwarzanych przez korę nadnerczy, co może powodować chorobę Itsenko-Cushinga o etiologii przysadki.
U dzieci taki mikrogruczolak może objawiać się objawami hiperkortyzolizmu (zespół Cushinga), w tym bólami głowy, ogólnym osłabieniem, nadmiernym odkładaniem się tkanki tłuszczowej na tułowiu, zmniejszoną gęstością mineralną kości i siłą mięśni, pasiastym zanikiem skóry (w postaci fioletowej rozstępy) itp.
Dzięki aktywnemu mikrogruczolakowi wytwarzającemu somatotropinę wzrasta poziom hormonu wzrostu w organizmie. W dzieciństwie jego nadmierne działanie anaboliczne stymuluje wzrost prawie wszystkich kości ciała i może prowadzić do gigantyzmu; u dorosłych może rozwinąć się akromegalia ze zwiększonym wzrostem kości czaszki twarzy (powodując zniekształcenie wyglądu) i chrząstek w stawach kończyn (co prowadzi do naruszenia ich proporcji i zgrubienia palców), z bólem stawów, nadmiernym pocenie się i wydzielanie sebum, upośledzona tolerancja glukozy.
Bardzo rzadko (w 1-1,5% przypadków) występuje mikrogruczolak przysadki produkujący tyreotropinę, a ponieważ hormon ten działa stymulująco na tarczycę, pacjenci mają kliniczne objawy nadczynności przysadki w postaci tachykardii zatokowej i migotania przedsionków, podwyższone ciśnienie krwi, utrata masy ciała (przy zwiększonym apetycie), a także zwiększona pobudliwość nerwowa i drażliwość.
Tzw. Wewnątrzsiodłowy mikrogruczolak przysadki, synonim - śródsiodłowy mikrogruczolak przysadki, podobnie jak cała przysadka mózgowa, jest zlokalizowany w obrębie siodła tureckiego (sella turcica) - wewnątrz anatomicznego zagłębienia w kształcie siodła w kości klinowej podstawy czaszki. W tym przypadku przysadka znajduje się na dnie tego wgłębienia - w dole przysadki (obszar śródsiodłowy). A cała różnica terminów polega na tym, że "wewnątrz" w łac. - intra i po grecku. – endom.
Ale mikrogruczolak przysadki ze wzrostem nadsiodłowym oznacza, że nowotwór wyrasta w górę od dna dołu przysadki.
Torbielowaty mikrogruczolak przysadki ma budowę woreczkowatą zamkniętą i przebiega bezobjawowo.
Mikrogruczolak przysadki z krwotokiem może być wynikiem udaru mózgu lub zawału krwotocznego związanego z powiększeniem gruczołu i uszkodzeniem naczyń włosowatych zatok miąższu przedniego płata, synaps neurohemal i/lub naczyń wrotnych.
Mikrogruczolak przysadki a ciąża
Jak już wspomniano, kobiety z mikrogruczolakiem przysadki produkującym prolaktynę - z powodu niedoboru estrogenów i zahamowania pulsacyjnego wydzielania GnRH (hormonu uwalniającego gonadotropiny) - są zwykle bezpłodne. Na początku ciąży konieczna jest normalizacja poziomu prolaktyny, w przeciwnym razie nie dochodzi do poczęcia lub ciąża zostaje przerwana na samym początku.
- Czy można urodzić z mikrogruczolakiem przysadki?
U kobiet z klinicznie funkcjonującymi mikrogruczolakami, które są leczone agonistami dopaminy (Cabergolina lub Dostinex), poziom prolaktyny może powrócić do normy, cykl menstruacyjny i płodność mogą zostać przywrócone.
Czy możliwe jest karmienie piersią z mikrogruczolakiem przysadki?
W okresie poporodowym dozwolone jest karmienie piersią przy braku objawów guza, ale konieczne jest monitorowanie jego wielkości (za pomocą rezonansu magnetycznego mózgu). A jeśli nowotwór rośnie, karmienie piersią zostaje przerwane.
- Mikrogruczolak przysadki i zapłodnienie in vitro
Zapłodnienie in vitro wymaga leczenia hiperprolaktynemii, a sam zabieg można rozpocząć, jeśli prawidłowe stężenie prolaktyny utrzymuje się przez 12 miesięcy i nie stwierdza się nieprawidłowości w stężeniach innych hormonów przysadki w surowicy.
Komplikacje i konsekwencje
Dlaczego mikrogruczolak przysadki jest niebezpieczny? Chociaż guz ten jest łagodny, jego obecność może prowadzić do powikłań i konsekwencji, w szczególności:
- prowadzić do dysfunkcji układu podwzgórzowo-przysadkowo-nadnerczowego wraz z rozwojem choroby Itsenko-Cushinga;
- zakłócać hormonalną regulację cyklu miesiączkowego u kobiet i prowadzić do zaburzeń erekcji u mężczyzn;
- powodować opóźnienie wzrostu i karłowatość przysadki (niedoczynność przysadki) u dzieci;
- sprowokować rozwój osteoporozy.
W przypadku ucisku przez narastający guz włókien nerwów wzrokowych w okolicy ich przecięcia (który u 80% osób znajduje się bezpośrednio nad przysadką mózgową) dochodzi do naruszenia ruchomości oczy (oftalmoplegia) i stopniowe pogorszenie widzenia peryferyjnego. Chociaż mikrogruczolaki są zwykle zbyt małe, aby wywierać taki nacisk.
Czy mikrogruczolak przysadki może ustąpić? Nie może ustąpić, ale z biegiem czasu guz nieaktywny hormonalnie u dzieci może znacznie się zmniejszyć. Ale u około 10% pacjentów mikrogruczolaki mogą się powiększać.
Diagnostyka mikrogruczolaki przysadki
Aby zdiagnozować mikrogruczolaka przysadki, wymagany jest pełny wywiad pacjenta i badania laboratoryjne: badania krwi na poziom hormonów (wytwarzanych przez przysadkę mózgową), w tym radioimmunologiczny test surowicy krwi na poziom prolaktyny.
Jeśli prolaktyna jest prawidłowa z mikrogruczolakiem przysadki, guz ten jest nieaktywny hormonalnie. Ale jeśli występują objawy prolactinoma, taki fałszywie ujemny wynik może być wynikiem błędu laboratoryjnego lub pacjent ma makrogruczolaka, który uciska szypułkę przysadki.
Ponadto mogą być wymagane dodatkowe badania, np. Na poziom hormonów tarczycy (T3 i T4), immunoglobulin, interleukiny-6 w surowicy krwi.
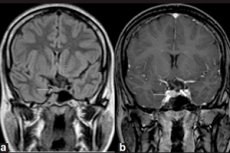
Tylko diagnostyka instrumentalna z wykorzystaniem rezonansu magnetycznego (MRI) mózgu może wykryć mikrogruczolaka . A MRI w mikrogruczolaku jest uważany za standard obrazowania, przy czym MRI ze wzmocnieniem kontrastowym ma czułość 90%.
Objawy MR mikrogruczolaka przysadki obejmują: objętość gruczołu po stronie mikrogruczolaka; wzrost rozmiaru tureckiego siodła; przerzedzenie i zmiana konturu jego dna (dolna ściana); boczne odchylenie lejka przysadki mózgowej; izointensywność zaokrąglonego obszaru w porównaniu do istoty szarej na obrazach T1 i T2 ważonych; niewielka hiperintensywność na obrazach T2-zależnych. [11]
Diagnostyka różnicowa
Diagnozę różnicową przeprowadza się z czaszkogardlakiem, guzem ziarnistym (choristoma) przysadki mózgowej, torbielą Rathkego, tworzeniem dermoidomy, zapaleniem przysadki - autoimmunologicznym lub limfocytowym zapaleniem przysadki, guzem chromochłonnym, chorobami tarczycy itp.
U kobiet z cyklem bezowulacyjnym mikrogruczolak przysadki i policystyczne jajniki są zróżnicowane, ponieważ 75-90% przypadków braku owulacji jest konsekwencją zespołu policystycznych jajników .
Z kim się skontaktować?
Leczenie mikrogruczolaki przysadki
W przypadku gruczolaków i mikrogruczolaków przysadki leczenie może mieć charakter medyczny i chirurgiczny. Jednocześnie, jeśli guzy są bezobjawowe, zaleca się ich monitorowanie, to znaczy okresowe wykonywanie MRI, aby nie przegapić początku ich wzrostu.
Cel tego lub innego leku zależy od rodzaju nowotworu pacjenta.
Farmakoterapia guzów wydzielających PRL prowadzona jest lekami z grupy stymulatorów receptorów dopaminowych D2 podwzgórza (selektywni agoniści dopaminy), a najczęściej stosowanymi są Bromokryptyna (Parlodel, Bromergol), Norprolac oraz pochodna sporyszu - Kabergolina lub Dostinex z mikrogruczolakiem przysadki o zwiększonym wydzielaniu prolaktyny.
Skutki uboczne Dostinex (Cabergolina) mogą obejmować reakcję alergiczną; ból głowy i zawroty głowy; nudności, wymioty i ból brzucha; zaparcie; uczucie osłabienia lub zmęczenia; zaburzenia snu. A wśród skutków ubocznych bromokryptyny (z wyjątkiem reakcji alergicznej) odnotowuje się ból w klatce piersiowej; szybkie bicie serca i oddychanie z uczuciem braku powietrza; kaszel krwią; pogorszenie koordynacji ruchów itp.
Do inhibitorów STH i antagonistów jego receptorów należą leki Okreotyd (Sandostatin), Lanreotyd (Somatulin), Pegvisomant, stosowane w mikro- i makrogruczolakach wydzielających hormon wzrostu.
A przy nowotworach przysadki mózgowej wydzielających ACTH z zespołem Itsenko-Cushinga stosuje się Metyrapone (Metopiron) lub Mitotan (Lizodren).
Należy rozważyć leczenie chirurgiczne w przypadku funkcjonujących (aktywnych hormonalnie) mikrogruczolaków. W przypadkach, gdy leczenie zachowawcze jest nieskuteczne, a guz charakteryzuje się nieznaczną ekspansją nadsiodłową w obrębie siodła tureckiego, można zalecić adenomektomię przysadki - operację usunięcia mikrogruczolaka przysadki. Obecnie wykonuje się mikrodysekcję przeznosową lub przezklinową, czyli usunięcie mikrogruczolaka przysadki przez nos.
Możliwe powikłania i konsekwencje usunięcia mikrogruczolaka przysadki obejmują krwawienie pooperacyjne i wyciek płynu mózgowo-rdzeniowego (często z koniecznością drugiej operacji), a także zapalenie opon mózgowo-rdzeniowych, zaburzenia widzenia, powstawanie krwiaków, przemijającą moczówkę prostą, nawrót mikrogruczolak.
W homeopatii mikrogruczolaka przysadki z hiperprolaktynemią stosuje się leki, których działanie może przyczynić się do częściowego złagodzenia objawów. Na przykład przy nieregularnych miesiączkach i braku miesiączki przepisuje się lekarstwo z atramentu sepii z mątwy i preparat z łąkowej rośliny na ból pleców - Pulsatilla, a na mlekotok - lekarstwo na bazie europejskiego cyklamenu.
Oczywiście nie należy mieć nadziei, że alternatywne leczenie mikrogruczolaka przysadki może być skuteczniejsze. I to nie tylko dlatego, że przy tej diagnozie zielarze kierują się tylko skargami pacjentów (nie wiedząc o ich prawdziwej etiologii), ale także z powodu zawodności wielu „środków ludowych”. Przykładów nie trzeba daleko szukać.
Niektóre źródła internetowe zalecają stosowanie mieszanki wiesiołka jarego, korzenia imbiru i nasion sezamu w celu zmniejszenia poziomu prolaktyny. Ale pierwiosnek dobrze pomaga przy długotrwałym suchym kaszlu, przerzedzającej się plwocinie, a korzenie imbiru, takie jak nasiona sezamu, wykazują właściwości laktogenne.
Możesz również znaleźć porady, jak wziąć nalewkę z robaka polowego. Ale w rzeczywistości ten środek jest stosowany wewnętrznie na wzdęcia, a zewnętrznie na reumatyczne bóle stawów. Najprawdopodobniej pluskwa została pomylona z korzeniami czarnego groniaka stosowanego przeciwko uderzeniom gorąca w okresie menopauzy (inne jego nazwy to cimicifuga i czarny cohosh).
Odżywianie dla mikrogruczolaka przysadki powinno być zbilansowane - ze zmniejszeniem spożycia cukru i soli. Nie jest to dieta specjalna, ale po prostu dieta niskokaloryczna.
Alkohol jest wykluczony z mikrogruczolakiem przysadki.
Z którym lekarzem powinienem się skontaktować z mikrogruczolakiem przysadki? Endokrynolodzy, ginekolodzy i neurochirurdzy radzą sobie z problemami pojawiającymi się w przypadku tego typu nowotworu.
Zapobieganie
Ponieważ przyczyny guzów przysadki związane ze środowiskiem lub stylem życia są nieznane, po prostu nie będzie możliwe zapobieganie rozwojowi mikrogruczolaka przysadki.
Prognoza
Większość guzów przysadki jest uleczalna. Jeśli hormonalnie czynny mikrogruczolak przysadki zostanie zdiagnozowany na czas, szanse na wyzdrowienie są duże, a rokowanie korzystne.
Niepełnosprawność i mikrogruczolak przysadki: Niepełnosprawność może być związana ze wzrostem guza i uszkodzeniem nerwu wzrokowego, a także innymi konsekwencjami tej patologii, których nasilenie jest indywidualne. A uznanie pacjenta za osobę niepełnosprawną uzależnione jest od istniejących zaburzeń zdrowia i stopnia zaburzeń czynnościowych, które muszą być zgodne z prawnie zatwierdzonymi kryteriami.
Mikrogruczolak przysadki a wojsko: Pacjenci z tym nowotworem (nawet skutecznie usuniętym) nie powinni się przegrzewać, przebywać na słońcu przez długi czas i fizycznie przemęczeni. Tak więc nie nadają się do służby wojskowej.
Jak długo ludzie żyją z mikrogruczolakiem przysadki? Ten guz nie jest rakiem, więc nie ma limitu średniej długości życia. Chociaż z aktywnym mikrogruczolakiem wytwarzającym GH, pacjenci mogą rozwinąć nadciśnienie i zwiększyć rozmiar serca, a to może znacznie skrócić ich oczekiwaną długość życia. W przypadku choroby Itsenko-Cushinga i akromegalii obserwuje się zwiększone ryzyko zgonu u pacjentów w wieku powyżej 45 lat.

