Ekspert medyczny artykułu
Nowe publikacje
Co to jest erythema annulare?
Last reviewed: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
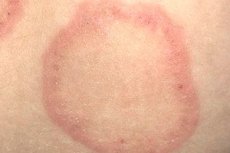
Patologiczne zaczerwienienie skóry na ograniczonym obszarze dermatologowie nazywają rumieniem (od greckiego erythros – czerwony), a rumień obrączkowaty lub pierścieniowaty (od łacińskiego annulus – pierścień) nie jest chorobą, lecz rodzajem wysypki skórnej z wyraźnym ogniskowym przekrwieniem w postaci pierścienia. [ 1 ]
Epidemiologia
Z reguły nie prowadzi się statystyk dotyczących występowania objawów, dlatego nie wiadomo, jak często pojawia się rumień obrączkowaty.
Wiadomo jednak, że w przypadku boreliozy (po ukąszeniu kleszcza) ten rodzaj rumienia występuje u 70-80% chorych.
W prawie 70% przypadków rumień obrączkowaty jest objawem chorób skóry, głównie grzybiczych.
U około 10–20% dzieci z ostrą gorączką reumatyczną rozwija się rumień obrączkowaty brzeżny.[ 2 ]
Przyczyny Co to jest erythema annulare?
Podobnie jak inne rodzaje czerwonych plam na skórze ciała, czerwone plamy o kształcie pierścienia są objawami szeregu schorzeń. Dlatego termin zespół rumienia obrączkowatego łączy w sobie zarówno warianty morfologiczne tego typu wysypki, jak i towarzyszące jej objawy, w tym świąd, łuszczenie, nadmierne rogowacenie itp.
Często nie jest możliwe ustalenie konkretnych przyczyn rumienia obrączkowatego (lub konkretnego czynnika wyzwalającego), ale nie oznacza to, że nie występują. Takie objawy skórne są często spowodowane infekcjami.
Jeśli rumień obrączkowaty po ukąszeniu komara, a także niektórych innych owadów, może pojawić się jedynie przy zwiększonej wrażliwości człowieka, to rumień obrączkowaty po ukąszeniu kleszcza z rodziny kleszczowatych, który przenosi krętki Borrelia burgdorferi, jest patognomonicznym objawem skórnym boreliozy z Lyme.
Wędrujący rumień pierścieniowy w boreliozie występuje kilka dni po ukąszeniu, ma kształt okrągły i szybko się rozszerza; środek plamy przekrwienia stopniowo staje się jaśniejszy, a w miejscu ukąszenia może być punkt lub grudka. We wczesnym stadium objawami boreliozy są gorączka, ogólne osłabienie, bóle mięśni i stawów. Obserwuje się również rumień pierścieniowy i limfadenopatię - powiększenie regionalnych węzłów chłonnych.
Rumień pierścieniowaty pojawia się na twarzy, ciele, nogach i rękach - w postaci gładkich lub łuszczących się blaszek z jasną plamą pośrodku - w toczniu pospolitym, czyli gruźlicy skóry, wywołanej przez Mycobacterium tuberculosis.
W przypadku kiły wtórnej (wywołanej przez krętka Treponema pallidum) u niektórych pacjentów obserwuje się pojawienie się pierścieniowatego rumienia odśrodkowego Bietta z nadmiernym rogowaceniem wzdłuż krawędzi okrągłych plam na tułowiu, podeszwach i dłoniach.
Spośród infekcji wirusowych, jako czynnik wywołujący pojawienie się czerwonych, pierścieniowatych wysypek, eksperci wyróżniają wirus opryszczki typu III (wirus ospy wietrznej i półpaśca), który prowadzi do rozwoju półpaśca.
Mononukleoza zakaźna związana z wirusem opryszczki typu IV (wirus Epsteina-Barr) objawia się takimi objawami, jak obrzęk węzłów chłonnych szyjnych, znaczne przekrwienie gardła, zapalenie migdałków oraz rumień pierścieniowaty na skórze górnej części ciała itp.
Reakcje skórne są również powszechne w chorobach pasożytniczych. Tak więc w wyniku zakażenia pasożytami wiciowcami – trypanosomami (Trypanosoma cruzi), które są przenoszone przez pluskwy triatomowe gryzące ludzi – w chorobie Chagasa – trypanosomatozie amerykańskiej – występuje rumień obrączkowaty.
I oczywiście przewlekły rumień obrączkowaty może być związany z chorobami grzybiczymi - dermatofitozami lub dermatomykozami (np. przy zakażeniu grzybem Trichophyton concentricum, Tinea pedis, Malassezia furfur). Nawiasem mówiąc, u dorosłych jest to najczęstsza przyczyna powstawania obrączkowatych zmian skórnych.
Ale etiologia może nie być związana z infekcją. Na przykład, rumień obrączkowaty w SLE (toczeń rumieniowaty układowy) najczęściej występuje w przypadkach podostrej skórnej postaci tej choroby autoimmunologicznej - z główną lokalizacją na tułowiu, udach i pośladkach. Szczegóły w publikacji - Zmiany skórne w toczniu rumieniowatym.
Nie każdy ma rumień pierścieniowy w reumatoidalnym zapaleniu stawów, autoimmunologicznej chorobie tkanki łącznej o charakterze zapalnym. Dotknięte obszary obejmują skórę tułowia i kończyn (od wewnątrz), nie występuje świąd.
Ponadto rumień obrączkowaty może mieć charakter jatrogenny i być wywoływany przez niektóre leki i szczepionki.[ 3 ]
Czynniki ryzyka
Oprócz chorób wymienionych powyżej, czynnikami ryzyka wystąpienia rumienia obrączkowatego są:
- sarkoidoza;
- zapalenie wątroby typu C, patologie wątroby z cholestazą, marskość żółciowa;
- rozlane wole toksyczne prowadzące do nadczynności tarczycy;
- Zespół Sjögrena
- patologie endokrynologiczne (głównie cukrzyca);
- choroby onkologiczne (najczęściej – chłoniaki, białaczki, szpiczaki, nowotwory gruczołu piersiowego, prostaty lub grasicy);
- zwiększona wrażliwość organizmu i/lub skłonność do reakcji alergicznych;
- predyspozycje genetyczne;
- ciąża.
Patogeneza
Za patogenezę tej postaci rumienia badacze uważają rozwój reakcji nadwrażliwości – skórno-naczyniowej (ze zwiększonym przepływem krwi w powierzchownych naczyniach włosowatych skóry), związanej z odpowiedzią immunologiczną na antygen: w chorobach grzybiczych i pasożytniczych, zakażeniach bakteryjnych i wirusowych. [ 4 ]
Ważną rolę w mechanizmie powstawania rumienia obrączkowatego odgrywa wzrost poziomu eozynofilów we krwi – eozynofilia.
Czasami rumień obrączkowaty stanowi część zespołu paranowotworowego w onkologii, a główną wersją jego patogenezy jest działanie cytokin, makrofagów związanych z guzem i czynników proangiogennych (w szczególności czynnika wzrostu śródbłonka naczyniowego VEGF-A).
U chorych na cukrzycę, prosty rumień obrączkowaty powstaje najprawdopodobniej wskutek gromadzenia się w tkankach zaawansowanych produktów glikacji białek, które aktywują reakcje zapalne.
Idiopatyczny rodzinny rumień obrączkowaty u niemowląt przekazywany jest genetycznie – w sposób autosomalny dominujący.
U kobiet w ciąży rumień obrączkowaty jest spowodowany tymi samymi zmianami hormonalnymi: wzrostem poziomu estrogenu i progesteronu we krwi.
Od strony histologicznej, przy rumieniu obrączkowatym obserwuje się pewne zmiany w różnych warstwach skóry: ogniskowe wysiękowe zapalenie i zanik komórek naskórka (z zaburzeniem procesu keratynizacji), proliferację komórek Langerhansa warstwy kolczystej, zwyrodnienie komórek warstwy podstawnej, obrzęk warstwy brodawkowatej. A w tkankach otaczających naczynia włosowate skóry - rozlane nacieki limfocytów T i eozynofilów. [ 5 ]
Formularze
Istnieje kilka typów rumienia obrączkowatego.
- Rumień obrączkowaty reumatyczny
Wyróżnia się je oddzielnie w zależności od zasady etiologicznej.
- Rumień obrączkowaty wędrujący
Uważa się ją za przewlekłą, porównuje się ją z objawami chorób dermatologicznych o różnej genezie i w wielu przypadkach wiąże się z infekcjami i onkologią. W szczególności taki rumień występuje w przypadku boreliozy z Lyme.
- Rumień obrączkowaty odśrodkowy
Synonimy: rumień obrączkowaty Darier, rumień obrączkowaty brzeżny. Pierwsze objawy pojawiają się jako mała różowa grudka, która stopniowo powiększa się do przekrwionej plamy (lub cienkiej blaszki) o okrągłym lub owalnym kształcie. Powiększenie następuje odśrodkowo - od środka do brzegów, które od wewnątrz mogą być pokryte łuskami złuszczonego naskórka. Jednocześnie zaczerwienienie w centrum stopniowo zmniejsza się i zanika.
- Rumień wielopostaciowy obrączkowaty
Są to nieswędzące, ostro zdefiniowane przekrwione plamy, które stopniowo zwiększają swój rozmiar, tworząc blaszki. Centralna część rumienia ustępuje lub zmienia strukturę i kolor.
Ponadto niektórzy specjaliści wyróżniają: rumień obrączkowaty nekrolityczny wędrujący (z tworzeniem się pęcherzy, które po wchłonięciu pokrywają się strupem) oraz przewlekły paraneoplastyczny - w chorobach onkologicznych.
Rumień obrączkowaty u dzieci
W okresie niemowlęcym rumień obrączkowaty występuje rzadko, a jak pokazuje praktyka, najczęściej występującym w tym wieku jest idiopatyczny rumień obrączkowaty. [ 6 ]
Parwowirus B19 (rodzina Parvoviridae, rodzaj Erythroparvovirus), który atakuje dzieci, wywołuje nie tylko zwykły rumień na policzkach; w ciągu jednego do dwóch tygodni na tułowiu i kończynach może pojawić się tzw. rumień obrączkowaty Chamera, w którym centralna część elementów wysypki zaczyna stopniowo zanikać. Po kilku tygodniach samoistnie zanika, ale w ciągu pierwszego roku życia dziecka może nawracać – bez żadnych konsekwencji. [ 7 ]
Jako powikłanie po paciorkowcowym zapaleniu migdałków lub zapaleniu gardła u dzieci i młodzieży, rumień pierścieniowaty może pojawić się w gorączce reumatycznej - jednym z jej głównych objawów związanych z aktywacją zapalenia stawów lub mięśnia sercowego. Więcej szczegółów w artykule - Gorączka reumatyczna.
W tym przypadku pierścieniowate, rumieniowe blaszki z przezroczystym środkiem, które nie powodują żadnych odczuć, szybko powiększają się i zanikają, możliwe są jednak nawracające ogniska choroby.
Ważne jest również, aby pamiętać o równie poważnych możliwościach diagnostycznych, takich jak toczeń rumieniowaty noworodków, półpasiec u dzieci i młodzieńcze reumatoidalne zapalenie stawów. [ 8 ]
Komplikacje i konsekwencje
W niektórych przypadkach rumień obrączkowaty ustępuje samoistnie (czasem z okresowymi nawrotami), w innych przypadkach, jeśli zakażenie jest ciężkie lub choroba ma charakter ogólnoustrojowy, pojawiają się konsekwencje i/lub powikłania.
W późnym stadium boreliozy z Lyme rumień prowadzi do przewlekłego zanikowego zapalenia skóry stóp, obejmującego zewnętrzne powierzchnie kończyn górnych i dolnych.
Jeśli rumień powoduje silne swędzenie, wówczas zadrapana skóra może ulec wtórnemu zakażeniu, co prowadzi do stanu zapalnego. [ 9 ]
Diagnostyka Co to jest erythema annulare?
Mimo że co najmniej połowa przypadków czerwonych, pierścieniowatych wysypek skórnych jest nadal uważana za idiopatyczną, diagnozę stawia się na podstawie badania wzrokowego, przeglądu historii choroby pacjenta (w tym wszystkich leków i ostatnich szczepień) oraz badania skóry.
Do badań laboratoryjnych wykonuje się badania krwi: ogólne kliniczne i szczegółowe, na czynnik reumatoidalny, ELISA na przeciwciała (przeciwko wirusom, prątkom gruźlicy, paciorkowcom), na składnik C3 dopełniacza we krwi, na eozynofile, na hormony tyreotropowe. Wykonuje się również ogólne badania moczu i kału. Mogą być wymagane testy alergiczne.
Aby wykluczyć zakażenie grzybicze, wykonuje się zeskrobinę skóry, a do potwierdzenia rozpoznania może być konieczna biopsja skóry i badanie histologiczne.
Diagnostyka instrumentalna może być ograniczona do dermatoskopii.
Diagnostyka różnicowa
Rumień obrączkowaty jest objawem niespecyficznym, dlatego zadania, jakie musi rozwiązać diagnostyka różnicowa, to weryfikacja czynników przyczynowych i różnicowanie innych typów morfologicznych wysypek, np. w ziarniniakowym i atopowym zapaleniu skóry oraz dermatomykozie, łuszczycy zwykłej (płytkowej), mastocytozie, róży itp. [ 10 ]
Leczenie Co to jest erythema annulare?
Po zidentyfikowaniu choroby, która spowodowała pojawienie się rumienia obrączkowatego, główne leczenie jest skierowane na nią.
Jeżeli objaw ten jest związany z trzecim typem wirusa opryszczki, konieczne jest leczenie półpaśca.
W ciężkim reumatoidalnym zapaleniu stawów u pacjentów powyżej 18 roku życia można stosować Etanercept (Enbrel), który podaje się podskórnie. Lek ten przepisuje się ostrożnie i tylko w przypadku braku ostrych i przewlekłych infekcji. Lista jego działań niepożądanych obejmuje: rozwój zapaleń infekcyjnych o różnej lokalizacji i objawów skórnych; negatywne skutki dla układu nerwowego, sercowo-naczyniowego, moczowego i przewodu pokarmowego.
Przeczytaj także – Leczenie reumatoidalnego zapalenia stawów
Dermatomikozy można leczyć środkami miejscowymi – skutecznymi maściami przeciwgrzybiczymi.
Istnieją także leki łagodzące świąd: leki przeciwhistaminowe przyjmowane doustnie lub miejscowe maści przeciwświądowe.
Terapia miejscowa tradycyjnie wykorzystuje maści o różnym składzie na wysypki skórne, a w wielu przypadkach są to maści i kremy z kortykosteroidami. Zalecane są jednak również środki niehormonalne: maść Protopic (z takrolimusem) lub krem Elidel (z pimekrolimusem).
W przypadku braku chorób grzybiczych można przepisać kortykosteroidy ogólnoustrojowe: metyloprednizolon, Betaspan (Betametazon, Diprospan) itp., których zasadność i schemat stosowania wraz z dokładnym dawkowaniem ustala wyłącznie lekarz prowadzący.
Czy można stosować antybiotyki na erythema annulare? Leczenie lekami przeciwbakteryjnymi przeciwko zakażeniom paciorkowcowym przeprowadza się w przypadku gorączki reumatycznej, więcej szczegółów można znaleźć w - Leczenie zakażenia paciorkowcowego.
Antybiotyki stosuje się również po ukąszeniu kleszcza. A w przypadku rumienia obrączkowatego w trypanosomatozie amerykańskiej, samą chorobę leczy się środkami przeciwdrobnoustrojowymi na bazie pochodnych nitrofuranu, do których należy Nifurtimox. Lek jest przeciwwskazany w przypadku problemów z nerkami i wątrobą, a skutki uboczne, które powoduje, mogą obejmować nudności i wymioty, zawroty głowy i ból głowy. [ 11 ]
Zapobieganie
Nie ma środków zapobiegawczych przed pojawieniem się tego objawu.
Prognoza
Nawet jeśli nie uda się ustalić przyczyny rumienia obrączkowatego, może on ustąpić samoistnie.
W innych przypadkach objaw ten utrzymuje się dość długo – od trzech miesięcy do roku lub dłużej, ale sam w sobie nie wpływa na prognozę przebiegu choroby. Jednak możliwe nawroty skórnych objawów chorób przewlekłych negatywnie wpływają na ogólne samopoczucie i obniżają jakość życia.

