Ekspert medyczny artykułu
Nowe publikacje
Brodawczakowatość
Last reviewed: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
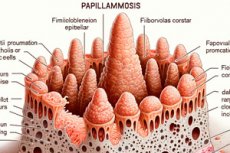
Różne zmiany skórne są spowodowane dermatologicznymi chorobami wirusowymi, w tym brodawczakowatością. Jej cechą charakterystyczną jest egzofityczność, czyli łagodne formacje nabłonkowe wystające na zewnątrz: płaskie lub brodawkowate (łac. rarilla - brodawka, brodawka + gr. oma - guz).
Przyczyny brodawczakowatość
Chociaż takie zmiany skórne zostały opisane przez Hipokratesa, ich wirusowe pochodzenie - dzięki mikroskopii elektronowej - zostało ostatecznie potwierdzone w połowie XX wieku. Do dziś istnieje ponad dwieście w pełni zsekwencjonowanych genotypów wirusa HPV (HPV) w rodzinie Papillomaviridae, epiteliotropowego gatunku (wirus brodawczaka ludzkiego), z których co najmniej jedna trzecia typów powoduje zakażenie narządów płciowych wirusem brodawczaka. [ 1 ]
Wirusolodzy zidentyfikowali pięć rodzajów HPV, a główne z nich to alfa, beta i gamma papillomavirusy, z 60-70% podobieństwem między nimi. Każdy wielokątny kapsyd wirusa ma koliste dwuniciowe DNA zawierające ich genom, który jest uwalniany i replikuje się w zakażonych komórkach nabłonkowych skóry i błon śluzowych.
Jakie jest niebezpieczeństwo związane z papillomatosis? Jest zaraźliwa, tj. Zakaźna: około 40 typów HPV jest przenoszonych przez bezpośredni kontakt seksualny lub kontakt skóra do skóry; możliwe jest również zarażenie w gospodarstwie domowym poprzez przedmioty zanieczyszczone wirusem.
Ale to nie jest najważniejsze. DNA niektórych typów wirusa brodawczaka może integrować się z chromosomami komórkowymi, co prowadzi do złośliwej transformacji komórek i rozwoju raka o różnej lokalizacji. Do grupy wysokiego ryzyka onkogennego zalicza się następujące typy wirusa brodawczaka ludzkiego: 16, 18, 31, 33, 33, 35, 45, 51, 52, 56, 58, 59, 68. W niektórych krajach europejskich częstość występowania zakażenia HPV wysokiego ryzyka wśród kobiet przekracza 15%, a wśród mężczyzn wynosi 12%. Te typy HPV stanowią do 35-45% przypadków raka pochwy i gardła. A większość nowotworów szyjki macicy, prącia i narządów płciowych jest związana z typem hPV 16 i typem hPV 18. [ 2 ]
Udział wirusów brodawczaka w rozwoju raka szyjki macicy, drugiego najczęściej występującego nowotworu u kobiet, został ustalony przez niemieckiego wirusologa H. Hausena (1936–2023), który otrzymał za to Nagrodę Nobla. [ 3 ]
Typy HPV 5, 8, 26, 30, 39, 53, 66, 67, 70, 73, 82 należą do kategorii HPV o tzw. prawdopodobnej rakotwórczości. Natomiast wirusy typów 6, 11, 42, 43, 44, 54, 55 zazwyczaj nie powodują złośliwości brodawczakowatych nowotworów nabłonkowych.
Patogeneza
Wirusy z tej rodziny Papillomaviridae infekują głównie proliferujące (dzielące się) komórki błon śluzowych i nabłonka rogowaciejącego, których macierz zewnątrzkomórkowa ma włókienka kolagenowe typu VII, szczególnie liczne w wielowarstwowych komórkach naskórka płaskiego - keratynocytach. Wysoka zawartość kolagenu zwiększa sygnalizację aktywowanego przez wirusa brodawczaka wewnątrznaskórkowego enzymu makrofagów fosfoinozytydu-3-kinazy (PI3K). Enzym ten zapewnia regulację cyklu komórkowego i promuje proliferację komórek oraz zmniejsza apoptozę komórek. Ponadto aktywacja PI3K pomaga wirusowi brodawczaka uniknąć rozpoznania zakażenia przez komórki immunokompetentne (zaburzając w ten sposób naturalną odporność komórkową).
Po wniknięciu do komórek docelowych przez błonę plazmatyczną, HPV uwalnia swój genom, gdzie pozostaje w postaci pozachromosomalnego jądrowego DNA, autonomicznego episomu (lub plazmidu), tj. Nie przenika do chromosomów jąder komórkowych. W obrębie dotkniętych komórek każda cząsteczka wirusowego DNA jest podwajana przez dwukierunkową replikację theta, a genomy są zatrzymywane i przekazywane do komórek potomnych.
Mechanizm rozwoju papillomatozy jest ściśle związany zarówno z fazą cyklu produkcyjnego, jak i końcowym różnicowaniem komórek naskórka. Replikacja wirusa nasila się w miarę dojrzewania komórek nabłonka, co wyjaśnia jego przyleganie do komórek powierzchniowych warstw skóry, które mają znaczny potencjał regeneracyjny.
Ekspresja genów wirusowych (transfer jego kodów aminokwasowych) prowadzi do produkcji białek wirusowych przez rybosomy komórek nabłonkowych, namnażania wirusa (montażu nowych kapsydów) i rozprzestrzeniania się zakażenia. Zakażając nabłonek błon śluzowych i nabłonek zrogowaciały, wirus wyzwala proliferację ich komórek z powstawaniem neoplazji nabłonkowej, a w istocie jest to ogniskowa hiperplazja nabłonkowa. Jest to patogeneza łagodnej brodawczakowatości.
Ale gdy DNA typów HPV wysokiego ryzyka onkogennego integruje się z DNA komórkowym (osadzonych w ludzkim genomie), następuje złośliwa transformacja dotkniętych komórek. W tym przypadku specjalne białka wirusowe (nazywane onkoproteinami, których nie mają wszystkie typy HPV) blokują białka przeciwnowotworowe (p53 i pRb) i zakłócają cykl komórkowy, co prowadzi do niekontrolowanej mitozy i namnażania atypowych (genetycznie zmienionych) komórek nabłonkowych.
Formularze
W zależności od umiejscowienia zmiany wyróżnia się różne rodzaje brodawczaka.
Przede wszystkim jest ona wywoływana przez wirusy HPV typu 1, hPV typu 2, a także wirusy brodawczaka ludzkiego genotypów 4, 7, 22, 27, 29, czyli brodawczakowatość skóry lub brodawczak skóry - powstawanie brodawek zwykłych, czylibrodawek zwykłych. Mogą być one również nazywane brodawkami wirusowymi. [ 4 ]
Zakażenie komórek nabłonkowych wirusem HPV o genotypie 3, 5, 10, 28 lub 49 powoduje pojawienie się płaskich brodawek na twarzy, rękach i ciele.
Brodawczak szyi często objawia się obecnością brodawek w postaci zwisających szypuł.
W dwóch trzecich przypadków brodawczakowatości u dzieci w postaci brodawczaka lub ogniskowego rozrostu nabłonka jest wynikiem zmian HPV 6 i HPV 11. Więcej w publikacji - brodawki u dzieci
Gdy wirusy HPV typu 5, 8, 9, 10, 12, 15, 19, 36 zakażają skórę dłoni, przedramion, piszczeli i innych części ciała, może rozwinąć się rzadka choroba, taka jak brodawkowata lub brodawkowata epidermodysplazja Lewandowsky'ego-Lutza. [ 5 ]
Brodawczakowatość rakowiaka skóry, znana jako brodawczakowatość rakowiaka skóry Gottrona (lub choroba Gottrona-Eisenlohra), jest rakiem brodawkowatym, odmianą raka płaskonabłonkowego skóry i błon śluzowych, która rzadko daje przerzuty. [ 6 ]
Brodawczak narządów płciowych
Wirusy HPV o różnych genotypach, atakujące drogi rodne i okolice anogenitalne, powodują łagodne masy hiperproliferacyjne – ostre kłykciny kończyste, które można określić jako brodawczaki, brodawki wirusowe lub kłykciny kończyste. [ 7 ]
Brodawczakowatość sromu, pochwy i szyjki macicy wywoływana jest przez różne genotypy wirusa HPV i u kobiet przyjmuje postać ostrych kłykcin kończystych.
Czytaj więcej:
Tworzenie się małych brodawczaków (występów błony śluzowej brodawek) w przedsionku pochwy (vestibulum pochwy) u kobiet diagnozuje się jako brodawczakowatość przedsionkową.
U mężczyzn brodawczakowatość prącia obejmująca trzon, żołądź, wędzidełko (frenulum) i cewkę moczową wywoływana jest przez wiele genotypów wirusa, ale najczęściej przez typy HPV 6 i 11. Choć nie jest rzadkością, że zakażeniu wirusem HPV towarzyszy różny stopień ryzyka transformacji złośliwej (typy 31, 35, 51, 56), nie jest rzadkością.
Zmiana nabłonka prowadzi do powstania ostrych kłykcin kończystych u mężczyzn. Zazwyczaj jest to brodawczakowatość mnoga - z obecnością kilku kłykcin kończystych. Możliwy jest ich rozrost w olbrzymie kłykciny Buschkego-Levensteina, przy nieodpowiednim leczeniu których procesy destrukcyjne rozprzestrzeniają się na szkielet i narządy miednicy, prowadząc do śmierci. A w ponad połowie przypadków olbrzymie kłykciny są złośliwe.
Brodawczak macicy i piersi
Praktycznie nie ma dostępnych informacji na temat brodawczaka macicy, ale ginekolodzy twierdzą, że jeśli wirus jest obecny w szyjce macicy, istnieje możliwość, że rozprzestrzeni się do jamy macicy - do endometrium. Według niektórych badań, HPV wykrywa się w endometriozie w 24% przypadków, a w złośliwych nowotworach macicy - w prawie 70%.
Brodawczak gruczołu mlekowego lokalizuje się w jego przewodach mlecznych (ductus lactiferi) - w postaci łagodnego tworu komórek nabłonkowych z jądrami włóknisto-naczyniowymi wrastającymi do światła przewodu. Mammolodzy diagnozują go jako wewnątrzprzewodową lub wewnątrzprzewodową brodawczakowatość piersi, co stanowi 5% łagodnych nowotworów tej lokalizacji. [ 8 ]
Brodawczak wewnątrzprzewodowy centralny (zwykle jako pojedyncza masa zaotoczkowa) lokalizuje się w dużych przewodach mlecznych; brodawczak obwodowy (zwykle mnogi) dotyczy przewodów końcowych w płatach piersi i często jest wykrywany przypadkowo.
Brodawczak jamy ustnej
Brodawczakowatość jamy ustnej wywołana wirusem charakteryzuje się pojawieniem się formacji
Brodawki płaskokomórkowe, czyli brodawki, które mogą być zlokalizowane na korzeniu i tylnej stronie języka i są diagnozowane jako brodawczakowatość języka. Te same przerosty typów HPV 6, 7, 11, 16 lub 32 charakteryzują brodawczakowatość podniebienia. [ 9 ]
Ostre kłykciny kończyste, które są związane z genotypami HPV 6, 11, 16 i 18, występują najczęściej u młodych i dorosłych pacjentów i - ponieważ często występują jednocześnie na narządach płciowych - są uważane za formę HPV przenoszonego drogą płciową. Charakteryzuje się obecnością kilku zmian tego typu na podniebieniu miękkim, wędzidełku języka i błonie śluzowej warg.
Wirusy HPV typu 13 i 32 mogą powodować bezobjawową, łagodną chorobę nowotworową jamy ustnej, charakteryzującą się występowaniem licznych białych lub różowych grudek, które z czasem samoistnie zanikają bez leczenia.
Brodawczakowatość dziąseł w postaci płaskonabłonkowego brodawczaka dziąsła jest łagodnym, bezobjawowym, egzofitycznym tworem na błonie śluzowej; może dotyczyć kilku obszarów jamy ustnej. Patologiczny twór może występować również na nabłonku tworzącym ścianę kieszonki dziąsłowej: jego nabłonki szybko się rozmnażają, tkanka charakteryzuje się kruchością i licznymi przestrzeniami międzykomórkowymi, co ułatwia przenikanie wirusa przez błonę podstawną. Jak pokazuje praktyka kliniczna, dziąsła są najczęstszą lokalizacją zakażenia HPV z zagrożeniem rakiem płaskonabłonkowym gardła środkowego (z typem HPV 16). [ 10 ]
Wirus brodawczaka atakuje tkanki okolicy gardłowo-ustnej - krypty migdałkowe (zagłębienia błony śluzowej migdałków podniebiennych), a także migdałek językowy, wywołując brodawczakowatość migdałków.
Brodawczak układu oddechowego
Brodawczakowatość krtani, określana również jako brodawczakowatość krtani, [ 11 ] nawracająca brodawczakowatość dróg oddechowych lub brodawczakowatość rozszczepu głosowego, jest najczęściej powodowana przez wirusy HPV typu 6 i typu 6 oraz HPV typu 11 (chociaż mogą być powiązane z wirusami genotypu 16, 18, 31 i 33). Jest to rzadka choroba, w której brodawczaki tworzą się wzdłuż dróg oddechowych (gardło ustne, krtań i gardło), dróg oddechowych (tchawica, oskrzela i płuca) i górnego odcinka przewodu pokarmowego (przełyk). W zależności od wieku zachorowania występują dwie odmiany choroby: brodawczakowatość młodzieńcza, która występuje w dzieciństwie, oraz brodawczakowatość krtani u dorosłych.
Nawracająca lub nawracająca brodawczakowatość krtani i gardła u dzieci jest rzadką i poważną chorobą: brodawczaki mogą prowadzić do zwężenia dróg oddechowych ze zmianami głosu lub niedrożnością dróg oddechowych. Większość pacjentów z tą chorobą będzie wymagać powtarzających się zabiegów chirurgicznych w celu utrzymania drożności dróg oddechowych.
Genotypy HPV 6 i 11 powodują powstawanie płaskonabłonkowych brodawczaków płuc (z włóknisto-naczyniowym jądrem pokrytym nabłonkiem) o łagodnym charakterze - brodawczakowatości płuc. Specjaliści zauważają, że występuje ona głównie u dzieci, które są zarażane od zakażonej matki podczas porodu drogami natury.
Transformacja złośliwa w zmianach wywołanych przez wirusy brodawczaka ludzkiego typu 16, 18 i 31 jest rzadko obserwowana.
Brodawczakowatość innych lokalizacji
Brodawczakowatość pęcherza moczowego - odwrócony brodawczak nabłonka przejściowego (związany z typami HPV 6 i 11) lub guz Ringera - jest rzadkim nieinwazyjnym nowotworem nabłonka przejściowego wyściełającego pęcherz moczowy, którego częstość występowania wśród nowotworów tej lokalizacji wynosi mniej niż 1%. Brodawczak nazywany jest odwróconym, ponieważ hiperplastyczne komórki nabłonka wyrastają w dół do leżącej pod nim tkanki podporowej. [ 12 ]
Brodawczak płaskonabłonkowy przełyku w postaci pojedynczej, brodawkowatej masy - brodawczakowatość przełyku - rozwija się w jego środkowej lub dystalnej części w przypadku zakażenia wirusem HPV typu 58. Jest to niezwykle rzadki nowotwór nabłonkowy w tym rejonie. [ 13 ]
W przypadku uszkodzenia komórek nabłonka skóry w okolicy zewnętrznego otworu odbytu (odbytu) przez wirusy HPV 6, 11, 21, 42, 44 itd. wraz z pojawieniem się kłykcin kończystych narządów płciowych diagnozuje się brodawczaka odbytu. [ 14 ]
Brodawczak powiek to brodawczak spojówki, czyli wewnętrznej błony śluzowej powiek. Może to być również brodawczak przewodów nosowych.
Więcej informacji w artykule - objawy i choroby wywoływane przez wirusa brodawczaka ludzkiego
Diagnostyka brodawczakowatość
Diagnostykę (którą rozpoczyna się od badania pacjenta i zebrania wywiadu) przeprowadzają specjaliści – dermatolodzy i dermatowenerolodzy, ginekolodzy, lekarze laryngolodzy – w zależności od umiejscowienia brodawczaka.
Aby mieć pewność co do obecności wirusa (i ustalić jego genotyp) obowiązkowe są badania laboratoryjne, przeczytaj więcej:
- Testy na wirusa brodawczaka ludzkiego
- Zakażenie wirusem brodawczaka ludzkiego: wykrywanie wirusa brodawczaka ludzkiego (genotypowanie PCR)
Wykonuje się biopsję skóry z badaniem histologicznym materiału pobranego drogą biopsji, analizę rozmazu szyjki macicy metodą Papanicolaou (test PAP), cytologię szyjki macicy itp.
Diagnostyka instrumentalna w dermatologii obejmuje dermatoskopię i badanie ultrasonograficzne skóry; w ginekologii - kolposkopię, USG narządów miednicy mniejszej i macicy, mammografię; w laryngologii - laryngoskopię itp.
Diagnostyka różnicowa
W diagnostyce różnicowej należy wykluczyć: mięczaka zakaźnego, znamię brodawkowate (znamię brodawkowate wypukłe), rogowacenie łojotokowe (brodawki łojotokowe i starcze, keratoma), postać brodawkowatą choroby Dariera-White'a, hiperkeratozę soczewkowatą, chorobę Flegla, brodawkowatą porokeratozę, brodawkowatego gruczolaka wodniaka skóry (łagodnego tworu gruczołów potowych), powierzchownie ograniczonego naczyniaka limfatycznego, guza podstawnego, kłykcin kończystych szerokich narządów płciowych (przypominających brodawki) we wtórnej fazie kiły, brodawczaki hirsutoidalne - perłowe grudki prącia.
Należy pamiętać, że termin „papillomatosis” pojawia się w nazwach form nozologicznych, etiologicznie niezwiązanych z HPV, czyli nie jest to wirusowa papillomatosis, ale określenie niewielkiego gęstego wyniosłości skóry przez transliterację łacińskiego słowa rapilla (brodawka). W dermatologii guzki na skórze o gęstej konsystencji nazywane są grudkami: od łacińskiego papula – wybrzuszenie.
Brodawczakowatość w łuszczycy odnosi się do zespołu naskórkowego charakteryzującego się zwiększeniem długości i szerokości brodawek warstwy brodawkowatej skóry (papillaris iacuit pellis), która znajduje się bezpośrednio pod naskórkiem i składa się z luźnej tkanki łącznej.
Istnieje choroba o nieznanej etiologii, jaką jest brodawczakowatość limfostatyczna - objawiająca się pojawieniem licznych grudek na tylnej stronie stóp, palcach i piszczelach, które nadają naskórkowi brodawkowaty wygląd; występuje również ogólne pogrubienie skóry (pachydermia). Te zmiany skórne uważa się za konsekwencję długotrwałej limfostazy - upośledzonego odpływu limfy w kończynach dolnych. Specjaliści nazywają patologię słoniowacizną nostras verrucosa - brodawkowatą słoniowacizną nóg, która jest rzadką postacią przewlekłego obrzęku limfatycznego z przerostem skóry.
Ale śliwkowa siateczkowatość lub śliwkowa siateczkowatość brodawczaka - zespół Gugero-Carto (choroba) lub śliwkowa siateczkowatość erytrokeratodermii Gugero-Carto - jest spowodowana zaburzeniem keratynizacji (keratynizacji) skóry. Wśród wersji przyczyn jej rozwoju są: zakażenie grzybami z rodzaju Malassezia; zakażenie skóry bakteriami z rodzaju Dietzia - Gram-dodatnie tlenowe promieniowce Dietzia papillomatosis; ekspozycja na promieniowanie UV itp.
Z kim się skontaktować?
Leczenie brodawczakowatość
Szczegółowy opis metod leczenia brodawczaka ludzkiego, leków stosowanych w farmakoterapii (nazwy, formy podawania i sposoby ich stosowania) podano w następujących publikacjach:
- Leczenie wirusa brodawczaka ludzkiego
- Maści na brodawczaki
- Maść na kłykciny kończyste
- HPV - czopki na wirusa brodawczaka ludzkiego
- Przegląd skutecznych metod leczenia ostrych kłykcin kończystych
- Leczenie brodawek
- Maści na brodawki
Lekarze mogą zalecić serię różnych zabiegów fizjoterapeutycznych. Przykładowo ozonoterapię stosuje się w przypadku brodawczakowatości krtani, jamy ustnej, pochwy macicy (w formie insuflacji) lub w przypadku brodawczakowatości odsłoniętej skóry (w formie aplikacji).
Stosowane i ludowe środki zaradcze na wirusa brodawczaka ludzkiego. Na przykład zaleca się stosowanie na brodawczaki i kłykciny kończyste soku z glistnika lub czosnku, pasty z sody oczyszczonej itp. Na brodawczakowatość można również stosować wyciąg z aloesu, ponieważ zawarte w aloesie substancje biologicznie czynne mają działanie przeciwutleniające, przeciwzapalne i gojące.
Leczenie chirurgiczne wykonuje się w celu radykalnego pozbycia się brodawek, kłykcin kończystych i brodawek. Oprócz operacji wycięcia (przy użyciu tradycyjnych narzędzi), usuwanie ostrych kłykcin kończystych wykonuje się elektrokoagulacją, chirurgią fal radiowych, niszczeniem laserem lub ciekłym azotem.
Istnieje szczepionka przeciwko brodawczakowi, Cervarix, która chroni przed genotypami wirusa HPV 16 i 18. Szczepionka Gardasil-4 chroni przed typami wirusa HPV 16, 18, 6 i 11, a Gardasil-9 może chronić przed typami wirusa brodawczaka ludzkiego 6, 11, 16, 18, 31, 33, 45, 52 i 58. Dziewczętom i kobietom szczepionkę przeciwko wirusowi brodawczaka ludzkiego można podawać w wieku od 9 do 45 lat, a chłopcom i mężczyznom w wieku od 9 do 26 lat.

