Ekspert medyczny artykułu
Nowe publikacje
Ogniskowe napady padaczkowe u dzieci i dorosłych
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
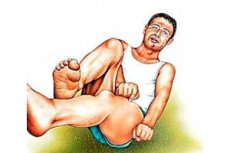
Padaczka ogniskowa to rodzaj choroby mózgu znany od czasów starożytnych, który objawia się specyficznymi atakami drgawkowymi, zwanymi padaczkowymi. Dla ignorantów we współczesnym świecie kontemplacja takich ataków przynosi przerażenie i odrętwienie. Chociaż w czasach starożytnych choroba ta była uważana za świętą ze względu na fakt, że choroba objawiała się u wielu wielkich ludzi tamtych czasów, którzy byli uważani za świętych i proroków.
Czym jest padaczka ogniskowa?
Ludzki układ nerwowy jest złożonym mechanizmem, którego działanie opiera się na procesach pobudzania i hamowania na skutek drażnienia neuronów przez czynniki zewnętrzne lub wewnętrzne. W ten sposób nasze ciało reaguje na zmiany zachodzące wewnątrz niego lub w otaczającej przestrzeni.
Wszystkie receptory sensoryczne w ciele człowieka, sieć włókien nerwowych i mózg są zaopatrzone w neurony. To dzięki tym elektrycznie pobudliwym komórkom mamy zdolność odczuwania, wyczuwania, wykonywania celowych działań i bycia ich świadomym.
Pobudzenie to proces przekazywania energii przez neuron poprzez układ nerwowy, który przekazuje sygnał (impuls elektryczny) do mózgu lub w przeciwnym kierunku (na obwód). U zdrowego człowieka proces pobudzenia neuronów zachodzi pod wpływem czynników drażniących. O padaczce mówi się, że występuje, jeśli w mózgu zostaną wykryte ogniska patologicznego pobudzenia, których neurony samoistnie bez poważnych przyczyn przechodzą w stan gotowości bojowej z wytworzeniem nadmiernie wysokiego ładunku.
Ogniska zwiększonej pobudliwości mózgu mogą mieć różne kształty i rozmiary. Ogniska mogą być pojedyncze, wyraźnie zdefiniowane (zlokalizowana postać choroby) lub liczne, rozproszone w różnych częściach mózgu (postać uogólniona).
Epidemiologia
Na Ukrainie, według statystyk, 1-2 osoby na sto cierpią na padaczkę. Ponad 70% przypadków diagnozy padaczki wynika z wrodzonej formy patologii. Jest to jaskrawy przykład uogólnionej formy choroby, której przyczyny najprawdopodobniej kryją się w anomalii genetycznej. Niemniej jednak istnieje pewien procent pacjentów, u których diagnozuje się idiopatyczną padaczkę ogniskową z wyraźnie zdefiniowanym ogniskiem pobudzenia w jednej określonej części mózgu.
Przyczyny padaczka ogniskowa
Padaczka ogniskowa jest klasyfikowana jako przewlekła choroba neurologiczna. Może być wrodzona bez żadnych defektów anatomicznych w strukturze mózgu. W tym przypadku obserwuje się jedynie zaburzenia ze strony neuronów, które wysyłają nieprawidłowe sygnały na obwód, co skutkuje pojawieniem się zjawisk patologicznych o różnym charakterze.
Objawy padaczki pierwotnej (idiopatycznej) można zaobserwować już we wczesnym dzieciństwie i okresie dojrzewania. Dobrze reaguje na farmakoterapię, a z czasem częstość napadów padaczkowych maleje.
Procesy pobudzenia w mózgu stale przeplatają się z hamowaniem układu nerwowego, w ten sposób struktury sterujące mózgu dają mu możliwość uspokojenia się i odpoczynku. Jeśli kontrola nie jest na właściwym poziomie, mózg jest zmuszony do ciągłego pozostawania w stanie pobudzenia. Zjawisko to nazywa się zwiększoną gotowością drgawkową, która jest charakterystyczna dla padaczki.
Przyczyną wad genetycznych może być niedotlenienie na różnych etapach rozwoju płodu, zakażenia wewnątrzmaciczne, zatrucie, niedotlenienie płodu w czasie porodu. Nieprawidłowa informacja genetyczna może być również przekazywana kolejnym pokoleniom, które nie zostały wystawione na powyższe czynniki.
Ale choroba może wystąpić również później. Ta forma patologii nazywana jest nabytą (wtórną, objawową), a jej objawy mogą pojawić się w każdym wieku.
Przyczyny rozwoju objawowej padaczki ogniskowej tkwią w organicznym uszkodzeniu mózgu wywołanym przez:
- urazy mózgu (co więcej, objawy choroby mogą pojawić się w ciągu kilku miesięcy po urazie, np. wstrząśnieniu mózgu, lub mieć charakter opóźniony, dając o sobie znać po kilku latach),
- wewnętrzne zakażenia bakteryjne i wirusowe (czynnikami ryzyka w tym przypadku są: przedwczesne lub niepełne leczenie choroby, lekceważenie leżenia w łóżku w ostrej fazie patologii, lekceważenie faktu samego wystąpienia choroby),
- przebyte zapalenie opon mózgowych lub zapalenie mózgu (zapalenie struktur mózgu),
- ostre udary mózgowo-naczyniowe, powodujące niedotlenienie tkanki mózgowej, przebyte udaryniedokrwienne i krwotoczne,
- osteochondroza szyjna, która może powodować zaburzenia krążenia w obszarze mózgu,
- złośliwe i łagodne nowotwory mózgu, tętniaki,
- nadciśnienie tętnicze
- przewlekły alkoholizm (ogniskowa padaczka w alkoholizmie jest spowodowana toksycznym uszkodzeniem mózgu i zaburzeniami metabolicznymi w jego tkankach, co jest konsekwencją regularnego nadużywania alkoholu).
Natomiast dla idiopatycznej padaczki ogniskowej bardziej charakterystyczne są różnego rodzaju defekty (dysgeneza) układu nerwowego.
Istnieje również pośrednia forma choroby zwana padaczką ogniskową związaną z BEEP (łagodne wzorce padaczkowe dzieciństwa). BEEP diagnozuje się u 2-4% dzieci poniżej 14 roku życia. Co dziesiąte takie dziecko ma zdiagnozowaną padaczkę.
Lekarze uważają, że przyczyną tej postaci ogniskowej padaczki jest uraz okołoporodowy, czyli organiczne uszkodzenie mózgu, którego dziecko doznało podczas porodu. Zatem błąd lekarza może powodować napady padaczkowe u dziecka bez wrodzonych patologii.
Patogeneza
Podstawą patogenezy padaczki ogniskowej jest również niekontrolowane samoistne pobudzenie neuronów w mózgu, ale w tej postaci choroby takie ognisko patologiczne ma ograniczone wymiary i wyraźną lokalizację. Tak więc padaczkę ogniskową należy rozumieć jako zlokalizowaną postać choroby, której objawy są mniej wyraźne niż w napadach uogólnionych, gdy pobudzenie występuje w różnych częściach mózgu. W związku z tym częstość napadów w tym przypadku jest mniejsza.
Wiele osób kojarzy napad padaczkowy z atakiem drgawkowym, chociaż w rzeczywistości można zaobserwować cały zespół objawów, które poprzedzają nietypowe napady. Nadmierne wyładowanie neuronów w mózgu wywołuje występowanie krótkotrwałych stanów patologicznych charakteryzujących się zaburzeniami czucia, aktywności ruchowej, procesów psychicznych, pojawieniem się objawów wegetatywnych i zaburzeń świadomości.
Najbardziej niezwykłą rzeczą w tej patologii jest to, że pacjenci najczęściej nie mogą pamiętać szczegółów ataku, ponieważ nie zdają sobie sprawy z tego, co się z nimi stało. Podczas prostego ataku pacjent może pozostać przytomny, ale nie kontrolować swoich reakcji i działań. Zdaje sobie sprawę, że miał atak, ale nie potrafi opisać szczegółów. Taki atak trwa zwykle nie dłużej niż 1 minutę i nie wiąże się z poważnymi konsekwencjami dla człowieka.
Podczas złożonego napadu padaczkowego występuje krótkotrwała utrata lub dezorientacja świadomości. A gdy człowiek odzyskuje przytomność, nie może zrozumieć, co się z nim stało, jeśli nagle znajdzie się w złej pozycji lub w złym miejscu, w którym dopadł go napad. Czas trwania takiego napadu może się wahać od 1 do 3 minut, po czym pacjent może mieć trudności z orientacją w terenie przez kilka kolejnych minut, gubiąc się w zdarzeniach, współrzędnych przestrzennych i czasowych.
Objawy padaczka ogniskowa
Mówiąc o obrazie klinicznym padaczki ogniskowej, należy pamiętać, że mamy do czynienia z małym, ograniczonym ogniskiem padaczkowym w mózgu i w zależności od lokalizacji tego ogniska objawy choroby będą się zmieniać. Jednak cechą charakterystyczną każdego rodzaju padaczki jest obecność nawracających napadów padaczkowych, które rozwijają się stopniowo, ale kończą się w krótkim okresie czasu.
Jak już wspomnieliśmy, napady proste występują bez utraty przytomności przez pacjenta, podczas gdy napady złożone charakteryzują się zaburzeniami i dezorientacją świadomości. Najczęściej napady padaczkowe złożone występują na tle prostych, a następnie obserwuje się zaburzenie świadomości. Czasami występują automatyzmy (wielokrotne monotonne powtórzenia słów, ruchów, czynności). Przy wtórnym uogólnieniu napady złożone występują na tle całkowitej utraty przytomności. Najpierw pojawiają się objawy napadu prostego, a gdy pobudzenie rozprzestrzenia się na inne części kory mózgowej, występuje napad toniczno-kloniczny (uogólniony), który jest silniejszy niż ogniskowy. W przypadku zaburzenia lub utraty przytomności pacjent odczuwa pewne zahamowanie reakcji przez kolejną godzinę i ma słabą ocenę sytuacji.
Proste napady padaczkowe mogą towarzyszyć zaburzeniom ruchowym, czuciowym, autonomicznym, somatosensorycznym, towarzyszyć im mogą halucynacje wzrokowe i słuchowe, zmiany węchu i smaku, a nawet zaburzenia psychiczne.
Ale to wszystko są ogólne zwroty. Jakie objawy mogą objawiać poszczególne formy i typy padaczki ogniskowej?
Idiopatyczna padaczka ogniskowa charakteryzuje się rzadkimi napadami padaczkowymi z jednostronnymi objawami ruchowymi i/lub sensorycznymi. Napady padaczkowe najczęściej zaczynają się od zaburzeń mowy, drętwienia języka i tkanek jamy ustnej, skurczów gardła itp. Pacjenci często doświadczają osłabienia napięcia mięśniowego, szarpanych ruchów ciała i kończyn, upośledzonej koordynacji ruchu i orientacji w przestrzeni oraz zaburzeń w układzie wzrokowym.
Padaczka ogniskowa u dzieci jest w większości przypadków wrodzona i ma objawy postaci idiopatycznej. U niemowląt choroba może objawiać się drżeniem powiek, szklanym, zamrożonym wzrokiem, zamrożeniem, odrzuceniem głowy do tyłu, wygięciem ciała, skurczami. Mimowolne oddawanie stolca i moczu nie jest powodem do rozpoznania choroby, jeśli obserwuje się je u dzieci poniżej 2 roku życia.
Pierwszymi oznakami zbliżającego się ataku u dziecka mogą być następujące objawy: sen dziecka jest zakłócony, pojawia się wzmożona drażliwość, zaczyna być kapryśne bez powodu. We wczesnym dzieciństwie atakom często towarzyszą utrata przytomności, kaprysy, wzmożona płaczliwość dziecka.
Starsze dzieci mogą doświadczyć nagłego zamrożenia bez reakcji na otoczenie i bodźce, spojrzenie zamrożone w jednym punkcie. W przypadku padaczki ogniskowej często występują zaburzenia wzrokowe, smakowe i słuchowe. Po ataku dziecko nadal wykonuje swoje czynności, jakby nic się nie stało.
Napady padaczkowe u dzieci niekoniecznie muszą być połączone z drgawkami. Napady bez drgawek (znane również jako nieobecności), trwające krócej niż 30 sekund, często obserwuje się u dziewczynek w wieku od 5 do 8 lat.
W okresie dojrzewania napady padaczkowe często przebiegają z gryzieniem języka i pianą w ustach. Po napadach dziecko może czuć się senne.
Postać objawowa tej choroby charakteryzuje się obrazem klinicznym odpowiadającym lokalizacji dotkniętego chorobą obszaru w mózgu, gdyż różne części mózgu odpowiadają za różne aspekty naszego życia.
Jeśli strefa wzmożonej pobudliwości neuronalnej znajduje się w okolicy skroni ( padaczka skroniowa ), napad padaczkowy trwa krótko (od pół minuty do minuty). Napadowi towarzyszy jasna aura: chory może skarżyć się na nieokreślony ból w jamie brzusznej, półrzeczywiste złudzenia (pareidolia) i halucynacje, upośledzenie węchu, percepcji przestrzenno-czasowej, świadomości swojego położenia.
Ataki mogą występować z utratą przytomności lub jej zachowaniem, ale świadomość tego, co się dzieje, pozostaje niewyraźna. Objawy choroby zależą od lokalizacji ogniska padaczkowego. Jeśli znajduje się ono w strefie środkowej, obserwuje się częściową utratę przytomności, tzn. osoba może na chwilę zamrozić się.
Po gwałtownym zatrzymaniu aktywności ruchowej i mowy u dorosłych dominują automatyzmy ruchowe. Innymi słowy, osoba może wielokrotnie i nieświadomie powtarzać pewne proste czynności lub gesty. U dzieci przeważają automatyzmy oralne (wypychanie warg, imitacja ssania, zaciskanie szczęk itp.).
Mogą wystąpić przejściowe zaburzenia psychiczne: uczucie nierealności tego, co się dzieje, osłabienie pamięci, zaburzenia percepcji samego siebie itp.
Boczne umiejscowienie zmiany w okolicy skroniowej człowieka dręczą koszmarne halucynacje (wzrokowe i słuchowe), wzmożony niepokój, zawroty głowy, które nie mają charakteru ogólnoustrojowego, przejściowa utrata przytomności i utrata równowagi bez pojawienia się drgawek (omdlenia skroniowe).
Jeżeli uszkodzenie zlokalizowane jest w dominującej półkuli mózgu, zaburzenia mowy (afazja ) mogą utrzymywać się przez pewien czas po ataku.
Jeśli choroba postępuje, na pewnym etapie mogą wystąpić wtórne uogólnione napady padaczkowe, które występują u 50% chorych z ogniskową padaczką skroniową. W tym przypadku oprócz utraty przytomności obserwuje się napady toniczno-kloniczne, z którymi zwykle kojarzymy pojęcie padaczki: drętwienie kończyn w stanie wyprostowanym, odrzucenie głowy do tyłu, głośny, gwałtowny krzyk (czasem przypominający warczenie) z aktywnym wydechem, następnie drganie kończyn i ciała, samoistne wydalanie moczu i kału, chory może ugryźć się w język. Pod koniec napadu obserwuje się zaburzenia mowy i neurologiczne.
W późniejszych stadiach choroby cechy osobowości pacjenta mogą ulec zmianie, a on sam może stać się bardziej konfliktowy i drażliwy. Z czasem myślenie i pamięć ulegają upośledzeniu, pojawia się powolność i tendencja do generalizowania.
Padaczka ogniskowa płata skroniowego jest jedną z najczęstszych postaci objawowej tej choroby, rozpoznawaną u co czwartego pacjenta.
W przypadku ogniskowej padaczki czołowej, która słusznie jest uważana za najpopularniejszy typ patologii, pojawienie się aury nie jest typowe. Atak występuje zazwyczaj na tle zachowanej świadomości lub we śnie, trwa krótko, ale ma tendencję do bycia seryjnym (powtarzające się ataki).
Jeżeli napad padaczkowy rozpoczyna się w ciągu dnia, można zaobserwować niekontrolowane ruchy oczu i głowy, pojawienie się złożonych automatyzmów ruchowych (osoba zaczyna poruszać rękami i nogami, naśladując chodzenie, bieganie, jazdę na rowerze itp.) oraz zaburzenia psychoemocjonalne (agresja, pobudzenie nerwowe, rzucanie, krzyczenie itp.).
Jeśli ognisko padaczkowe znajduje się w zakręcie przedśrodkowym, mogą wystąpić nagłe zaburzenia ruchowe o charakterze toniczno-klonicznym, zlokalizowane po jednej stronie ciała, zwykle występujące na tle zachowanej świadomości, chociaż czasami napad ma charakter uogólniony. Najpierw osoba na chwilę zastyga, a następnie niemal natychmiast zauważa się drżenie mięśni. Zawsze zaczynają się one w tym samym miejscu i rozprzestrzeniają się na połowę ciała, w której rozpoczął się napad.
Rozprzestrzenianiu się drgawek można zapobiec, zaciskając kończynę, w której się zaczęły. Jednak początkowy punkt ciężkości ataku może być zlokalizowany nie tylko na kończynach, ale także na twarzy lub ciele.
Jeśli u człowieka podczas snu wystąpią drgawki, mogą wystąpić takie krótkotrwałe zaburzenia, jak lunatykowanie, parasomnie (ruchy kończyn i mimowolne skurcze mięśni u śpiącej osoby) i moczenie nocne. Jest to dość łagodna postać choroby, w której wzmożona pobudliwość neuronów występuje na ograniczonym obszarze i nie rozprzestrzenia się na inne obszary.
Ogniskowa padaczka potyliczna objawia się głównie zaburzeniami widzenia. Mogą to być mimowolne ruchy gałek ocznych, a także zaburzenia widzenia: jego pogorszenie, przejściowa ślepota, pojawienie się halucynacji wzrokowych i iluzji o różnym charakterze i złożoności, zwężenie pola widzenia, powstawanie zboczy (pustych obszarów w polu widzenia), pojawienie się migających świateł, błysków, wzorów przed oczami.
Jeśli chodzi o zaburzenia motoryki wzrokowej, można zaobserwować drżenie powiek, szybkie ruchy oscylacyjne oczu w górę i w dół lub na boki (nystagmus), gwałtowne zwężenie źrenic (miosis), przewracanie gałki ocznej itp.
Najczęściej taki atak obserwuje się na tle migrenowego bólu głowy, bladej skóry. U dzieci i niektórych dorosłych mogą im towarzyszyć ataki bólu brzucha i wymioty. Czas trwania ataku może być dość długi (10-13 minut).
Ogniskowa padaczka ciemieniowa jest najrzadszym typem objawowej postaci choroby, zwykle powodowanej przez procesy nowotworowe i dysplastyczne w mózgu. Pacjenci skarżą się na upośledzenie czucia z charakterystycznymi objawami: mrowienie, pieczenie, ostry krótkotrwały ból w okolicy drętwienia. Osoba może odczuwać, że zdrętwiała kończyna jest całkowicie nieobecna lub znajduje się w niewygodnej pozycji, mogą wystąpić zawroty głowy i dezorientacja.
Najczęściej utrata czucia występuje w twarzy i dłoniach. Jeśli ognisko padaczkowe znajduje się w zakręcie paracentralnym, drętwienie można również odczuwać w pachwinie, udach i pośladkach. Jeśli dotknięty jest zakręt postcentralny, objawy pojawiają się na ograniczonym obszarze i stopniowo rozprzestrzeniają się na inne obszary.
Jeżeli uszkodzona jest tylna strefa ciemieniowa, to bardzo prawdopodobne jest pojawienie się halucynacji wzrokowych i iluzorycznych obrazów, a także zaburzenie wzrokowej oceny wielkości obiektów, odległości do nich itp.
Gdy uszkodzona jest strefa ciemieniowa dominującej półkuli mózgu, występują zaburzenia mowy i arytmetyki umysłowej. Zaburzenia orientacji przestrzennej obserwuje się, gdy uszkodzenie jest zlokalizowane w niedominującej półkuli.
Ataki występują głównie w ciągu dnia i trwają nie dłużej niż 2 minuty. Jednak ich częstość występowania może być wyższa niż w innych lokalizacjach ogniska patologicznego.
Kryptogenna padaczka ogniskowa o niejasnej genezie może wystąpić na tle alkoholizmu i narkomanii, a także być konsekwencją zatrucia głowy, patologii wirusowych, chorób wątroby i nerek. Zazwyczaj w przypadku padaczki napady występują spontanicznie, ale w przypadku tej formy patologii mogą być one prowokowane przez jasne światło, głośne dźwięki, nagłe zmiany temperatury, nagłe przebudzenie, zdarzenie, które wywołało przypływ emocji itp.
Uważa się, że chorobie towarzyszy zaburzenie metaboliczne. Zawartość tłuszczu w organizmie utrzymuje się na tym samym poziomie, ale poziom wody stale wzrasta i zaczyna gromadzić się w tkankach, w tym w tkance mózgowej, co prowokuje wystąpienie ataku.
Dość często zdarzają się ataki o różnym czasie trwania z utratą przytomności i zaburzeniami neurologicznymi. Ich regularne powtarzanie może prowadzić do zaburzeń psychicznych.
Za zwiastuny silnego i długotrwałego ataku uważa się: pojawienie się bezsenności, tachykardii, bólów głowy, jaskrawych halucynacji wzrokowych z migającymi światłami.
Padaczka ogniskowa z wtórnym uogólnieniem napadów charakteryzuje się następującymi objawami:
- Najpierw w ciągu kilku sekund pojawia się aura, której objawy są niepowtarzalne, tzn. u różnych osób mogą występować różne objawy wskazujące na początek napadu,
- Następnie osoba traci przytomność i równowagę, napięcie mięśniowe spada i upada na podłogę, wydając specyficzny krzyk spowodowany utrudnionym przepływem powietrza przez nagle zwężoną głośnię z nagłym skurczem mięśni klatki piersiowej. Czasami napięcie mięśniowe nie zmienia się i upadek nie następuje.
- Teraz nadchodzi faza drgawek tonicznych, kiedy ciało człowieka zastyga na 15-20 sekund w nienaturalnej pozycji z wyciągniętymi kończynami i głową odrzuconą do tyłu lub zwróconą na bok (odwraca się w stronę przeciwną do zmiany chorobowej). Na chwilę ustaje oddech, żyły na szyi puchną, twarz staje się blada, która stopniowo może przybierać niebieskawy odcień, a szczęki są mocno zaciśnięte.
- Po fazie tonicznej rozpoczyna się faza kloniczna, trwająca około 2-3 minut. Podczas tej fazy obserwuje się drżenie mięśni i kończyn, rytmiczne zginanie i prostowanie ramion i nóg, oscylacyjne ruchy głowy, ruchy szczęk i warg. Te same paroksyzmy są charakterystyczne dla ataku prostego lub złożonego.
Stopniowo siła i częstotliwość drgawek maleją, a mięśnie całkowicie się rozluźniają. W okresie popadaczkowym może wystąpić brak reakcji na bodźce, rozszerzenie źrenic, brak reakcji oczu na światło, reakcje ścięgniste i ochronne.
Teraz kilka informacji dla miłośników alkoholu. Przypadki rozwoju ogniskowej padaczki na tle nadużywania alkoholu nie są rzadkością. Zazwyczaj napady są spowodowane urazami głowy, które często zdarzają się w stanie upojenia alkoholowego, zespołu abstynencyjnego i nagłego odstawienia alkoholu.
Objawy padaczki alkoholowej obejmują: omdlenia i utratę przytomności, skurcze, pieczenie, uczucie ściskania lub skręcania mięśni kończyn, halucynacje, wymioty. W niektórych przypadkach pieczenie mięśni, halucynacje i stany majaczeniowe występują nawet następnego dnia. Po atakach mogą wystąpić zaburzenia snu, pojawia się drażliwość i agresja.
Dalsze narażenie mózgu na toksyny alkoholowe prowadzi do zwiększonej częstotliwości napadów padaczkowych i degradacji osobowości.
Formularze
Padaczka ogniskowa to uogólniona nazwa chorób z wyraźnie zdefiniowaną strefą nadmiernego pobudzenia neuronów, charakteryzująca się nawracającymi napadami padaczkowymi. Ponieważ jest to choroba sfery neurologicznej, specjaliści w tej dziedzinie wyróżniają 3 formy padaczki ogniskowej: idiopatyczną, objawową i kryptogenną.
Idiopatyczna padaczka ogniskowa, o której już wspominaliśmy, jest rodzajem choroby, której przyczyny nie zostały do końca zbadane. Naukowcy zakładają jednak, że wszystko sprowadza się do zaburzeń dojrzewania mózgu w okresie prenatalnym, które mają charakter genetyczny. Jednocześnie urządzenia do diagnostyki instrumentalnej mózgu (aparaty MRI i EEG) nie wykazują żadnych zmian.
Idiopatyczna forma choroby jest również nazywana łagodną ogniskową padaczką. To jest forma, do której odnosi się lekarz, gdy stawia diagnozę:
- łagodna padaczka dziecięca (rolandyczna) lub padaczka z napadami centralno-skroniowymi,
- łagodna padaczka potyliczna z wczesnymi objawami (zespół Panayotopoulosa, występujący przed ukończeniem 5 roku życia),
- łagodna padaczka potyliczna, która ujawnia się w późniejszym wieku (padaczkę Gastauta rozpoznaje się u dzieci powyżej 7 roku życia),
- pierwotna padaczka czytania (najrzadszy typ patologii z lokalizacją ogniska padaczkowego w strefie ciemieniowo-skroniowej półkuli mózgowej, która w dużej mierze odpowiada za mowę, występuje częściej u mężczyzn posługujących się pismem alfabetycznym),
- padaczka czołowa autosomalna dominująca z napadami nocnymi,
- rodzinna padaczka skroniowa
- nierodzinne i rodzinne łagodne napady padaczkowe u niemowląt,
- rodzinna padaczka skroniowa itp.
Natomiast objawowa padaczka ogniskowa ma specyficzne przyczyny, składające się z różnego rodzaju organicznych uszkodzeń mózgu i ujawniające się podczas badań instrumentalnych w postaci połączonych ze sobą stref:
- strefa uszkodzenia anatomicznego (bezpośrednie ognisko uszkodzenia mózgu powstałe na skutek urazu głowy, zaburzeń krążenia, procesów zapalnych itp.),
- strefa powstawania impulsów patologicznych (obszar lokalizacji neuronów o dużej pobudliwości),
- strefa objawowa (obszar rozmieszczenia pobudzeń, który decyduje o obrazie klinicznym napadu padaczkowego),
- strefa drażniąca (część mózgu, w której EEG wykrywa zwiększoną aktywność elektryczną poza napadami),
- strefa deficytu funkcjonalnego (zachowanie neuronów w tym obszarze wywołuje zaburzenia neurologiczne i neuropsychiatryczne).
Objawowa postać choroby obejmuje:
- Padaczka częściowa stała (synonimy: padaczka korowa, ciągła, padaczka Kowżewnikowa), charakteryzująca się ciągłym drganiem mięśni górnej części ciała (głównie twarzy i ramion).
- Zespoły padaczkowe prowokowane przez określone czynniki, np. napady padaczki częściowej (ogniskowej), występujące po nagłym przebudzeniu lub pod wpływem silnych czynników psychoemocjonalnych.
- Ogniskowa padaczka skroniowa, w której dotknięta jest strefa skroniowa mózgu, odpowiedzialna za myślenie, logikę, słuch, zachowanie. W zależności od lokalizacji ogniska epipatologicznego i występujących objawów, choroba może występować w następujących postaciach:
- migdał,
- hipokamp,
- boczna (skroniowa tylna),
- wyspiarski.
Jeżeli dotknięte są oba płaty skroniowe, możemy mówić o obustronnej (dwuskroniowej) padaczce skroniowej.
- Ogniskowa padaczka czołowa, która charakteryzuje się uszkodzeniem płatów czołowych mózgu z upośledzeniem mowy i poważnymi zaburzeniami zachowania (padaczka Jacksona, padaczka senna).
- Ogniskowa padaczka ciemieniowa, charakteryzująca się zmniejszoną wrażliwością jednej połowy ciała.
- Ogniskowa padaczka potyliczna, która występuje w różnym wieku i charakteryzuje się upośledzeniem wzroku. Mogą również występować problemy z koordynacją ruchów i zwiększone zmęczenie. Czasami proces rozprzestrzenia się na płaty czołowe, co utrudnia diagnozę.
Szczególnym rodzajem choroby jest padaczka wieloogniskowa, gdy w przeciwległych półkulach mózgu kolejno tworzą się ogniska padaczkowe o kształcie lustrzanym. Pierwsze ognisko pojawia się zwykle w okresie niemowlęcym i wpływa na pobudliwość elektryczną neuronów w symetrycznym obszarze drugiej półkuli mózgu. Pojawienie się drugiego ogniska prowadzi do zaburzeń w rozwoju psychomotorycznym, pracy i budowie narządów wewnętrznych i układów.
Czasami, przy oczywistych objawach padaczki u dorosłych, lekarze nie są w stanie ustalić przyczyny choroby. Diagnostyka nie ujawnia organicznych uszkodzeń mózgu, ale objawy wskazują na coś innego. W tym przypadku diagnozą jest „kryptogenna padaczka ogniskowa”, czyli padaczka występująca w formie utajonej.
Kryptogenna i objawowa padaczka ogniskowa może wystąpić z wtórnym uogólnieniem, gdy w procesie biorą udział obie półkule mózgowe. W tym przypadku, obok napadów ogniskowych (częściowych), występują uogólnione napady złożone, które charakteryzują się całkowitą utratą przytomności i obecnością objawów wegetatywnych. W tym przypadku obecność napadów nie jest konieczna.
Niektóre zespoły mogą występować z dwoma typami napadów (ogniskowymi i uogólnionymi):
- drgawki noworodkowe u niemowląt,
- ciężka padaczka miokloniczna rozwijająca się we wczesnym dzieciństwie,
- padaczka senna, która występuje w fazie snu wolnofalowego i charakteryzuje się przedłużonymi zespołami szczytów i fal,
- Zespół Landaua-Kleffnera lub wtórna afazja padaczkowa, która rozwija się w wieku 3-7 lat i charakteryzuje się objawami afazji (zaburzenia mowy receptywnej) oraz zaburzeniami ekspresyjności mowy (niedorozwój mowy), EEG ujawnia napady padaczkowe, a chory doświadcza także napadów padaczkowych prostych i złożonych (u 7 na 10 pacjentów).
Komplikacje i konsekwencje
Mimo że padaczka ogniskowa jest uważana za łagodniejszą postać choroby niż uogólniona, jej objawy nie tylko wyglądają bardzo nieestetycznie, ale również stanowią pewne zagrożenie dla pacjenta. Oczywiście napady nie występują tak często i są mniej nasilone niż w przypadku napadów uogólnionych, ale nawet te rzadkie napady stwarzają duże ryzyko urazu z nagłym spadkiem napięcia mięśniowego i upadkiem na podłogę, zwłaszcza jeśli w pobliżu nie ma osoby, która mogłaby wesprzeć w takiej sytuacji.
Innym poważnym niebezpieczeństwem jest wysokie prawdopodobieństwo uduszenia z powodu przedostania się wymiocin do dróg oddechowych lub zablokowania przepływu powietrza przez język pacjenta wpadający do środka. Może się to zdarzyć, jeśli w pobliżu nie ma osoby, która mogłaby obrócić ciało pacjenta na bok podczas ataku. Uduszenie z kolei może doprowadzić do śmierci pacjenta, niezależnie od przyczyny i rodzaju padaczki.
Wymioty do dróg oddechowych podczas ataku mogą wywołać rozwój ostrego procesu zapalnego w tkance płucnej ( zapalenie płuc zachłystowe ). Jeśli zdarza się to regularnie, choroba może mieć skomplikowany przebieg, którego śmiertelność wynosi około 20-22 procent.
W padaczce ogniskowej czołowej napady mogą występować seryjnie przez pół godziny z krótkim odstępem między atakami. Stan ten nazywa się stanem padaczkowym. Występowanie napadów seryjnych może być również powikłaniem innych typów padaczki.
Ludzkie ciało po prostu nie ma czasu na regenerację w przerwach. Jeśli występuje opóźnienie w oddychaniu, może to prowadzić do niedotlenienia mózgu i związanych z tym powikłań (przy całkowitym czasie trwania ataków powyżej pół godziny, oligofrenia, upośledzenie umysłowe u dzieci, śmierć pacjenta z prawdopodobieństwem 5-50%, mogą rozwinąć się zaburzenia zachowania). Szczególnie niebezpieczny jest stan padaczkowy drgawkowy.
Jeśli choroba nie jest leczona, u wielu pacjentów rozwija się niestabilność psychiczna. Są oni podatni na wybuchy drażliwości, agresji i zaczynają konfliktować się w grupie. Wpływa to na relacje człowieka z innymi ludźmi, stwarza przeszkody w pracy i życiu codziennym. W niektórych przypadkach zaawansowana choroba prowadzi nie tylko do niestabilności emocjonalnej, ale także do poważnych zaburzeń psychicznych.
Padaczka ogniskowa jest szczególnie niebezpieczna u dzieci, ponieważ regularne ataki mogą prowadzić do opóźnień w rozwoju umysłowym, zaburzeń mowy i zachowania, co powoduje trudności w uczeniu się i komunikacji z rówieśnikami, nauczycielami, rodzicami, a także pogorszenie wyników w nauce w szkole.
Diagnostyka padaczka ogniskowa
Lekarze diagnozują padaczkę ogniskową na podstawie okresowo nawracających napadów padaczkowych. Pojedyncze napady nie są uważane za powód do podejrzenia poważnej choroby. Jednak nawet takie napady są wystarczającą podstawą do skontaktowania się z lekarzem, którego zadaniem jest rozpoznanie choroby na wczesnym etapie jej rozwoju i zapobieżenie postępowi objawów.
Nawet pojedynczy ogniskowy napad może być objawem poważnej choroby mózgu, takiej jak procesy nowotworowe w mózgu, malformacja naczyniowa, dysplazja strefy korowej itp. Im wcześniej choroba zostanie wykryta, tym większe są szanse na jej pokonanie.
Problem ten należy zgłosić neurologowi, który przeprowadzi badanie fizykalne pacjenta, uważnie wysłucha skarg pacjenta, zwracając uwagę na charakter objawów, częstotliwość ich nawrotów, czas trwania ataku lub ataków, objawy poprzedzające atak. Kolejność rozwoju ataku padaczkowego jest bardzo ważna.
Ważne jest, aby zrozumieć, że sam pacjent często niewiele pamięta na temat objawów ataku (zwłaszcza uogólnionego), dlatego może być konieczna pomoc krewnych lub naocznych świadków ataku, którzy mogą dostarczyć szczegółowych informacji.
Konieczne jest zbadanie historii medycznej pacjenta i historii rodzinnej, aby zidentyfikować epizody padaczki w rodzinie pacjenta. Lekarz na pewno zapyta pacjenta (lub jego krewnych, jeśli jest to małe dziecko), w jakim wieku pojawiły się napady lub objawy odpowiadające nieobecnościom, a także wydarzenia poprzedzające atak (pomoże to zrozumieć, co wywołało pobudzenie neuronów mózgowych).
Badania laboratoryjne w przypadku padaczki ogniskowej nie są ważnym kryterium diagnostycznym. Ogólne badania moczu i krwi, które lekarz może zalecić w tym przypadku, są raczej potrzebne do identyfikacji współistniejących patologii i określenia funkcjonalności różnych narządów, co jest ważne przy przepisywaniu leczenia farmakologicznego i fizjoterapii.
Ale bez diagnostyki instrumentalnej, dokładna diagnoza jest niemożliwa, ponieważ na podstawie powyższych, lekarz może jedynie zgadywać, w którym obszarze mózgu znajduje się ognisko padaczkowe. Najbardziej pouczające z punktu widzenia diagnozowania padaczki są:
- EEG (elektroencefalogram). To proste badanie pozwala nam czasami wykryć zwiększoną aktywność elektryczną w epi-ogniskach nawet pomiędzy atakami, gdy osoba udaje się do lekarza (w transkrypcji jest to pokazane jako ostre szczyty lub fale o większej amplitudzie niż reszta)
Jeżeli w okresie międzynapadowym EEG nie wykazuje niczego podejrzanego, wykonuje się badania prowokacyjne i inne:
- EEG z hiperwentylacją (pacjent musi oddychać szybko i głęboko przez 3 minuty, po czym obserwuje się wzrost aktywności elektrycznej neuronów,
- EEG z fotostymulacją (za pomocą błysków światła),
- Deprywacja snu (stymulacja aktywności neuronalnej poprzez pozbawienie snu na 1-2 dni),
- EEG w momencie ataku,
- Kortykografia podtwardówkowa (metoda pozwalająca na dokładne określenie lokalizacji ogniska padaczkowego)
- MRI mózgu. Badanie pozwala na identyfikację przyczyn padaczki objawowej. Grubość warstw w tym przypadku jest minimalna (1-2 mm). Jeśli nie zostaną wykryte zmiany strukturalne i organiczne, lekarz na podstawie historii choroby i dolegliwości pacjenta stawia diagnozę padaczki kryptogennej lub idiopatycznej.
- Tomografia emisyjna pozytonów (PET mózgu). Jest stosowana rzadziej, ale pomaga zidentyfikować zaburzenia metaboliczne w tkankach epi-ogniska.
- Prześwietlenie czaszki. Wykonuje się je w przypadku urazów lub niemożności wykonania innych badań.
Dodatkowo może zostać zlecone badanie biochemiczne krwi, badanie krwi na obecność cukru i infekcji, biopsja tkanki i późniejsze badanie histoskopowe (jeśli istnieje podejrzenie procesu onkologicznego).
Diagnostyka różnicowa
Diagnostyka różnicowa pomaga określić postać choroby (ogniskowa lub uogólniona), postawić trafne rozpoznanie z uwzględnieniem lokalizacji zmian chorobowych, odróżnić izolowane napady padaczkowe, wywołane stanami emocjonalnymi, od samej padaczki, jako choroby przewlekłej z nawracającymi napadami.
Z kim się skontaktować?
Leczenie padaczka ogniskowa
Leczenie pacjenta może przepisać neurolog lub epileptolog, jeśli taki specjalista jest dostępny w placówce medycznej. Podstawą terapii padaczki ogniskowej jest przyjmowanie leków, natomiast fizjoterapia w tej patologii nie jest w ogóle przepisywana, aby nie prowokować ataku, lub jest przeprowadzana ze szczególną ostrożnością (zwykle są to specjalne ćwiczenia terapii ruchowej, które pomagają zrównoważyć procesy pobudzenia i hamowania w mózgu). Należy natychmiast dostosować się do faktu, że przyjmowanie leków nie będzie miało charakteru tymczasowego, ale będzie stałe przez całe życie pacjenta.
Za główne leki przeciwpadaczkowe uważa się leki przeciwdrgawkowe: „Karmazepina”, „Klobazam”, „Lakozamid”, „ Lamotrygina ”, „Fenobarbital”, preparaty kwasu walproinowego itp. Leki dobiera się indywidualnie i w przypadku braku dobrego efektu zastępuje innymi. Celem takiego leczenia jest znaczne zmniejszenie liczby ataków i złagodzenie objawów.
Jeśli padaczka ogniskowa jest spowodowana innymi chorobami, to oprócz zatrzymania napadów padaczkowych konieczne jest leczenie choroby podstawowej, w przeciwnym razie efekt będzie niewystarczający.
Wśród objawowych typów padaczki, formy potyliczna i ciemieniowa dobrze reagują na leczenie farmakologiczne. Jednak przy czasowej lokalizacji ogniska padaczkowego, po kilku latach może rozwinąć się oporność na działanie leków przeciwpadaczkowych. W takim przypadku zaleca się leczenie chirurgiczne.
Wskazaniami do leczenia operacyjnego mogą być pogorszenie stanu pacjenta, zwiększenie liczby i czasu trwania ataków, spadek zdolności intelektualnych itp. Neurochirurdzy przeprowadzają operacje mózgu poprzez usunięcie samego ogniska padaczkowego lub nowotworów (guzów, torbieli itp.), które wywołują patologiczną pobudliwość neuronów (resekcja ogniskowa lub rozszerzona z usunięciem sąsiednich tkanek, gdzie rozprzestrzenia się epiaktywność). Takie operacje są możliwe tylko wtedy, gdy lokalizacja ogniska padaczkowego zostanie jednoznacznie określona w wyniku badań diagnostycznych (kortykografia).
Środowisko odgrywa ważną rolę w skutecznym leczeniu padaczki. Pacjent nigdy nie powinien czuć się gorszy ani potępiony lub litowany przez innych. Ataki zdarzają się okresowo i rzadko wpływają na zdolność osoby do komunikowania się i uczenia. Dziecko i dorosły powinni prowadzić pełne życie. Nie są oni wykluczeni z aktywności fizycznej (mogą istnieć jedynie pewne ograniczenia, które zapobiegają atakom).
Jedyne, co zaleca się, to ochrona pacjenta przed silnymi wstrząsami emocjonalnymi i dużym wysiłkiem fizycznym.
Leki na padaczkę ogniskową
Ponieważ leczenie napadów padaczkowych ogniskowych jest niemożliwe bez stosowania leków przeciwdrgawkowych, omówimy je teraz.
„Karmazepina” to popularny lek przeciwdrgawkowy stosowany w leczeniu padaczki, idiopatycznej neuralgii, ostrych stanów maniakalnych, zaburzeń afektywnych, odstawienia alkoholu, neuropatii cukrzycowej itp. Nazwa leku pochodzi od jego substancji czynnej, która jest pochodną dibenzazepiny i ma działanie normotoniczne, przeciwmaniakalne i antydiuretyczne. W leczeniu padaczki cenione jest działanie przeciwdrgawkowe leku, który jest dostępny w postaci tabletek i syropu. Może być stosowany w leczeniu dzieci.
W przypadku monoterapii lekiem dla dzieci poniżej 4 roku życia, dawkę oblicza się na podstawie wzoru 20-60 mg na kilogram masy ciała na dobę, w zależności od nasilenia objawów. Co dwa dni dawkę należy zwiększać o 20-60 mg. Początkowa dawka dobowa dla dzieci powyżej 4 roku życia będzie wynosić 100 mg. Następnie należy ją zwiększać o 100 ml co tydzień.
Dzieciom w wieku 4-5 lat przepisuje się 200-400 mg na dobę (jeśli potrzebne są tabletki), dzieciom w wieku 5-10 lat przepisuje się 400-600 mg na dobę. Nastolatkom przepisuje się od 600 mg do 1 g leku. Dzienną dawkę należy podzielić na 2-3 dawki.
Dorosłym przepisuje się lek w dawce 100-200 mg raz lub dwa razy dziennie. Dawkę stopniowo zwiększa się do 1,2 g na dobę (maksymalnie 2 g). Optymalną dawkę ustala lekarz prowadzący.
Lek nie jest przepisywany w przypadku nadwrażliwości na jego składniki, zaburzeń hematopoezy kostnej, ostrej porfirii ujawnionej w badaniu anamnezy. Niebezpieczne jest przepisywanie leku w przypadku bloku przedsionkowo-komorowego serca i równoległego stosowania inhibitorów MAO.
Należy zachować ostrożność przepisując lek pacjentom z niewydolnością serca, hiponatremią, dysfunkcją wątroby i nerek, procesami dysplastycznymi w gruczole krokowym, zwiększonym ciśnieniem śródgałkowym. Dotyczy to również osób starszych i cierpiących na alkoholizm.
Przyjmowanie leku może powodować zawroty głowy, senność, ataksję, stany asteniczne, bóle głowy, zaburzenia akomodacji, reakcje alergiczne. Rzadziej występują halucynacje, lęk i utrata apetytu.
„Fenobarbital” to lek o działaniu nasennym, stosowany także w terapii przeciwdrgawkowej padaczki w celu zatrzymania napadów uogólnionych i ogniskowych u pacjentów w różnym wieku.
Dawkowanie leku ustala się indywidualnie na podstawie monitorowania badań krwi. Zalecana jest minimalna skuteczna dawka.
Dzieciom przepisuje się lek w dawce 3-4 mg substancji czynnej na kilogram masy ciała, biorąc pod uwagę zwiększoną przemianę materii u dzieci i młodzieży. U dorosłych dawkowanie dostosowuje się - 1-3 mg na kg masy ciała, ale nie więcej niż 500 mg na dobę. Lek przyjmuje się 1 do 3 razy dziennie.
Dawka może być niższa w przypadku leczenia osób starszych lub pacjentów z zaburzeniami czynności nerek.
Lek nie jest przepisywany w przypadku nadwrażliwości na składniki leku, porfirii, depresji oddechowej, ciężkich patologii wątroby i nerek, ostrego zatrucia, w tym zatrucia alkoholowego, w czasie ciąży i karmienia piersią. Przepisany pacjentom powyżej 6 roku życia.
Przyjmowaniu leku mogą towarzyszyć zawroty głowy, zaburzenia koordynacji ruchowej, bóle głowy, drżenie rąk, nudności, problemy z jelitami i wzrokiem, obniżone ciśnienie krwi, reakcje alergiczne i inne.
„Convulex” to lek na bazie kwasu walproinowego, który jest klasyfikowany jako lek przeciwpadaczkowy, ponieważ ma działanie przeciwdrgawkowe w różnych typach i formach padaczki, a także w drgawkach gorączkowych u dzieci niezwiązanych z chorobą. Jest dostępny w postaci syropu, tabletek, kropli do podawania doustnego i roztworu do wstrzykiwań.
Dawkę leku ustala się w zależności od wieku i masy ciała pacjenta (od 150 do 2500 mg na dobę), przy czym u pacjentów w podeszłym wieku i z patologiami nerek dawkowanie może być modyfikowane.
Leku nie należy przepisywać w przypadku nadwrażliwości na jego składniki, zapalenia wątroby, zaburzeń czynności wątroby i trzustki, porfirii, skazy krwotocznej, wyraźnej trombocytopenii, zaburzeń metabolizmu mocznika, w okresie karmienia piersią. Nie stosować jednocześnie z meflochiną, lamotryginą i preparatami dziurawca.
Należy zachować ostrożność podczas leczenia kilkoma lekami, w czasie ciąży, z organicznym uszkodzeniem mózgu, w wieku do 3 lat. Zaleca się powstrzymanie się od zajścia w ciążę, ponieważ istnieje ryzyko urodzenia dzieci z patologiami OUN.
Podobnie jak poprzednie leki, „Convulex” jest dobrze tolerowany przez pacjentów. Ale możliwe są również następujące działania niepożądane: nudności, bóle brzucha, zaburzenia apetytu i stolca, zawroty głowy, drżenie rąk, ataksja, zaburzenia widzenia, zmiany składu krwi, zmiany masy ciała, reakcje alergiczne. Zazwyczaj takie objawy obserwuje się, jeśli poziom substancji czynnej w osoczu krwi przekracza 100 mg na litr lub terapia jest prowadzona jednocześnie z kilkoma lekami.
„Klobazam” to środek uspokajający o działaniu uspokajającym i przeciwdrgawkowym, przepisywany jako część złożonej terapii padaczki. Jest stosowany w leczeniu pacjentów powyżej 3 roku życia.
Dorosłym przepisuje się lek w postaci tabletek w dawce dziennej od 20 do 60 mg. Lek można przyjmować raz (na noc) lub dwa razy dziennie. Pacjenci w podeszłym wieku wymagają dostosowania dawki (nie więcej niż 20 mg na dobę). Dawka pediatryczna jest 2 razy mniejsza niż dawka dla dorosłych i jest ustalana przez lekarza w zależności od stanu pacjenta i przyjmowanych leków.
Lek nie jest przepisywany w przypadku nadwrażliwości na lek, zaburzeń oddechowych (depresja ośrodka oddechowego), poważnych patologii wątroby, ostrego zatrucia, w I trymestrze ciąży, uzależnienia od leków (wykrytego na podstawie badania anamnezy). Nie przepisuj dzieciom poniżej 6 miesięcy.
Należy zachować ostrożność w przypadku miastenii, ataksji, astmy oskrzelowej, patologii wątroby i nerek.
Podczas przyjmowania leku pacjenci mogą czuć się zmęczeni, senni, oszołomieni, mieć drżenie palców, mdłości i cierpieć na zaparcia. Czasami występują reakcje alergiczne. Istnieje możliwość wystąpienia skurczu oskrzeli. Ciężkie odwracalne zaburzenia czynności różnych narządów są możliwe przy długotrwałym przyjmowaniu dużych dawek leku.
Oprócz leków przeciwdrgawkowych można przyjmować witaminy, fitoskładniki, przeciwutleniacze - leki, które poprawiają funkcjonowanie mózgu i pomagają zwiększyć skuteczność specjalnego leczenia. Kwasy tłuszczowe omega-3 również zmniejszają liczbę ataków. Ale epileptyk może przyjmować jakiekolwiek leki tylko po konsultacji z lekarzem.
Środki ludowe
Należy dodać, że medycyna ludowa odnosi sukcesy również w leczeniu padaczki ogniskowej, która jest uważana za łagodniejszą postać choroby. Leczenie ludowe nie tylko nie koliduje z terapią lekową, ale wręcz wzmacnia jej działanie i zmniejsza liczbę napadów padaczkowych. W tym przypadku można stosować przepisy z różnych darów natury i ziołolecznictwo łącznie.
Na przykład pestki moreli można stosować w leczeniu padaczki u dzieci. Należy wybrać okazy nie gorzkie, obrać je i podać dziecku w ilości odpowiadającej liczbie pełnych lat życia dziecka. Zaleca się stosowanie pestek rano przed posiłkiem. Kontynuuj kurację przez miesiąc, po czym musisz zrobić przerwę o takiej samej długości, obserwując, czy ataki nie powrócą. W razie potrzeby powtórz kurację.
Jeśli pacjent cierpi na nocne ataki, możesz kupić mirrę w kościele i odkażać nią pokój przed pójściem spać przez co najmniej półtora miesiąca. Pomaga to pacjentowi się uspokoić i zrelaksować.
Można również przyjmować napar z korzenia kozłka lekarskiego trzy razy dziennie, który należy wcześniej rozgnieść. 1 łyżkę materiału roślinnego zalać 200-250 ml chłodnej wody i odstawić na 8 godzin. Dorosłym zaleca się przyjmowanie 1 łyżki naparu, dzieciom - 1 łyżeczki.
Kąpiele ziołowe są zalecane dla epileptyków. Aby je nasycić, można przygotować napar z siana leśnego lub kompozycję z pąków sosny, gałązek osiki i wierzby, korzeni tataraku (rozdrobnione surowce zalać wrzątkiem i odstawić do zaparzenia). Kąpiel należy przyjmować nie dłużej niż 20 minut. Temperatura wody nie powinna przekraczać 40 stopni.
W przypadku każdego rodzaju padaczki przydatne jest dodanie do wypełnienia poduszki suszonych ziół, takich jak mięta, tymianek, chmiel (szyszki), koniczyna słodka, lubczyk i nagietki (kwiaty). Pacjent powinien spać na takiej poduszce każdej nocy.
W przypadku padaczki alkoholowej pomocne jest przyjmowanie proszku arcydzięgla (0,5 g) kupionego w aptece trzy razy dziennie oraz picie kawy z łuskanych ziaren żyta, jęczmienia, owsa, żołędzi z dodatkiem korzeni mniszka lekarskiego i cykorii. Wszystkie składniki zalewa się wrzątkiem i zaparza.
W leczeniu objawowej padaczki ogniskowej, oprócz głównego leczenia, można spróbować zatrzymać ataki stosując następujący przepis: weź 3 łyżki dobrej czarnej herbaty, suszone kwiaty rumianku i suszony piołun, zalej 1 litrem wrzącej wody i odstaw na co najmniej 4 godziny. Przygotowany napar należy pić w ciągu dnia po przecedzeniu. Wymagane są trzy miesięczne kursy z przerwą 1 miesiąca między nimi.
Olejek kamienny, który zawiera ogromną ilość substancji pożytecznych dla organizmu człowieka, pomaga również w leczeniu choroby. Zaleca się rozcieńczyć 3 g olejku kamiennego w 2 litrach wody i przyjmować ten lek przez miesiąc trzy razy dziennie przed posiłkami. Pojedyncza dawka to 1 szklanka. Kurację należy przeprowadzać regularnie raz w roku.
Nalewka alkoholowa z płatków piwonii nadaje się również do leczenia padaczki. Na 0,5 litra dobrej wódki należy przyjąć trzy łyżki surowca roślinnego. Lekarstwo parzy się przez 3-4 tygodnie. Należy przyjmować trzy razy dziennie, po 1 łyżeczce na raz.
Stosując różne ludowe środki zaradcze, nie należy zapominać o leczeniu farmakologicznym. W Internecie można znaleźć doniesienia, że wielu osobom pomogło odmówić leczenia farmakologicznego dzięki zastosowaniu maski tlenowej Domana. Tę opcję leczenia można również rozważyć, ale jeśli nie przyniesie ona pożądanej poprawy, lepiej wrócić do tradycyjnego leczenia, wspieranego ludowymi recepturami.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Homeopatia
Prawdopodobnie zwolennicy medycyny ludowej będą mieli łatwiej niż zwolennicy homeopatii. Faktem jest, że w naszym kraju niewielu homeopatów podejmuje się leczenia pacjentów zdiagnozowanych z padaczką uogólnioną lub ogniskową. A leków, które pomagają w tej patologii, jest niewiele.
Aby poprawić stan i funkcjonowanie mózgu, możesz zażywać lek homeopatyczny Cerebrum compositum. Jednak samo takie leczenie nie pomoże pozbyć się ataków choroby.
Napady padaczkowe występujące w nocy i w czasie menstruacji, a także napady nasilające się pod wpływem ciepła, stanowią część patogenezy leku homeopatycznego Bufa rana, wytwarzanego z jadu ropuchy.
Nux vomica może być stosowany w leczeniu nocnych napadów padaczkowych. Cuprum ma również korzystny wpływ na układ nerwowy, dlatego jest również stosowany w leczeniu padaczki, której towarzyszą napady padaczkowe poprzedzone krzykiem.
Stosując leki homeopatyczne (a powinny być przepisane przez lekarza homeopatycznego) w leczeniu padaczki, należy zrozumieć zasadę ich działania. Przyjmowanie leków początkowo pogarsza stan pacjentów. ALE jest to sytuacja tymczasowa, po której następuje zmniejszenie liczby ataków i zmniejszenie ich intensywności.
Zapobieganie
Jeśli chodzi o zapobieganie chorobom, wszystko zależy od postaci choroby. Wczesne leczenie choroby podstawowej powodującej ataki, właściwe odżywianie oraz zdrowy i aktywny tryb życia pomogą zapobiec objawowej postaci choroby.
Aby zapobiec idiopatycznej postaci choroby u dziecka, przyszła mama powinna zrezygnować z palenia, picia alkoholu i przyjmowania narkotyków w czasie ciąży i przed poczęciem. Nie daje to 100% gwarancji, że u dziecka nie rozwinie się takie odchylenie, ale zmniejszy prawdopodobieństwo takiego wyniku. Zaleca się również zapewnienie dziecku odpowiedniego odżywiania i odpoczynku, ochronę główki przed przegrzaniem i urazami, niezwłoczny kontakt z pediatrą w przypadku pojawienia się jakichkolwiek nietypowych objawów i nie wpadanie w panikę w przypadku wystąpienia drgawek, które nie zawsze świadczą o chorobie.
Prognoza
Rokowanie w przypadku takiej choroby jak padaczka ogniskowa zależy całkowicie od lokalizacji dotkniętego obszaru i etiologii choroby. Idiopatyczne formy choroby łatwo koryguje się za pomocą leków i nie powodują trudności w leczeniu. W tym przypadku nie obserwuje się zaburzeń intelektualnych i behawioralnych. W okresie dojrzewania ataki mogą po prostu zanikać.
Przy odpowiednim leczeniu ataki stopniowo ustępują u połowy pacjentów, a kolejne 35% zauważa, że liczba napadów wyraźnie się zmniejszyła. Poważne zaburzenia psychiczne obserwuje się u zaledwie 10% pacjentów, podczas gdy 70% pacjentów nie ma niepełnosprawności intelektualnej. Leczenie chirurgiczne gwarantuje niemal 100% ulgę od ataków w niedalekiej lub odległej przyszłości.
W padaczce objawowej rokowanie zależy od patologii, która powoduje napady. Padaczka czołowa, która ma łagodniejszy przebieg, jest najłatwiejsza do leczenia. Rokowanie w leczeniu padaczki alkoholowej w dużej mierze zależy od tego, czy dana osoba jest w stanie zrezygnować z picia alkoholu.
Ogólnie rzecz biorąc, leczenie każdej formy padaczki wymaga abstynencji od napojów pobudzających układ nerwowy (alkohol i płyny zawierające kofeinę), picia dużych ilości czystej wody i pokarmów bogatych w białko: orzechów, kurczaka, ryb, produktów witaminowych i potraw o wysokiej zawartości wielonienasyconych kwasów tłuszczowych. Niepożądana jest również praca na nocną zmianę dla epileptyków.
Ustalona diagnoza padaczki ogniskowej lub uogólnionej uprawnia pacjenta do otrzymania niepełnosprawności. Każdy epileptyk z napadami o umiarkowanym nasileniu może ubiegać się o niepełnosprawność grupy 3, która nie ogranicza jego zdolności do pracy. Jeśli osoba doświadcza napadów prostych i złożonych z utratą przytomności (w patologii z wtórnym uogólnieniem) i obniżonymi zdolnościami umysłowymi, może otrzymać nawet grupę 2, ponieważ możliwości zatrudnienia w tym przypadku są ograniczone.
Padaczka ogniskowa jest chorobą łagodniejszą niż uogólniona, niemniej jednak napady padaczkowe mogą nieco obniżyć jakość życia pacjenta. Konieczność przyjmowania leków, napady, które stwarzają ryzyko urazu, możliwe powikłania i podejrzliwe spojrzenia (a czasem głupie, nietaktowne pytania) ze strony osób, które były świadkami napadu, mogą wpływać na stosunek pacjenta do siebie i życia w ogóle. Dlatego wiele zależy od bliskich i przyjaciół osoby chorej na padaczkę, którzy mogą zwiększyć pewność siebie osoby i zmotywować ją do walki z chorobą. Człowiek nie powinien postrzegać choroby jako wyroku śmierci. Jest ona raczej cechą osoby i sprawdzianem jej woli i chęci do zdrowego, satysfakcjonującego życia.

