Ekspert medyczny artykułu
Nowe publikacje
Przezcewkowa resekcja gruczołu krokowego
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Nie tylko funkcje rozrodcze mężczyzny zależą od jego jakości życia, poczucia własnej wartości, kondycji psycho-emocjonalnej i fizycznej. Niektóre problemy w zakresie życia seksualnego mogą wystąpić u mężczyzn w każdym wieku, ale są też takie, które są bardzo powszechne u mężczyzn po 40. roku życia. Mowa tu o niesławnym zapaleniu gruczołu krokowego i gruczolaku prostaty, które nie tylko negatywnie wpływają na funkcje seksualne mężczyzny, ale także tworzą przeszkodę w normalnym odpływie moczu z organizmu. A ponieważ stan ten powoduje zauważalny dyskomfort dla silniejszej płci, a także powoduje stany zagrażające zdrowiu, potrzeba leczenia powyższych patologii jest oczywista, a resekcja prostaty jest jedną z najskuteczniejszych metod, jeśli farmakoterapia nie daje oczekiwanych rezultatów.
Gruczoł krokowy i metody jego leczenia
Gruczoł krokowy jest jednym z niewielu narządów wewnętrznych, które mają mężczyźni, a kobiety nie. Gruczoł ten jest częścią układu rozrodczego i odpowiada za produkcję płynu, który jest pożywką dla plemników – męskiego nasienia. Wydzielina prostaty miesza się ze spermą i zapewnia żywotność małych „kijanek”, dzięki czemu może narodzić się nowe życie.
Prostata (inna nazwa gruczołu krokowego) pomaga mężczyźnie zostać ojcem i nie powoduje żadnych nieprzyjemnych objawów, dopóki nie zacznie się powiększać. Powiększenie się prostaty może nastąpić w wyniku długotrwałego procesu zapalnego w narządzie ( zapalenie gruczołu krokowego ). Wielu mężczyzn nie spieszy się, aby zgłosić się do lekarza ze swoim problemem, co prowadzi do przejścia choroby w postać przewlekłą. A długotrwały stan zapalny przy braku skutecznego leczenia prowadzi do proliferacji tkanek dotkniętego narządu (przerost gruczołu krokowego lub, prościej, gruczolak gruczołu krokowego).
Zapalenie gruczołu krokowego i gruczolak gruczołu krokowego to nie jedyne patologie, w których obserwuje się zwiększenie rozmiarów narządu. Jak wiemy, podobną sytuację można zaobserwować przy niekontrolowanym podziale (proliferacji) złośliwych komórek wewnątrz narządu. W tym przypadku mówimy o onkologii, czyli o złośliwym guzie.
Jeśli gruczolak prostaty jest łagodnym nowotworem, który w trakcie swego wzrostu jedynie uciska pobliskie narządy, powodując zaburzenie ich funkcjonowania, to rak prostaty jest już procesem złośliwym, w którym nie tylko guz rośnie na skutek aktywnego podziału złośliwych komórek, ale także zatrucia organizmu substancjami toksycznymi i obumierania zdrowych komórek.
Ale jakkolwiek by było, zarówno zapalenie gruczołu krokowego, jak i gruczolak lub rak gruczołu krokowego powodują zwiększenie rozmiarów narządu. A umiejscowienie gruczołu krokowego jest takie, że otacza on cewkę moczową, przez którą mocz i płyn nasienny (wydzielina gruczołu krokowego zmieszana z plemnikami) wydostają się z męskiego ciała. Oczywiste jest, że zwiększenie rozmiarów gruczołu krokowego pociąga za sobą ucisk kanału cewki moczowej. Stąd problemy nie tylko z erekcją, ale także z oddawaniem moczu.
Czym grozi taka sytuacja i jakie objawy mogą wskazywać na powiększenie gruczołu krokowego? Najczęściej mężczyźni skarżą się na trudności na początku aktu oddawania moczu, tj. występuje uczucie pełnego pęcherza, występuje chęć oddania moczu, ale wydalanie moczu jest nieobecne lub bolesne . Ponadto chęć odwiedzenia toalety z niewielką potrzebą pojawia się dość często, ale ilość wydalanego moczu jest znacznie mniejsza niż oczekiwana. Co gorsza, w nocy wzrasta liczba parcia na mocz, a jednocześnie wzrasta prawdopodobieństwo fałszywych parcia.
Jeśli oddawanie moczu jest produktywne, mężczyzna może utknąć w toalecie na długi czas, ponieważ mocz będzie wydalany cienkim strumieniem lub nawet kroplami. Z czasem można zauważyć coraz bardziej przedłużające się epizody krwiomoczu, gdy w moczu znajdują się cząsteczki krwi.
Zatrzymanie moczu w organizmie, jako jedna z odmian zastoju, może prowadzić do podrażnienia ścian pęcherza moczowego i zachodzenia w nim procesów infekcyjnych i zapalnych, tworzenia się kamieni moczowych ( uralitu ), zapalenia nerek i rozwoju kamicy nerkowej, które ostatecznie prowadzą do niewydolności nerek (nefrolithiasis ).
Jak widać, konsekwencje powiększenia prostaty są dla mężczyzn dość poważne, dlatego nawet zanim pojawią się niebezpieczne powikłania, należy zrobić wszystko, aby uniknąć ucisku cewki moczowej. Aby zatrzymać stan zapalny, który powoduje powiększenie gruczołu krokowego, stosuje się leki, ale jeśli to nie pomaga, należy uciec się do usunięcia części prostaty, która powoduje ucisk cewki moczowej, a nawet całego narządu. Operację tę nazywa się resekcją prostaty. Jeśli mówimy o całkowitym usunięciu gruczołu krokowego, zaleca się radykalną resekcję lub prostatektomię.
Wskazania do zabiegu
Ponieważ usunięcie części gruczołu krokowego, a tym bardziej wszystkich jego tkanek, jest poważną i odpowiedzialną operacją, która może później wpłynąć na funkcje rozrodcze mężczyzny, operację zaleca się wyłącznie w ciężkich przypadkach, gdy leczenie farmakologiczne nie przyniosło rezultatów, a stan pacjenta budzi obawy z powodu możliwych lub już rozwijających się powikłań.
Interwencja chirurgiczna w obrębie gruczołu krokowego wskazana jest w przypadku następujących kategorii pacjentów:
- mężczyźni cierpiący na przewlekłe zapalenie gruczołu krokowego, które powoduje stwardnienie tkanki gruczołu krokowego,
- pacjenci z przewlekłym zapaleniem gruczołu krokowego, u których występują kamienie wewnątrz narządu, w pęcherzu moczowym lub w nerkach,
- u pacjentów z gruczolakiem prostaty, czyli łagodnym rozrostem gruczołu krokowego, który jest zazwyczaj konsekwencją zapalenia gruczołu krokowego,
- u osób, u których zdiagnozowano raka prostaty lub raka gruczołu krokowego (w celu złagodzenia objawów i zapobiegania rozprzestrzenianiu się procesu złośliwego).
Operację TUR zaleca się osobom, które wcześniej przeszły operacje metodą otwartą, pacjentom z chorobami, w przypadku których operacje metodą otwartą są przeciwwskazane, a także młodym mężczyznom, u których ważne jest zachowanie funkcji seksualnych.
Jakie objawy, oprócz tworzenia się kamieni, musi mieć pacjent, aby zalecono mu tak radykalną metodę leczenia opisanych powyżej patologii:
- objawy zatrzymania moczu (zatrucie, zaburzenia gospodarki wodno-elektrolitowej, zmiana koloru i zapachu wydalanego płynu, obecność piasku w moczu),
- silny ból na początku oddawania moczu,
- wzmożona potrzeba oddawania moczu, niekiedy nieskuteczna,
- częste nocne wizyty w toalecie w celu oddania moczu, których liczba przekracza liczbę wizyt w ciągu dnia,
- powolne i długotrwałe oddawanie moczu, podczas którego mocz jest wydalany cienkim strumieniem lub kropla po kropli,
- obecność krwi w moczu, rejestrowana przez pewien okres czasu.
Jeśli objawy te ustępują pod wpływem leków, usunięcie przerośniętej części prostaty nie jest konieczne.
Ważne jest, aby zrozumieć, że resekcja prostaty nie jest kompletną metodą leczenia opisanych powyżej chorób. Pozwala ona jedynie na usunięcie niebezpiecznych objawów zatrzymania moczu i zapobieganie powikłaniom z tym związanym. A w przypadku przerostu tkanki prostaty pomaga również zapobiec złośliwemu charakterowi procesu.
W przypadku raka prostaty usunięcie gruczołu krokowego pozwala uniknąć przerzutów do innych narządów, jeżeli zostanie wykonane na wczesnym etapie choroby.
Przygotowanie
Operacje usunięcia części organu lub wszystkich jego tkanek rzadko są wykonywane bez wstępnego przygotowania, a resekcja prostaty nie jest wyjątkiem. Główną częścią procesu przygotowawczego jest pełne badanie pacjenta przez terapeutę, urologa, androloga, w tym niezbędne badania laboratoryjne i instrumentalne.
Obowiązkowe testy to:
- kliniczne badanie krwi i badanie moczu,
- szczegółowe (biochemiczne) badanie krwi,
- badanie krzepnięcia krwi zwane koagulogramem,
- posiew mikroflory, a także określenie wrażliwości zidentyfikowanego patogenu na antybiotyki (jest to konieczne, gdyż przed operacją stosuje się cykl terapii przeciwzapalnej z zastosowaniem środków przeciwbakteryjnych),
- badanie biomateriału w kierunku kiły ( badanie krwi w kierunku RW ), zapalenia wątroby, zakażenia wirusem HIV (badania można wykonywać oddzielnie lub jako część kompleksu oferowanego przez wiele laboratoriów),
Dodatkowo, krew żylna może zostać pobrana w celu określenia grupy krwi i czynnika Rh. Jest to szczególnie ważne, jeśli parametry te nie zostały wcześniej zbadane lub jeśli pacjent przeszedł zabieg transfuzji krwi.
Oprócz badań terapeuta zleca USG narządów miednicy ( pęcherza moczowego, prostaty ), fluorografię lub prześwietlenie płuc, elektrokardiografię. Te dwa ostatnie badania są istotne z punktu widzenia wprowadzenia znieczulenia, które może być miejscowe (podpajęczynówkowe) lub ogólne. Konsultacje z urologiem i anestezjologiem są obowiązkowe.
Jeśli przyczyną zapalenia prostaty jest mikroflora bakteryjna, wcześniej podaje się skuteczną terapię antybiotykową, która zapobiega rozprzestrzenianiu się zakażenia podczas zabiegu i uogólnianiu się procesu zapalnego.
U pacjentów ze zwiększonym ryzykiem krwawienia termin operacji może zostać przesunięty o 1-3 miesiące, podczas których przeprowadza się kurację kortykosteroidami (Finacetride, Dutasteride itp.), które są niezbędne do zmniejszenia wypełnienia naczyń prostaty krwią. Powinno to zmniejszyć prawdopodobieństwo wystąpienia takiego powikłania jak krwawienie podczas operacji.
Jeśli chodzi o przygotowanie do samej operacji, pacjent jest z góry uprzedzany, że 1,5-2 tygodnie przed planowanym terminem operacji musi zaprzestać przyjmowania jakichkolwiek leków, zwłaszcza leków przeciwzakrzepowych, które zmniejszają lepkość krwi i mogą wywołać krwawienie podczas resekcji. Jeśli osoba nie może odmówić przyjmowania leków (istnieją leki niezbędne w przypadku różnych chorób, których przerwanie jest niedopuszczalne), musi o tym powiadomić lekarza.
Wieczorem przed zabiegiem należy wykonać zabiegi higieniczne, wykonać lewatywę oczyszczającą i przygotować (ogolić) okolice łonowe. Kolacja w dniu poprzedzającym zabieg powinna być wczesna i nie obfita. Po godzinie 12 w nocy należy ograniczyć spożycie jedzenia i napojów, co jest spowodowane koniecznością zastosowania znieczulenia.
Przed wprowadzeniem technik inwazyjnych każdemu przepisuje się cykl terapii antybiotykowej jako środek zapobiegawczy przed zakażeniem zakaźnym. Bezpośrednio przed operacją przeprowadza się premedykację, czyli wprowadza się środki uspokajające, aby zapobiec reakcjom somatowegetatywnym.
Technika Przezcewkowa resekcja gruczołu krokowego
Ponieważ prostata jest wewnętrznym męskim narządem płciowym i dostęp do niej jest ograniczony, pacjent i lekarz stają przed pytaniem o wybór metody operacyjnej. Wcześniej wszystkie operacje wykonywano metodą nadłonową (adenomektomia przezpęcherzowa), którą wykonywano niemal dotykiem. Operacja resekcji prostaty jest dość popularną metodą rozwiązywania problemu przerośniętego gruczołu krokowego, a chirurdzy w pewnym okresie praktykowali usuwanie narządu lub jego poszczególnych części przez nacięcie na przedniej ścianie brzucha w znieczuleniu ogólnym, po czym ranę zszywano bez koagulacji naczyń krwionośnych.
Oczywiste jest, że taka interwencja chirurgiczna oznaczała długi okres rehabilitacji i miała negatywny wpływ na funkcje seksualne mężczyzny. Ponadto zawsze istniało ryzyko krwawienia pooperacyjnego.
Stopniowo, wraz z rozwojem medycyny, zaczęto preferować przezcewkową resekcję prostaty (TURP) oraz metodę laparoskopową, które zaliczają się do metod mało inwazyjnych i w porównaniu z chirurgiczną prostatektomią mają mniej skutków ubocznych.
Metoda laparoskopowa jest innowacyjna. Po raz pierwszy została omówiona w 2002 roku. Teoretycznie jest to ta sama operacja chirurgiczna, ale wykonywana jest bez dużych nacięć na ciele. Trzy lub cztery nakłucia (nie większe niż 10 mm) są wykonywane na przedniej ścianie brzucha, przez które wprowadzane są przez trokary narzędzia chirurgiczne, kamera wideo przesyłająca obraz na monitor komputera, oświetlenie i powietrze dla lepszej widoczności. Chirurg steruje narzędziami zdalnie, monitorując postęp operacji na monitorze. Zmiażdżone części prostaty są usuwane przez rurkę drenażową wprowadzoną do jednego z nakłuć. Czas trwania operacji wynosi około dwóch i pół godziny.
Zalety metody laparoskopowej to:
- możliwość usuwania dużych prostat (powyżej 120 cm3 ),
- wizualizacja działań chirurga, zapewniająca mniejsze ryzyko uszkodzenia zdrowej tkanki i niepełnego usunięcia przerośniętej tkanki,
- niskie ryzyko krwawienia i powikłań podczas zabiegu,
- stosunkowo niskie natężenie bólu,
- cewnik po zabiegu laparoskopowym zakłada się na krótszy okres czasu niż po zabiegu metodą nadłonową,
- szybki powrót do aktywności fizycznej (spacer dozwolony już następnego dnia po zabiegu),
- krótsze okresy hospitalizacji w porównaniu z metodą tradycyjną,
- brak nieestetycznych dużych blizn,
- niskie ryzyko reoperacji,
- prawie całkowite ustąpienie objawów choroby
- W wielu przypadkach udało się uniknąć nietrzymania moczu po zabiegu operacyjnym.
Resekcja przezcewkowa nie jest nową techniką. Ma długą historię. Prototyp resektoskopu, za pomocą którego wykonuje się operację TUR, został wynaleziony pod koniec XIX wieku. Mowa o cystoskopie Maxa Nitza, za pomocą którego diagnozowano choroby urologiczne i koagulowano tkanki, które uniemożliwiały prawidłowy przepływ moczu.
Pierwszy resektoskop został wynaleziony przez Maxa Sterna w 1926 r. Jego główną ideą była pętla elektryczna, która później była wielokrotnie udoskonalana, aby pomieścić prąd o wysokiej częstotliwości, umożliwiając nie tylko usuwanie tkanek, ale także jednoczesną koagulację (uszczelnienie) naczyń krwionośnych, które zaczynały mocno krwawić. Znacznie zmniejszyło to ryzyko niebezpiecznych powikłań.

Przezcewkowa resekcja prostaty to szczególny rodzaj zabiegu, który nie pozostawia śladów na ciele pacjenta, ponieważ zabieg wprowadzenia resektoskopu do środka nie wymaga wykonywania nacięć ani nakłuć na powierzchni ciała. Faktem jest, że dostęp do prostaty odbywa się przez kanał cewki moczowej.
Resektoskop to rurka o średnicy 7-10 mm i długości około 30 cm z układem optycznym (teleskopem), zaworami na płyn służący do mycia obszaru operacyjnego oraz zestawem narzędzi do usuwania i kauteryzacji tkanek (koagulatory, pętle, kirety, noże elektryczne). Podobnie jak w przypadku laparoskopii, lekarz może wizualizować swoje działania, a nie ciąć dotykiem.
Najpierw wprowadza się resektoskop (przez cewkę moczową) do jamy pęcherza moczowego, bada się sam narząd i obszar między pęcherzem a cewką moczową, gdzie znajduje się prostata. Następnie tkanka prostaty lub gruczolak w jej wnętrzu jest usuwany za pomocą pętli elektrycznej lub noża, które działają jak koparka, tzn. narząd jest usuwany w częściach.
Małe części prostaty trafiają do pęcherza moczowego, skąd są wypłukiwane specjalnym instrumentem. Pod koniec zabiegu lekarz bada jamę pęcherza moczowego i prostatę. Jeśli są tam krwawiące naczynia, są one zamykane koagulatorem. Gdy lekarz jest pewien, że nie ma ryzyka krwawienia i cała tkanka prostaty została usunięta z pęcherza moczowego, usuwa się resektoskop i zamiast niego wprowadza się do cewki moczowej rurkę z balonikiem na końcu, zwaną cewnikiem Foleya.
Gdy balonik znajdzie się w pęcherzu, wpompowuje się do niego płyn, tamponując w ten sposób gruczoł krokowy, zapobiegając krwawieniu i zapewniając odpoczynek obszarowi, w którym wykonano operację. Wypełniony cewnik nie może już wypaść.
Cewnik Foleya ma nie jedno, lecz trzy wyjścia, z których dwa zapewniają nieprzerwane przepłukiwanie wewnętrznych tkanek pęcherza, a trzecie jest przeznaczone do napełniania i opróżniania balonu na końcu cewnika. Czas trwania przepłukiwania pęcherza zależy od obecności krwi w wydalanym płynie.
W naszym kraju operacje w technologii TUR są aktywnie wykonywane od lat siedemdziesiątych ubiegłego wieku. Początkowo chodziło o monopolarną przezcewkową resekcję. Elektrody znajdowały się na obu końcach pętli resekcyjnej. Napięcie do nich doprowadzane nagrzewało nóż do 400 stopni, co umożliwiało jednoczesne wycinanie tkanek i koagulację naczyń. Główną wadą tej metody było niebezpieczeństwo przepływu prądu przez całe ciało pacjenta podczas operacji. Oczywiste jest, że taka operacja miała wiele przeciwwskazań, a przede wszystkim była zabroniona w patologiach układu sercowo-naczyniowego.
Później technologię tę zrewidowano na rzecz nowej metody – bipolarnej przezcewkowej resekcji prostaty. Charakteryzuje się ona umiejscowieniem zarówno katody, jak i anody na jednym końcu pętli, co oznacza, że prąd przepływa ściśle między nimi, zmniejszając ryzyko poparzenia zdrowej tkanki i innych powikłań oraz pozwalając mężczyznom z chorobami serca pozbyć się dyskomfortu związanego z powiększoną prostatą, najpopularniejszą i najskuteczniejszą metodą nieinwazyjną.
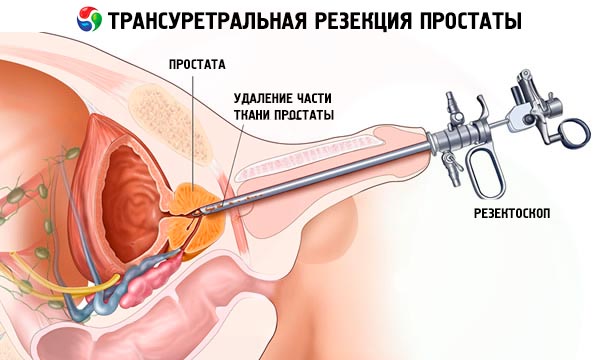
Zalety operacji TUR:
- niskie ryzyko krwawienia, gdyż naczynia koagulują podczas operacji,
- minimalny uraz tkanek i brak nacięć,
- możliwość kontrolowania tego, co dzieje się wizualnie,
- krótki okres rehabilitacji,
- minimalne przeciwwskazania,
- możliwość jednoczesnego rozwiązywania różnych problemów: usuwania gruczolaka prostaty, leczenia raka (usunięcie gruczołu krokowego wykonuje się wyłącznie w onkologii), usuwania kamieni z pęcherza moczowego, rozcinania zwężeń cewki moczowej,
- brak śladów operacji,
- możliwość zastosowania łagodnego znieczulenia,
- mniejsze ryzyko wystąpienia dysfunkcji seksualnych niż w przypadku operacji otwartej,
- skuteczne leczenie nawrotu gruczolaka.
Jeszcze skuteczniejszą i bezpieczniejszą nowoczesną metodą leczenia męskich problemów jest laserowa resekcja prostaty, którą przeprowadza się w podobny sposób jak operację TUR. Używa się tego samego sprzętu endoskopowego, ale zamiast pętli elektrycznej wszystkie manipulacje wykonuje się skupioną wiązką światła (laserem).
Za pomocą lasera można wykonywać 4 rodzaje operacji:
- Kontaktowa laserowa (fotoselektywna) waporyzacja gruczołu krokowego. Zabieg ten jest całkowitym odpowiednikiem zwykłej TUR, ale wykonuje się go przy użyciu lasera potasowo-tytanylowo-fosforanowego i litowo-triboranowego. Tkanki są usuwane warstwa po warstwie, ale nie są kruszone, ale odparowywane (suszone). W tym przypadku naczynia dotknięte laserem są koagulowane, co zapobiega silnemu krwawieniu. Ta metoda ma minimum powikłań, nie wpływa na funkcję erekcji i nadaje się do leczenia raka prostaty w każdym stadium.
Jedyną wadą tej metody jest jej wysoki koszt, długi czas trwania zabiegu (około 2 godzin) i brak niezbędnego sprzętu w szpitalach publicznych.
- Enukleacja laserowa. Ta metoda jest uważana za najnowszą (mającą nieco ponad 10 lat) i najbardziej zaawansowaną w usuwaniu organów. Operacja wykorzystuje sprzęt endoskopowy i laser holmowy, który rozcina podzielone płaty prostaty na części wygodne do ekstrakcji, zamiast zamieniać je w wióry, jak w przypadku operacji TUR. Torebka gruczołu krokowego nie jest uszkodzona, a wyekstrahowane części organu można wykorzystać do badania histologicznego.
To również daleka od taniej metody leczenia. Operacja może trwać od 1 do 2 godzin, w zależności od wielkości narządu.
- Ablacja laserowa. Metoda jest podobna do poprzedniej, ale prostata nie jest całkowicie usuwana. Przerośnięte części prostaty są martwione (kauteryzowane) pod wpływem tego samego lasera holmowego. Martwa tkanka zostanie następnie wydalona z moczem.
- Koagulacja śródmiąższowa. Najrzadziej stosowana metoda zmniejszania rozmiaru prostaty za pomocą nacięć wykonanych laserowo w narządzie. Nacięcia będą musiały się zagoić w przyszłości, ale intensywność procesów regeneracyjnych różni się u poszczególnych osób. Ta metoda nie jest stosowana w przypadku dużych prostat.
Dużą zaletą każdej operacji wykonywanej przy użyciu lasera jest zminimalizowanie ryzyka krwawienia i zakażenia organizmu w trakcie zabiegu, a także brak negatywnego wpływu na potencję, co jest bardzo ważne w przypadku leczenia młodych, aktywnych seksualnie pacjentów, którzy marzą o posiadaniu potomstwa.
Na wybór metody wykonania zabiegu przez lekarza wpływają nie tyle chęci pacjenta, co wielkość prostaty. Tak więc operację brzuszną wykonuje się, gdy narząd jest większy niż 85 cm3 . Laparoskopia jest również możliwa, gdy prostata jest nadmiernie powiększona (ponad 120 cm3 ). A za pomocą enukleacji laserowej można usunąć prostatę, która urosła do 200 cm3.
Spośród pozostałych metod tylko bipolarna TUR nadaje się do usuwania dużego gruczolaka do 120 cm3 . Przy użyciu operacji monopolarnej możliwe jest usunięcie narządu nie większego niż 80 cm3 , to samo dotyczy waporyzacji laserowej. Koagulacja laserowa jest stosowana rzadko i tylko w przypadku stosunkowo małych gruczołów prostaty (30-60 cm3 ).
Przeciwwskazania do zabiegu
Resekcja prostaty, jak każda inna poważna operacja, ma swoją własną znaczną listę bezwzględnych i względnych przeciwwskazań, które mogą stać się przeszkodą w operacji lub odroczyć ją na kilka dni lub tygodni. Tak więc, żadnych interwencji chirurgicznych nie wykonuje się, jeśli pacjent ma podwyższoną temperaturę ciała lub ciśnienie krwi, lub ostre choroby zakaźne (bakteryjne lub wirusowe). Ale operacja zostanie zaplanowana, gdy tylko objawy choroby ustąpią.
To samo dotyczy palenia i przyjmowania leków wpływających na krzepnięcie krwi. Operacja zostanie przeprowadzona 2-3 tygodnie po tym, jak pacjent wypali ostatniego papierosa lub zaprzestanie przyjmowania leków przeciwzakrzepowych, które są w tym przypadku zabronione.
Jeśli chodzi o przeciwwskazania bezwzględne, interwencji chirurgicznej nie wykonuje się w chorobach onkologicznych, z wyjątkiem raka prostaty we wczesnym stadium rozwoju. Wynika to z ryzyka rozprzestrzeniania się przerzutów drogą krwionośną, tj. przez krew. Do laserowej waporyzacji rak prostaty w stadium 3 i 4 nie jest przeciwwskazaniem, podczas gdy konwencjonalny TUR wykonuje się tylko w stadium 1 i 2 choroby.
Zastosowanie znieczulenia może również narzucić ograniczenia pacjentom z problemami w funkcjonowaniu serca lub układu oddechowego, zwłaszcza w przypadku niewydolności funkcji ważnych narządów. Najwięcej przeciwwskazań występuje przy stosowaniu znieczulenia ogólnego, co jest istotne dla tradycyjnej metody wykonywania operacji metodą nadłonową i laparoskopową. TUR wykonuje się głównie w znieczuleniu podpajęczynówkowym.
Resekcji prostaty nie wykonuje się u pacjentów powyżej 70 roku życia, których organizm, ze względu na fizjologiczne zużycie, może po prostu nie wytrzymać takiego obciążenia.
Niepożądane jest również wykonywanie operacji jamy brzusznej u pacjentów z zaburzeniami endokrynologicznymi, takimi jak niedoczynność tarczycy ( tyreotoksykoza), wole, cukrzyca, otyłość (te patologie nie są przeciwwskazaniem do operacji TUR) ze względu na ryzyko wystąpienia różnych powikłań pooperacyjnych. Operacji można odmówić mężczyznom cierpiącym na ciężkie patologie jelitowe oraz tym, którzy mają problemy, które nie pozwalają na wprowadzenie sprzętu endoskopowego do cewki moczowej (do TUR). Niebezpieczne jest wykonywanie operacji w obrębie miednicy oraz u pacjentów, którzy mają żylaki w obrębie miednicy.
U pacjentów z hemofilią istnieje duże ryzyko poważnego krwawienia, co również staje się przeszkodą w usunięciu organów. Jednak waporyzacja laserowa umożliwia pomoc osobom z zaburzeniami krzepnięcia krwi, ponieważ koagulacja naczyń krwionośnych następuje natychmiast w momencie ich uszkodzenia.
Jakkolwiek by było, decyzję o możliwości wykonania operacji u każdego konkretnego pacjenta podejmuje lekarz prowadzący, który ponosi odpowiedzialność za swoją decyzję i życie osoby, która powierzyła mu swój los. Dlatego też zawsze należy dawać pierwszeństwo profesjonalistom, którzy mają wystarczającą wiedzę i doświadczenie w tej dziedzinie.
Konsekwencje po procedurze
Niezależnie od tego, jaką metodę stosuje się do resekcji prostaty, żaden lekarz nie może zagwarantować, że operacja przebiegnie bez negatywnych konsekwencji. Większość z nich jest przeprowadzana po tradycyjnej operacji jamy brzusznej. Fakt, że jest ona wykonywana praktycznie dotykiem, wymaga od chirurga dobrej znajomości anatomii, szczegółowego badania danych ultrasonograficznych, orientacji w strukturach anatomicznych i umiejętności odróżniania zdrowych tkanek od patologicznie zmienionych bez kontroli wzrokowej. W końcu, jeśli tkanki nie zostaną całkowicie usunięte, istnieje duże ryzyko, że zaczną odrastać.
Okres rekonwalescencji po operacjach otwartych jest zawsze dłuższy i towarzyszy mu zauważalny zespół bólowy, wymagający stosowania środków przeciwbólowych. Jeśli podczas operacji doszło do zakażenia (a nie można tego wykluczyć podczas operacji otwartych), konieczne będzie zastosowanie dodatkowego cyklu terapii antybiotykowej.
Operacja chirurgiczna w zwykły sposób oznacza dość duże nacięcie na ścianie brzucha, które będzie się długo goić. Jeśli świeży szew nie zostanie odpowiednio przetworzony i zmanipulowany, istnieje ponownie ryzyko zakażenia rany.
Nieprzyjemną konsekwencją operacji otwartej jest spadek popędu seksualnego. Stosowanie innych metod zmniejsza prawdopodobieństwo takiego wyniku, dlatego uważa się je za bardziej preferowane dla pacjentów młodych i w średnim wieku. Całkowity brak erekcji można zaobserwować po usunięciu prostaty, jeśli podczas operacji zostały uszkodzone włókna nerwowe odpowiedzialne za funkcje seksualne. Jest to proces nieodwracalny.
W większości przypadków spadek aktywności seksualnej jest przejściowy. W końcu każda operacja, nawet praktycznie bezbolesna, jest urazem dla ciała i potrzebuje czasu, aby przywrócić niektóre funkcje. Z czasem wszystko wraca do normy, a mężczyzna nadal żyje pełnią życia. Jeśli tak się nie stanie przez dłuższy czas, będziesz musiał przejść dodatkowe badania, aby zidentyfikować przyczyny braku erekcji.
Dość częstym skutkiem operacji prostaty, bardziej typowym dla metody nadłonowej i operacji TUR, jest wsteczny wytrysk, w którym mężczyzna doświadcza orgazmu podczas erekcji, ale nie zostaje wyrzucone nasienie. Nie oznacza to, że nie ma plemników, są one po prostu wyrzucane w złym kierunku (nie do cewki moczowej, ale do pęcherza). Podczas stosunku może nadal uwalniać się trochę plemników, ale większość z nich znajduje się w moczu, który staje się mętny i białawy.
Należy powiedzieć, że patologia nie wpływa na satysfakcję z seksu dla obojga partnerów, ale mogą wystąpić problemy z poczęciem dziecka. Wsteczny wytrysk leczy się na różne sposoby (terapia farmakologiczna, refleksologia, fizjoterapia, plastyka zwieracza pęcherza i cewki moczowej itp.). Ale ponieważ zaburzenie wytrysku nie wpływa szczególnie na życie seksualne, a chęć poczęcia dziecka nie pojawia się codziennie, w tych okresach można spróbować odbyć stosunek płciowy z pełnym pęcherzem, co nie pozwoli plemnikom przedostać się przez wejście do cewki moczowej.
Przy częściowym usunięciu tkanki prostaty nie następuje całkowite wyleczenie we wszystkich przypadkach. Częstotliwość nawrotów może się różnić w zależności od metody wykonania operacji. Ale nawet przy tak skutecznym leczeniu jak resekcja laserowa, prawdopodobieństwo nawrotów wynosi około 10%. Jednak po kilku latach konieczne będzie powtórzenie operacji, gdy tkanki narządu rozrosną się tak bardzo, że zaczną uciskać cewkę moczową.
Powikłania po zabiegu
Należy powiedzieć, że nawet metody z najmniejszą liczbą skutków ubocznych, do których zalicza się laparoskopię prostaty, a także całkowite lub częściowe usunięcie gruczołu krokowego laserem, nie są w stanie całkowicie zapobiec takiemu powikłaniu, jak krwawienie pooperacyjne. Nawet ekspozycja laserowa, która umożliwia natychmiastowe koagulowanie naczyń w trakcie zabiegu, nie wyklucza możliwych krwotoków w okresie pooperacyjnym, gdy martwicze tkanki zaczynają się stopniowo złuszczać. Jest to szczególnie niebezpieczne dla osób z zaburzeniami krzepnięcia krwi.
Nie można wykluczyć pojawienia się bliznowatych połączeń, zrostów i zwężeń w miejscu usuniętej prostaty i w cewce moczowej. Te ostatnie mogą powodować zaburzenia oddawania moczu, a ulga dla mężczyzny będzie chwilowa. Następnie konieczne będą nowe operacje w celu leczenia powikłań. Częstość występowania takich powikłań wynosi około 2-5%.
Zespół TUR jest uważany za dość niebezpieczne powikłanie operacji przezcewkowej. Wiąże się z koniecznością umycia okolicy operacji podczas interwencji chirurgicznej. Ponieważ w tym czasie dochodzi również do uszkodzenia naczyń, część wody może zmieszać się z krwią i przedostać się do układu krążenia. Im mniejsza prostata i krótszy czas operacji, tym mniejsze ryzyko wystąpienia takiego powikłania, które może wpłynąć na ostrość widzenia i spowodować zaburzenia świadomości. Zasadniczo przyjmowanie leków moczopędnych po operacji pomaga dość szybko zapomnieć o takich objawach.
Czasami komplikacje nie są spowodowane specyfiką operacji, ale niedbalstwem lub niewystarczającą kompetencją chirurga. Zazwyczaj mają one charakter zapalny i są spowodowane uszkodzeniem różnych narządów (cewki moczowej, pęcherza, torebki prostaty, jelit) podczas operacji.
Innym wstydliwym powikłaniem, które występuje u 17-83% mężczyzn po resekcji prostaty różnymi metodami, jest nietrzymanie moczu, które jest okolicznością psychotraumatyczną dla dorosłego mężczyzny. To następstwo, związane z naruszeniem unerwienia zewnętrznego zwieracza cewki moczowej, obserwuje się jakiś czas po operacji. Może ono ustąpić samoistnie (rok po operacji liczba pacjentów z tym powikłaniem zmniejsza się do 5-23%) lub wymagać specjalnego leczenia.
Co powoduje dysfunkcję zwieracza? Podczas otwartej operacji jamy brzusznej, zwłaszcza jeśli prostata zostanie całkowicie usunięta, istnieje ryzyko uszkodzenia włókien nerwowych odpowiedzialnych za skurcz mięśni zwieracza i pęcherza. A podczas operacji z dostępem przezcewkowym rozciągany jest zwieracz bliższy, który kontroluje przepływ moczu do cewki moczowej. Mimo to operacja może trwać 1-2 godziny, podczas których do cewki moczowej zostanie wprowadzona rurka, której średnica jest duża dla wlotu z cewki moczowej do pęcherza.
Nietrzymanie moczu może być obserwowane u pacjentów po zabiegu chirurgicznym dowolną metodą, ale prawdopodobieństwo takiego powikłania jest niższe w przypadku laparoskopii. Nadmierna masa ciała i wiek pacjenta mogą odgrywać główną rolę w pojawieniu się takiego objawu. Istnieje związek między częstością występowania objawu a wielkością gruczołu krokowego, współistniejącymi patologiami i epizodami moczenia nocnego w przeszłości.
To powikłanie wymaga szczególnej uwagi. A przed podjęciem jakichkolwiek kroków w celu wyeliminowania problemu, konieczne jest przeprowadzenie pewnej diagnostyki, aby wykluczyć zakaźny charakter patologii. Zazwyczaj pacjent wykonuje badanie moczu i posiew bakterii na mikroflorę, wypełnia specjalną ankietę, w której opisuje wszystkie niuanse moczenia nocnego. W niektórych przypadkach okazuje się, że nietrzymanie moczu było konsekwencją stresu, który może obejmować samą operację.
Aby określić stopień moczenia nocnego, wykonuje się test Pad przy użyciu wkładek chłonnych. Objętość moczu traconego w ciągu godziny jest mierzona. Jeśli jest mniejsza niż 10 g, oznacza to łagodny stopień nietrzymania moczu. Ilość moczu w granicach 11-50 g oznacza umiarkowany stopień, a powyżej 51 g oznacza ciężką patologię.
W celu wykrycia zwężeń i przetok cewki moczowej konieczne może być przeprowadzenie badania neurologicznego, badania odbytu i urodynamicznego, uretrocystoskopii i zstępującej cystouretrografii z użyciem środka kontrastowego.
Leczenie moczenia wtórnego rozpoczyna się zazwyczaj po sześciu miesiącach do roku od zabiegu, ponieważ u większości pacjentów problem ustępuje samoistnie w tym czasie dzięki kompensacyjnym zdolnościom organizmu. Jeśli w tym czasie nie powróci normalne oddawanie moczu, nie ma nadziei na samoistne przywrócenie funkcji zwieracza i należy zastosować różne metody leczenia.
Wyróżnia się następujące etapy leczenia nietrzymania moczu po resekcji prostaty:
- Leczenie zachowawcze, które stosuje się przez rok:
- terapia farmakologiczna (leki antycholinergiczne, które normalizują zdolność skurczową zwieracza),
- ćwiczenia terapeutyczne służące do treningu mięśni dna miednicy,
- stymulacja elektryczna mięśni dna miednicy.
- Leczenie operacyjne stosuje się w przypadku nieskuteczności długotrwałego leczenia zachowawczego:
- W przypadku łagodnego i umiarkowanego nietrzymania moczu wykonuje się mało inwazyjny zabieg zwany założeniem taśmy męskiej. Polega on na umieszczeniu specjalnych opasek przed wiszącą częścią cewki moczowej, które zapewniają mechaniczny ucisk cewki moczowej, zapobiegając utracie moczu pomiędzy mikcjami.
- Ciężkie moczenie nocne leczy się wszczepiając sztuczny zwieracz cewki moczowej.
- Zabieg chirurgiczny może być również konieczny w celu usunięcia tkanki bliznowatej i zrostów, które negatywnie wpływają na funkcjonowanie układu moczowo-płciowego, co pomaga przywrócić prawidłowy przepływ moczu.
Oczywiste jest, że nietrzymanie moczu jest bardzo nieprzyjemnym schorzeniem, które występuje po operacji resekcji prostaty i wymaga sporo czasu, aby naprawić sytuację. Ale to nie jest powód, aby odmówić interwencji chirurgicznej, która pozwala rozwiązać problem zatrzymania moczu w organizmie i komplikacje, które pojawiają się przez długi czas. Lepiej wyleczyć moczenie nocne, niż cierpieć z powodu chorych nerek.
Przynajmniej zawsze jest wybór metod wykonania operacji i klinik z personelem o różnym poziomie. Nikt nie zabrania odwiedzania różnych szpitali i ośrodków medycznych, rozmawiania z lekarzami, czytania opinii w Internecie od osób, które już przeszły operację.
Opieka po zabiegu
Resekcja prostaty to zabieg, który można wykonać różnymi metodami. Nie zmienia to jednak stosunku do niego jako interwencji chirurgicznej, po której organizm będzie potrzebował trochę czasu, aby dojść do siebie, wszak część jego tkanek uległa uszkodzeniu, a funkcje układu moczowo-płciowego mogą zostać upośledzone. Oznacza to, że pacjent musi zachować pewną ostrożność i stosować się do zaleceń lekarza, aby uniknąć niebezpiecznych powikłań.
Niezależnie od sposobu wykonania operacji, po zabiegu całkowitego lub częściowego usunięcia prostaty pacjentowi zakłada się cewnik, który realizuje 2 cele: odciążenie narządów moczowych po operacji i oczyszczenie pęcherza z gromadzącej się tam krwi, cząstek martwiczej tkanki i ewentualnego zakażenia. Wszczepienie cewnika po resekcji prostaty jest uważane za zabieg obowiązkowy. Inną rzeczą jest to, że czas jego obecności w organizmie różni się w zależności od metody operacji.
Pacjenci, którzy przeszli tradycyjną operację otwartą, będą musieli znosić obecność cewnika przez najdłuższy czas. Przez 7-10 dni krew może wydostawać się z rany wewnątrz ciała, co wymaga ciągłego płukania, aby zapobiec zastojowi i zakażeniu pęcherza. Przez cały ten czas cewnik będzie znajdował się w cewce moczowej, usuwając mocz i wodę płuczącą na zewnątrz.
Po laparoskopii prostaty czas noszenia cewnika jest krótszy - od 2 do 4 dni, w zależności od intensywności czerwonego zabarwienia wydalanego płynu. Jeśli płyn stanie się jasnoróżowy lub nie będzie miał nietypowego koloru, cewnik jest usuwany.
Pod tym względem zabieg TUR jest jeszcze przyjemniejszy, ponieważ zazwyczaj trzeba znosić cewnik nie dłużej niż 3 dni, a po zabiegu laserowym, który charakteryzuje się niemal natychmiastową koagulacją naczyń i minimalnym ryzykiem zakażenia, dreny można usunąć z cewki moczowej już po 24 godzinach.
Po usunięciu cewnika pacjent może udać się do domu, choć w niektórych przypadkach jest to dozwolone wcześniej. Podczas gdy cewnik znajduje się w ciele i po usunięciu rurek z cewki moczowej, mężczyzna może odczuwać pewien dyskomfort. Ciało obce w cewce moczowej może powodować bolesne skurcze i fałszywe parcie na mocz. Po jego usunięciu może wystąpić uczucie pieczenia podczas pójścia do toalety na małą potrzebę, mocz czasami ma różowy odcień. Takie objawy nie są uważane za patologiczne i ustępują samoistnie w ciągu tygodnia.
Po usunięciu cewnika mężczyźni odczuwają wyraźną ulgę. Oddawanie moczu staje się o wiele przyjemniejsze, ponieważ płyn zaczyna płynąć silnym strumieniem. Ale musisz zrozumieć, że narządy wewnętrzne nie mogą w pełni zregenerować się w tak krótkim czasie, a pęcherz musi nauczyć się ponownie pracować normalnie. Dlatego w pierwszych dniach po usunięciu rurek nie musisz czekać, aż pęcherz całkowicie się wypełni, zaleca się korzystanie z toalety co pół godziny, a w 3.-5. dniu co najmniej raz na godzinę, tym bardziej, że będziesz musiał dużo pić.
Potrzeba dostarczenia organizmowi dużej ilości płynów może wynikać z różnych przyczyn:
- od północy w dzień poprzedzający operację pacjentowi nie wolno jeść ani pić, co oznacza konieczność uzupełniania płynów; jeśli pacjent czuje się dobrze, może pić już 2 godziny po operacji, ale nie może jeść do dnia następnego,
- mała ilość przyjmowanych płynów powoduje większe zagęszczenie moczu, co podrażnia ściany pęcherza i może powodować stany zapalne,
- istnieje potrzeba naturalnego przepłukania jamy pęcherza moczowego po usunięciu cewnika, zwłaszcza jeśli mocz ma nadal różowy kolor (martwicze tkanki mogą być nadal wydalane wraz z moczem przez jakiś czas po kauteryzacji laserem lub prądem; niepożądane jest również ich zatrzymywanie w organizmie).
Pacjent będzie musiał dużo pić (nie chodzi o napoje alkoholowe, ale o wodę, herbatę, kompoty), ale będą pewne ograniczenia w jedzeniu. W okresie rekonwalescencji będziesz musiał zrezygnować z tłustych, pikantnych, bardzo słonych, smażonych i wędzonych potraw. Ale potrawy gotowane i gotowane na parze, wszelkie niskotłuszczowe produkty mleczne, niegazowana woda mineralna będą tylko korzystne.
Jeśli zabieg wykonano metodą otwartą lub przy użyciu sprzętu laparoskopowego, na ciele pozostają rany po nacięciach i nakłuciach, które wymagają leczenia antyseptycznego nadtlenkiem wodoru lub zielenią brylantową, wymiany opatrunków i bandaży, zdjęcia szwów po dobrym zagojeniu się rany. Po zabiegu otwartym pacjent może pozostać w szpitalu przez ponad tydzień, w tym czasie rana jest monitorowana przez personel medyczny. Po czasie spędzonym w szpitalu będziesz musiał sam monitorować gojącą się ranę. Jeśli wystąpi silny ból, lekarz przepisze środki przeciwbólowe
W tym okresie mężczyzna będzie musiał ograniczyć swoją aktywność fizyczną. Przez kilka dni po operacji nie będzie mu wolno wstawać z łóżka ani nadmiernie obciążać mięśni miednicy. Zasadniczo ograniczenie aktywności fizycznej (przez 1,5 miesiąca nie można uprawiać sportu, poruszać się aktywnie, podnosić ciężarów ani uprawiać seksu) jest istotne w przypadku wszystkich rodzajów operacji. Ale po laparoskopii pacjent może wstać z łóżka po 1-2 dniach, a po metodach nieinwazyjnych nawet tego samego dnia lub następnego dnia po operacji.
Aby zapobiec powikłaniom infekcyjnym, pacjentom przepisuje się antybiotykoterapię o szerokim spektrum działania w okresie pooperacyjnym. Czas trwania antybiotykoterapii wynosi 1-2 tygodnie. Po leczeniu laserowym, które minimalizuje ryzyko infekcji, antybiotyki nie są wymagane, ale lekarze wolą grać bezpiecznie. Ponadto antybiotykoterapia zmniejsza ryzyko rozwoju procesów zapalnych, które są bardzo niekorzystne w okresie rekonwalescencji.
Aby zmniejszyć obciążenie mięśni dna miednicy i zapobiec krwawieniu, pacjenci będą musieli monitorować wypróżnienia, unikając zaparć. Osoby z problemami trawiennymi mogą potrzebować środków przeczyszczających, które powinien przepisać lekarz prowadzący. Zasadniczo przyjmowanie jakichkolwiek leków przez kilka dni po operacji powinno być uzgodnione z lekarzem prowadzącym, zwłaszcza jeśli mówimy o lekach, które wpływają na cechy krwi.
W pierwszych dniach po operacji nie zaleca się wykonywania gwałtownych ruchów, wyskakiwania z łóżka ani kucania. Jednak hipodynamia również nie przyczyni się do przywrócenia funkcji narządów. Po opuszczeniu szpitala pacjentom zaleca się codzienne spacery na świeżym powietrzu, umiarkowaną aktywność fizyczną i specjalne ćwiczenia w celu przywrócenia tonusu narządów moczowych.
Częstym powikłaniem po zabiegu resekcji prostaty jest nietrzymanie moczu. Aby przywrócić zdolność skurczową zwieracza cewki moczowej, należy go wytrenować za pomocą specjalnych ćwiczeń. Może być nawet konieczne poddanie się specjalistycznemu kursowi leczenia lub skorzystanie z zabiegu chirurgicznego w celu wyeliminowania skutków.
Aby powrót do zdrowia był szybszy i skuteczniejszy, mężczyźni będą musieli przestrzegać zdrowego stylu życia. Dla wielu jest to świetna okazja, aby porzucić złe nawyki i zacząć nowe życie.
Opinia o operacji
Mężczyźni, z ich wrodzoną dumą i powściągliwością, nie lubią szczególnie rozmawiać o swoich problemach, zwłaszcza jeśli chodzi o funkcje seksualne i delikatną kwestię oddawania moczu. Z tego powodu nie spieszą się, aby podzielić się swoim żalem z lekarzem, dopóki problem nie osiągnie skali wymagającej interwencji chirurgicznej. To również powód, dla którego w Internecie jest niewiele recenzji operacji resekcji prostaty. Kto chciałby powiedzieć całemu światu, że ma tak delikatny problem, który może wpłynąć na jego życie seksualne?!
Czasami jednak można znaleźć posty, w których mężczyźni dzielą się wynikami leczenia swoich znajomych. A byli pacjenci urologa w wieku 65-75 lat, którzy nie mają się czego wstydzić, mogą powiedzieć coś o skuteczności leczenia operacyjnego.
Należy od razu powiedzieć, że obaj z entuzjazmem wypowiadają się o chirurgicznej metodzie leczenia, uważając ją za najbardziej radykalną metodę leczenia problemu. Mimo możliwych powikłań i niuansów operacji, mężczyźni wyczerpani chorobą są gotowi zrobić wszystko, aby pozbyć się bólu i problemów z oddawaniem moczu. Nawet takie powikłanie jak nietrzymanie moczu nie zatrzymuje prawie nikogo.
Najwięcej pozytywnych opinii dotyczy leczenia laserowego (laserowego waporyzowania), ponieważ wykazuje minimalne ryzyko powikłań, takich jak krwawienie i obniżona funkcja erekcji, co jest ważne dla młodych mężczyzn. A nietrzymanie moczu w tym przypadku jest rzadkie. W przypadku enukleacji laserowej ryzyko powikłań w postaci nietrzymania moczu, zaburzeń erekcji, wytrysku wstecznego i niewielkiego krwawienia jest nieco wyższe i jest zbliżone do operacji TUR z użyciem pętli elektrycznej.
Mówiąc o wysokich kosztach operacji TUR i leczenia laserowego, wielu byłych pacjentów twierdzi, że kilkuletnia terapia farmakologiczna pochłonęła jeszcze więcej pieniędzy z ich kieszeni, mimo że wynik był negatywny.
Opinie pacjentów i ich znajomych potwierdza opinia lekarzy, którzy zauważają poprawę odpływu moczu i ogólnego stanu pacjentów po każdej operacji w leczeniu gruczołu krokowego. Zasadniczo, jeśli zostaną przeprowadzone wszystkie niezbędne badania i uwzględnione zostaną przeciwwskazania, mężczyźni dobrze znoszą operację, niezależnie od metody, jaką wykonano. Inną kwestią jest długość okresu rekonwalescencji, możliwe powikłania i ślady kosmetyczne na ciele.
Za najbardziej budżetową operację uważa się operację nadłonową metodą otwartą, ale ona również daje najwięcej powikłań i nawrotów, ma dużą liczbę przeciwwskazań, a rekonwalescencja po niej trwa kilka miesięcy (nawet pół roku), podczas gdy po innych operacjach mężczyzna wraca całkowicie do normalnego życia po 1,5 miesiąca. Mimo taniości, niewielu mężczyzn decyduje się na ryzyko utraty erekcji, która często pozostaje upośledzona po operacji otwartej.
Istnieje niewiele skutków ubocznych po operacji laparoskopowej. Nietrzymanie moczu zwykle ustępuje samoistnie w ciągu sześciu miesięcy, zaburzenia erekcji mogą być obserwowane tymczasowo, poważne krwawienie jest niezwykle rzadkie.
Operacja TUR, podobnie jak leczenie laserowe, daje najlepsze długoterminowe rezultaty, chociaż prawdopodobieństwo nietrzymania moczu po dostępie przez cewkę moczową nadal pozostaje wysokie. Jednak opinii o powikłaniach w Internecie jest znacznie mniej niż podziękowań lekarzy za dobry efekt po operacji, co wskazuje na wysoką skuteczność metody. Ostatecznie wiele zależy od wieku pacjenta (im starszy pacjent, tym trudniej przywrócić napięcie zwieraczy), terminowości szukania pomocy (rozmiar prostaty stopniowo wzrasta, a im jest większy, tym operacja będzie dłuższa i tym większe ryzyko powikłań), cech ciała mężczyzny i istniejących patologii.
Resekcja prostaty jest uważana za precyzyjną operację anatomiczną i wymaga wysokich kompetencji lekarza w tej dziedzinie. Ale nawet wiedza z zakresu medycyny, anatomii i chirurgii nie pomoże, jeśli lekarz nie będzie wiedział, jak prawidłowo obchodzić się z instrumentami niezbędnymi do wykonania określonego rodzaju operacji. Aby wynik był godny, a liczba powikłań była minimalna, konieczne jest odpowiedzialne podejście do wyboru kliniki i chirurga, który wykona operację, ponieważ od tego zależy zdrowie mężczyzn i ich postrzeganie jako mężczyzn w przyszłości. Ryzyko jest szlachetną sprawą, ale nie wtedy, gdy chodzi o życie i zdrowie człowieka.


 [
[