Ekspert medyczny artykułu
Nowe publikacje
Płyn w jamie osierdziowej: co oznacza, dopuszczalne normy
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
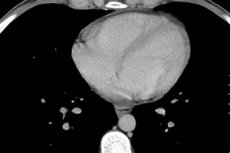
Serce jest naszym motorem życia, którego praca zależy od wielu czynników, w tym biologicznych procesów wewnętrznych. Czasami przyczyną bólu i dyskomfortu w okolicy serca jest płyn w osierdziu, który otacza serce ze wszystkich stron. A przyczyną złego samopoczucia jest ucisk serca przez płyn lub proces zapalny zlokalizowany w tkankach mięśnia sercowego lub osierdzia.
Epidemiologia
Według statystyk około 45% wszystkich zapaleń osierdzia ma charakter wirusowy, w leczeniu którego priorytetem jest zwiększenie odporności (witaminy, immunostymulanty), podczas gdy bakterie, do zwalczania których stosuje się antybiotyki, wywołują procesy zapalne w osierdziu tylko w 15% epizodów choroby. Najrzadszymi typami patologii są grzybicze i pasożytnicze zapalenie osierdzia.
Przyczyny płyn osierdziowy
Spróbujmy konkretnie zrozumieć, jakie stany i patologie mogą powodować zwiększenie objętości płynu w osierdziu, który obecnie jest uważany nie za środek smarujący podczas tarcia serca, ale za czynnik zagrażający życiu.
Najczęstszą przyczyną gromadzenia się niezapalnego płynu w osierdziu jest zespół obrzękowy. Nie jest to choroba, ale objaw, który może towarzyszyć następującym procesom patologicznym i niepatologicznym:
- wrodzone zapalenie uchyłków lewej komory serca,
- niewydolność serca,
- patologie układu wydalniczego, w szczególności nerek,
- zaburzenie, w którym występuje bezpośrednia komunikacja między dwiema warstwami osierdzia,
- stany niedoboru, takie jak anemia,
- stan wyczerpania organizmu,
- guzy śródpiersia, obrzęk śluzowaty,
- zaburzenia metaboliczne tkanek ciała,
- różne patologie zapalne,
- urazy z towarzyszącym obrzękiem tkanek,
- reakcje alergiczne.
Czasami rozwój wodoosierdzia może być konsekwencją przyjmowania leków rozszerzających naczynia krwionośne lub powikłaniem radioterapii.
Czynniki ryzyka
Ciąża i podeszły wiek mogą być uważane za czynniki ryzyka rozwoju patologii.
Za najczęstsze przyczyny procesu zapalnego w osierdziu ( pericarditis ) uważa się gruźlicę i reumatyczne uszkodzenie narządu. Mówimy o reakcji infekcyjno-alergicznej, w wyniku której powstaje duża ilość wysięku.
Czynniki ryzyka w tym przypadku można wziąć pod uwagę:
- choroby bakteryjne, wirusowe i grzybicze: szkarlatyna, ostre wirusowe infekcje dróg oddechowych, HIV, zapalenie płuc, zapalenie opłucnej, zapalenie wsierdzia, drożdżyca itp.,
- obecność pasożytów w organizmie ( zakażenie echinokokowe, toksoplazmoza itp.),
- patologie alergiczne, w tym alergie pokarmowe i lekowe,
- choroby autoimmunologiczne ( reumatoidalne zapalenie stawów, toczeń rumieniowaty, twardzina układowa, zapalenie skórno-mięśniowe itp.),
- procesy autoimmunologiczne ( gorączka reumatyczna itp.),
- przewlekła niewydolność serca,
- choroby zapalne błon serca ( zapalenie mięśnia sercowego, zapalenie wsierdzia),
- jakiekolwiek urazy serca (penetrujące i niepenetrujące),
- rak i radioterapia,
- wrodzone i nabyte patologie rozwoju osierdzia (obecność w nim torbieli i uchyłków),
- zaburzenia hemodynamiczne, zespół obrzękowy,
- choroby układu hormonalnego i zaburzenia metaboliczne ( otyłość sercowa, zaburzenia metabolizmu glukozy i cukrzyca, niedoczynność tarczycy ).
Jak już wspomnieliśmy, płyn w osierdziu może gromadzić się na skutek ran kłutych serca, ale taka sama sytuacja może wystąpić również po zabiegu operacyjnym na tym narządzie, w wyniku powikłań pooperacyjnych (stanu zapalnego).
Szczególnym urazem dla serca jest zawał mięśnia sercowego, który może również wystąpić z powikłaniami zapalnymi i wywołać wzrost poziomu płynu w worku osierdziowym. To samo można powiedzieć o niedokrwiennych (martwiczych) zmianach w mięśniu sercowym.
Jeśli przyjrzeć się uważnie, można dostrzec wiele zbieżności w przyczynach zapalenia osierdzia i wodonercza. Teoretycznie druga patologia jest rodzajem niezakaźnego zapalenia osierdzia, ponieważ przekrwienie w osierdziu w każdym przypadku wywołuje w nim procesy patologiczne typu zapalnego.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogeneza
Ze szkolnej biologii wiadomo, że nasze serce rodzi się w „koszulce”. Nazwa tej „koszulki” to osierdzie, składa się ono z gęstych tkanek fizjologicznych i pełni funkcję ochronną.
Osierdzie nazywane jest również workiem osierdziowym, w którym serce czuje się komfortowo i może pracować bez przerwy. Worek osierdziowy składa się z dwóch warstw (blaszek): trzewnej lub zewnętrznej i ściennej (wewnętrznej), które mogą się przesuwać względem siebie.
Serce, jako ruchomy narząd mięśniowy, jest w ciągłym ruchu (jego ściany kurczą się i pompują krew jak pompa). W takich warunkach, gdyby nie było wokół niego osierdzia, mogłoby się ono przesunąć, co prowadziłoby do załamania naczyń i zaburzenia krążenia krwi.
Ponadto osierdzie chroni serce przed rozszerzeniem pod wpływem dużego obciążenia narządu. Uważa się, że jest to również bariera ochronna zapobiegająca przedostawaniu się infekcji do tkanki serca podczas zapalenia narządów wewnętrznych.
Ale równie ważną funkcją osierdzia jest zapobieganie tarciu wysoce ruchomego serca o pobliskie nieruchome struktury klatki piersiowej. Aby serce nie doświadczało tarcia o samo osierdzie i pobliskie narządy, między jego warstwami znajduje się niewielka ilość płynu.
Tak więc w worku osierdziowym zawsze znajduje się płyn, ale normalnie jego ilość, według różnych źródeł, nie powinna przekraczać 20-80 ml. Zazwyczaj liczba ta ogranicza się do 30-50 ml, a zwiększenie objętości wysięku osierdziowego do 60-80 ml uważa się za patologię. Ale jeśli przy takiej ilości wolnego płynu o lekko żółtawym zabarwieniu człowiek czuje się zdrowy i nie ma żadnych podejrzanych objawów, nie ma powodu do obaw.
Inaczej jest, gdy płyn w worku osierdziowym gromadzi się w umiarkowanych i dużych ilościach. Może to być 100-300 ml lub 800-900 ml. Gdy wskaźnik jest bardzo wysoki i sięga 1 litra, mówimy o bardzo zagrażającym życiu stanie zwanym tamponadą serca (ucisk serca przez płyn gromadzący się w worku osierdziowym).
Ale skąd bierze się nadmiar płynu w osierdziu? Oczywiste jest, że w kontekście absolutnego zdrowia jest to niemożliwe. Płyn w osierdziu jest stale odnawiany, wchłaniany przez warstwy osierdzia, a jego ilość pozostaje mniej więcej stała. Zwiększenie jego objętości jest możliwe tylko w dwóch przypadkach:
- w przypadku zaburzeń metabolicznych w tkankach osierdzia, w wyniku których następuje zmniejszenie wchłaniania przesięku,
- dodanie wysięku zapalnego do istniejącego płynu niezapalnego.
W pierwszym przypadku mówimy o chorobach związanych z zaburzeniami hemodynamicznymi, rozwojem zespołu obrzękowego lub krwotocznego, procesami nowotworowymi, w wyniku których w jamie osierdziowej gromadzi się przezroczysty płyn, który zawiera ślady komórek nabłonkowych, białka i cząstek krwi. Ten stan patologiczny nazywa się zwykle hydropericardium.
Pojawienie się wysięku zapalnego najczęściej wiąże się z wnikaniem zakażenia do osierdzia poprzez krew i limfę, jeśli w organizmie znajdowało się już ognisko zapalenia ropnego. W tym przypadku mówimy o patologii zakaźnej i zapalnej zwanej „zapaleniem osierdzia”, które ma kilka różnych postaci.
Ale stan zapalny w osierdziu może być również niezakaźny. Obserwuje się to w procesach nowotworowych z przerzutami w okolicy serca, gdy proces rozprzestrzenia się z pobliskich tkanek (na przykład w zapaleniu mięśnia sercowego), zaburzeniach metabolicznych w tkankach osierdzia i urazach osierdzia (uderzenie w okolicę serca, rana, kłucie).
Objawy płyn osierdziowy
Obraz kliniczny zapalenia osierdzia, w którym nadmiar płynu gromadzi się w osierdziu, może się różnić w zależności od przyczyny i ilości przesięku/wysięku. Samo zapalenie osierdzia nie występuje. Działa jako powikłanie patologii lub urazów już obecnych w organizmie, więc nie ma potrzeby mówić o konkretnych objawach.
Bardzo często pacjent nawet nie podejrzewa, że w jego osierdziu gromadzi się płyn, czyli nie myśli o takiej przyczynie pogorszenia stanu zdrowia, podejrzewając patologie układu sercowo-naczyniowego, przeziębienia i choroby układu oddechowego, choroby nerek. To właśnie z tymi problemami zwracają się do terapeuty, ale badania diagnostyczne pokazują, że objawy, które się pojawiły, są już późnymi objawami chorób, czyli ich powikłaniami.
Z jakimi więc dolegliwościami może zgłosić się do lekarza pacjent ze zwiększoną objętością płynu osierdziowego?
- duszność zarówno w spoczynku, jak i podczas wysiłku,
- dyskomfort za mostkiem, który jest szczególnie wyraźnie odczuwalny, gdy osoba pochyla się do przodu,
- ból w okolicy serca o różnym nasileniu, związany z uciskiem na narząd, ból może promieniować do pleców, barku, szyi, lewego ramienia,
- uczucie ucisku w klatce piersiowej, miażdżące uczucie,
- trudności w oddychaniu, ataki duszności, uczucie braku powietrza,
- zespół obrzękowy, który jest szczególnie widoczny na twarzy, kończynach górnych i dolnych,
- obniżone ciśnienie skurczowe i zwiększone ciśnienie żylne, obrzęk żył na szyi,
- objawy tachykardii, arytmii,
- nieproduktywny, szczekający kaszel, który nie przynosi ulgi,
- chrypliwy głos,
- wzmożone pocenie się, zwłaszcza na tle gruźlicy,
- powiększona wątroba i ból w prawym podżebrzu,
- problemy z przechodzeniem pokarmu przez przełyk na skutek ucisku przez powiększone osierdzie,
- częste czkawki będące wynikiem ucisku nerwu przeponowego,
- bladoniebieska skóra, będąca wynikiem zaburzeń krążenia (ucisk serca przez wysięk i wysięk osierdziowy prowadzi do zaburzenia jego funkcji skurczowej),
- utrata apetytu i związana z tym utrata masy ciała.
Oczywiste jest, że pacjenci mogą skarżyć się na pogorszenie ogólnego stanu, osłabienie, bóle głowy i mięśni, ale tylko niektórzy pacjenci doświadczają takich objawów. Jednak gorączka, spowodowana wzrostem temperatury ciała z powodu stanu zapalnego, występuje w większości przypadków szukania pomocy lekarskiej z dyskomfortem związanym z gromadzeniem się płynu w osierdziu, szczególnie w przypadkach zmian zakaźnych. Te dolegliwości można uznać za niespecyficzne pierwsze objawy stanu zapalnego, który następnie powoduje przepełnienie osierdzia płynem.
Natomiast duszność, ból serca, wahania tętna i ciśnienia krwi mogą bezpośrednio wskazywać na to, że płyn w osierdziu zakłóca pracę serca.
Ważne jest, aby wiedzieć, że zapalenie osierdzia może mieć nie tylko charakter zakaźny lub niezakaźny, ostry lub przewlekły, występuje w kilku odmianach, które różnią się przebiegiem i ilością płynu w osierdziu.
W ostrej postaci może wystąpić suche (znane również jako włóknikowe) i wysiękowe zapalenie osierdzia. W pierwszym przypadku włóknik z surowiczej błony serca wycieka do jamy osierdziowej, co jest spowodowane jej przepełnieniem krwią. W tym przypadku w osierdziu znajdują się tylko ślady płynu. W wysiękowym zapaleniu osierdzia wolny płyn w osierdziu znajduje się w dużych ilościach.
Wysięk osierdziowy może mieć postać półpłynnego wysięku w procesach zapalnych i zaburzeniach hemodynamicznych, krwistego płynu (worki krwotoczne) w przypadku ran, gruźlicy lub pęknięcia tętniaka, a także płynu zmieszanego z ropą w przypadku zmian zakaźnych.
Wysiękowe zapalenie osierdzia może trwać długo, stając się przewlekłe po 6 miesiącach. Niewielka ilość płynu w osierdziu (80-150 ml) może nie powodować wyraźnych objawów choroby, a pacjent może myśleć, że już wyzdrowiał. Jednak po pewnym czasie proces zapalny pod wpływem różnych czynników może się nasilić, a zwiększony poziom płynu w osierdziu wywoła nieprzyjemne objawy, które są również zupełnie niebezpieczne.
Jeśli w worku osierdziowym zgromadzi się dużo płynu, który zaczyna mocno uciskać serce, w wyniku czego jego praca zostaje zaburzona, mówimy o tamponadzie serca. W tym przypadku dochodzi do niewystarczającego rozluźnienia komór serca i nie radzą sobie one z pompowaniem wymaganej objętości krwi. Wszystko to prowadzi do pojawienia się objawów ostrej niewydolności serca:
- silne osłabienie, spadek ciśnienia krwi (omdlenie, utrata przytomności ),
- nadpotliwość (intensywne wydzielanie zimnego potu),
- silny ucisk i uczucie ciężkości w klatce piersiowej,
- szybki puls,
- poważna duszność,
- wysokie ciśnienie żylne, objawiające się powiększeniem żyły szyjnej,
- nadmierne pobudzenie psychiczne i fizyczne,
- oddech jest szybki, ale płytki, niemożność wzięcia głębokiego oddechu,
- pojawienie się lęku, strachu przed śmiercią.
Po osłuchaniu pacjenta stetoskopem lekarz stwierdza słabe i stłumione tony serca, występowanie trzasków i szmerów w sercu (obserwowanych w określonej pozycji ciała pacjenta), co jest typowe dla zapalenia osierdzia, występującego z tamponadą serca lub bez niej.
Płyn osierdziowy u dzieci
Jakkolwiek dziwnie to brzmi, nadmiar płynu w osierdziu może pojawić się nawet u nienarodzonego dziecka. Niewielkie nagromadzenie wysięku osierdziowego, jako objaw hiperkinetycznej reakcji układu sercowo-naczyniowego, może wskazywać na rozwój łagodnej do umiarkowanej anemii. W przypadku ciężkiej anemii ilość przesięku może znacznie przekraczać wartości prawidłowe, co jest objawem zagrażającym życiu dziecka.
Ale płyn w worku osierdziowym płodu może również tworzyć się w wyniku zaburzeń w rozwoju tkanek lewej komory serca. W tym przypadku w górnej części serca po stronie lewej komory występuje uwypuklenie ścian - uchyłek, który zakłóca odpływ wysięku osierdziowego (hydropericardium). Przesięk gromadzi się między warstwami worka osierdziowego i po pewnym czasie może doprowadzić do rozwoju tamponady serca.
Podczas badania USG kobiety ciężarnej można wykryć patologie w rozwoju serca płodu oraz obecność dużej ilości płynu wokół niego.
Zapalenie osierdzia u dziecka można zdiagnozować we wczesnym dzieciństwie. Najczęściej choroba występuje na tle wcześniejszych infekcji wirusowych, na tle reumatyzmu i rozproszonych (pospolitych) chorób tkanki łącznej. Ale całkiem możliwe są również niespecyficzne formy zapalenia osierdzia spowodowane zakażeniem grzybiczym, zatruciem organizmu z powodu choroby nerek, niedoborem witamin, terapią hormonalną itp. U niemowląt patologia często rozwija się na tle zakażenia bakteryjnego (gronkowce, paciorkowce, meningokoki, pneumokoki i inne rodzaje patogenów).
Bardzo trudno jest rozpoznać chorobę u niemowląt, zwłaszcza jeśli mówimy o suchej postaci zapalenia osierdzia. Ostre zapalenie osierdzia zawsze zaczyna się od wzrostu temperatury ciała, co nie jest specyficznym objawem, przyspieszonego tętna i bólu, co można rozpoznać po częstych epizodach lęku i płaczu u dziecka.
Starsze dzieci z niewielką ilością płynu w osierdziu będą się skarżyć na ból w klatce piersiowej po lewej stronie, który nasila się, gdy dziecko próbuje wziąć głęboki oddech. Ból może się nasilać przy zmianie pozycji ciała, na przykład przy pochylaniu się. Często ból promieniuje do lewego ramienia, więc skargi mogą brzmieć dokładnie tak.
Za szczególnie niebezpieczne uważa się wysiękowe (efusywne) zapalenie osierdzia, w którym ilość płynu w osierdziu szybko wzrasta i może osiągnąć poziom krytyczny wraz z rozwojem tamponady serca. U niemowlęcia objawy patologii można rozważyć:
- zwiększone ciśnienie śródczaszkowe,
- znaczne wypełnienie żył ręki, łokcia i szyi, które stają się wyraźnie widoczne i wyczuwalne, co wyklucza się już we wczesnym wieku,
- pojawienie się wymiotów,
- osłabienie mięśni tylnej części głowy,
- wypukłe ciemiączko.
Nie można nazwać tych objawów konkretnymi, są one jednak ważne dla rozpoznania problemu zdrowotnego u dziecka, które nie potrafi jeszcze mówić o innych objawach choroby.
Ostre stadium wysiękowego zapalenia osierdzia u starszego dziecka objawia się dusznością, tępym bólem w okolicy serca i pogorszeniem ogólnego stanu. Podczas ataków bólu dziecko próbuje siedzieć i pochylać się, przechylając głowę do klatki piersiowej.
Mogą pojawić się następujące objawy: szczekający kaszel, chrypka, spadek ciśnienia krwi, nudności z wymiotami, czkawka, ból brzucha. Charakterystyczne jest pojawienie się paradoksalnego tętna ze zmniejszonym wypełnieniem żył przy wejściu.
Jeśli mówimy o tamponadzie serca, to występuje nasilenie duszności, pojawia się uczucie braku powietrza i strachu, skóra dziecka staje się bardzo blada, pojawia się na niej zimny pot. Jednocześnie obserwuje się zwiększoną pobudliwość psychoruchową. Jeśli nie zostaną podjęte pilne działania, dziecko może umrzeć z powodu ostrej niewydolności serca.
Przewlekłe wysiękowe zapalenie osierdzia o dowolnej etiologii u dziecka charakteryzuje się pogorszeniem ogólnego stanu i ciągłym osłabieniem. Dziecko szybko się męczy, ma duszność i dyskomfort w klatce piersiowej, szczególnie podczas poruszania się, ćwiczeń, uprawiania sportu.
Komplikacje i konsekwencje
Zatory w worku osierdziowym i toczące się w nim procesy zapalne, którym towarzyszy zwiększenie objętości płynu w osierdziu, nie mogą przejść bez śladu, objawiając się jedynie pogorszeniem ogólnego stanu pacjenta, pojawieniem się duszności i bólu za mostkiem.
Po pierwsze, zwiększając objętość, płyn coraz bardziej naciska na serce, utrudniając mu pracę. A ponieważ serce jest organem odpowiedzialnym za dopływ krwi do całego ciała, zaburzenia w jego pracy są obarczone zaburzeniami krążenia. Krew z kolei jest uważana za główne źródło pożywienia dla komórek, zaopatruje je również w tlen. Krążenie krwi jest zaburzone, a różne ludzkie organy zaczynają cierpieć z głodu, ich funkcjonalność zostaje zaburzona, co pociąga za sobą pojawienie się innych objawów, na przykład przejawów zatrucia, znacznie obniżających jakość życia człowieka.
Po drugie, gromadzenie się wysięku zapalnego jest obarczone rozwojem procesu bliznowato-zrostowego. W tym przypadku nie tyle samo osierdzie może ucierpieć z powodu przerostu tkanki włóknistej i zagęszczenia jego płatów przez gromadzenie się wapnia, co serce, które nie jest w stanie zapewnić wystarczającego wypełnienia komór krwią w okresie rozkurczu. W rezultacie dochodzi do rozwoju zastoju żylnego, co powoduje zwiększone ryzyko powstawania zakrzepów.
Proces zapalny może również rozprzestrzenić się na mięsień sercowy, powodując w nim zmiany zwyrodnieniowe. Ta patologia nazywana jest myopericarditis. Rozprzestrzenianie się procesu adhezyjnego jest obarczone zrostem serca z pobliskimi narządami, w tym tkankami przełyku, płuc, klatki piersiowej i kręgosłupa.
Zastój płynu w osierdziu, zwłaszcza przy dużej ilości krwi, może doprowadzić do zatrucia organizmu produktami jego rozpadu, w wyniku czego znowu cierpią różne narządy, a przede wszystkim narządy wydalnicze (nerki).
Ale najniebezpieczniejszym stanem w przebiegu wysiękowego zapalenia osierdzia i wodniaka osierdzia z szybkim zwiększeniem objętości płynu w osierdziu jest stan tamponady serca, który w przypadku braku pilnego skutecznego leczenia prowadzi do zgonu pacjenta.
Diagnostyka płyn osierdziowy
Płyn osierdziowy nie jest uważany za stan patologiczny, jeśli jego ilość nie przekracza ogólnie przyjętych norm. Ale gdy tylko objętość wysięku stanie się tak duża, że zacznie powodować objawy niewydolności serca i innych pobliskich narządów, nie można zwlekać.
Ponieważ objawy zapalenia osierdzia mogą przypominać różne choroby, pacjenci szukają porady u lekarza rodzinnego, który po badaniu fizykalnym, wywiadzie i wysłuchaniu pacjenta kieruje go do kardiologa. Objawy, które pacjenci wymienią, niewiele powiedzą o prawdziwej przyczynie dolegliwości, ale mogą naprowadzić lekarza na właściwy trop, ponieważ większość z nich nadal wskazuje na problemy z sercem.
Stukanie i słuchanie serca pomoże potwierdzić przypuszczenie. Stukanie pokaże wzrost granic serca, a słuchanie pokaże słabe i stłumione bicie serca, co wskazuje na ograniczony ruch struktur serca z powodu jego ucisku.
Przeprowadzenie badań laboratoryjnych krwi i moczu pomoże ocenić charakter istniejących problemów zdrowotnych, ustalić przyczynę i rodzaj zapalenia osierdzia oraz ocenić intensywność stanu zapalnego. W tym celu zaleca się następujące badania: kliniczne i immunologiczne badania krwi, biochemię krwi, ogólną analizę moczu.
Ale ani badanie fizykalne ze słuchem, ani badania laboratoryjne nie pozwalają na postawienie dokładnej diagnozy, ponieważ nie pozwalają ocenić obecności płynu w osierdziu i jego objętości, a także określić, co dokładnie wiąże się z zaburzeniem pracy serca. Problem ten rozwiązuje diagnostyka instrumentalna, której wiele metod pozwala ocenić sytuację w najdrobniejszych szczegółach.
Za główną metodę pozwalającą określić nie tylko obecność płynu w worku osierdziowym, ale także jego poziom uważa się echokardiogram (Echokardiogram). Takie badanie pozwala na identyfikację nawet minimalnej ilości przesięku (od 15 ml), wyjaśnienie zmian w czynności ruchowej struktur serca, pogrubienia warstw worka osierdziowego, zrostów w okolicy serca i jego zespolenia z innymi narządami.
Określenie ilości płynu w osierdziu metodą echokardiografii
Zwykle warstwy osierdzia nie stykają się ze sobą. Ich rozbieżność nie powinna przekraczać 5 mm. Jeśli EchoCG wykaże rozbieżność do 10 mm, mówimy o początkowym stadium zapalenia osierdzia, od 10 do 20 mm – stadium umiarkowane, powyżej 20 – ciężkie.
Przy określaniu cech ilościowych płynu w worku osierdziowym za nieznaczną objętość uważa się objętość mniejszą niż 100 ml, do pół litra za umiarkowaną, a powyżej 0,5 l za dużą. W przypadku dużego nagromadzenia wysięku obowiązkowe jest nakłucie worka osierdziowego, które wykonuje się pod kontrolą echokardiografii. Część wypompowanego płynu poddaje się badaniu mikrobiologicznemu i cytologicznemu, co pomaga określić jego charakter (przesięk ma mniejszą gęstość i nieznaczną zawartość białka), obecność czynnika zakaźnego, ropy, krwi, komórek złośliwych.
Jeśli u płodu zostanie wykryty płyn w worku osierdziowym, wykonuje się nakłucie bez czekania na narodziny dziecka. Ten skomplikowany zabieg musi być wykonywany ściśle pod kontrolą USG, ponieważ istnieje duże ryzyko uszkodzenia matki lub jej nienarodzonego dziecka. Zdarzają się jednak przypadki, gdy płyn w jamie osierdziowej znika samoistnie i nakłucie nie jest wymagane.
Elektrokardiogram (EKG) może również dostarczyć pewnych informacji o patologii, ponieważ wysiękowe i przewlekłe zapalenie osierdzia zmniejsza aktywność elektryczną mięśnia sercowego. Fonokardiografia może dostarczyć informacji o szmerach serca niezwiązanych z jego pracą oraz o oscylacjach o wysokiej częstotliwości wskazujących na gromadzenie się płynu w osierdziu.
Wysiękowe zapalenie osierdzia i wodoosierdzie z objętością płynu większą niż 250 ml są rozpoznawane na zdjęciu rentgenowskim przez zwiększenie rozmiaru i zmianę sylwetki serca, niejasne określenie jego cienia. Zmiany w osierdziu można zaobserwować podczas badania USG, tomografii komputerowej lub rezonansu magnetycznego klatki piersiowej.
Diagnostyka różnicowa
Ponieważ płyn osierdziowy nie pojawia się przypadkowo, a jego pojawienie się wiąże się z pewnymi patologiami, dużą rolę przypisuje się diagnostyce różnicowej, która pozwala na ustalenie przyczyny intensywnego wysięku osierdziowego. Ostre zapalenie osierdzia w swoich objawach może przypominać ostry zawał mięśnia sercowego lub ostre zapalenie mięśnia sercowego. Bardzo ważne jest różnicowanie tych patologii od siebie, aby leczenie przepisane zgodnie z rozpoznaniem było skuteczne.
 [ 39 ]
[ 39 ]
Leczenie płyn osierdziowy
Jak już wiemy, w worku osierdziowym zawsze znajduje się płyn, a niewielki wzrost jego poziomu raczej nie wpłynie na zdrowie pacjenta. Lekarz może odkryć takie zmiany przypadkiem, po czym będzie chciał przez jakiś czas obserwować pacjenta. Jeśli ilość płynu wzrasta, ale pozostaje nieznaczna, należy ustalić przyczynę prowadzącą do gromadzenia się wysięku. Leczenie będzie przede wszystkim ukierunkowane na inaktywację czynnika, który spowodował patologiczne nawodnienie.
Miejsce leczenia pacjenta zależy od stopnia zaawansowania patologii. Zaleca się leczenie ostrego zapalenia osierdzia w warunkach szpitalnych. Powinno to pomóc uniknąć tamponady serca. Łagodne formy patologii z umiarkowaną ilością przesięku lub wysięku są leczone ambulatoryjnie.
Ponieważ zapalenie osierdzia jest procesem zapalnym, aby zmniejszyć wydzielanie wysięku, konieczne jest najpierw zahamowanie stanu zapalnego. W większości przypadków można to zrobić za pomocą niehormonalnych leków przeciwzapalnych (NLPZ). Spośród nich najpopularniejszym lekiem jest ibuprofen, który pomaga złagodzić gorączkę i stan zapalny, ma pozytywny wpływ na przepływ krwi i jest dobrze tolerowany przez większość pacjentów.
Jeśli przyczyną gromadzenia się płynu w osierdziu jest niedokrwienie serca, skuteczniejsze będzie leczenie diklofenakiem, aspiryną i innymi lekami na bazie kwasu acetylosalicylowego, który zmniejsza lepkość krwi. Dopuszczalne jest również stosowanie indometacyny, ale lek ten może powodować różne skutki uboczne i powikłania, dlatego można go stosować tylko w skrajnych przypadkach.
Jeśli stosowanie niesteroidowych leków przeciwzapalnych (NLPZ) nie daje oczekiwanego efektu lub jest z jakichś przyczyn niemożliwe, stosuje się leczenie przeciwzapalne za pomocą leków sterydowych (najczęściej prednizolonu).
Zapaleniu osierdzia, w miarę zwiększania się płynu, towarzyszy zespół bólowy, który łagodzi się za pomocą konwencjonalnych środków przeciwbólowych (Analgin, Tempalgin, Ketanov itp.). W celu zwalczania zespołu obrzękowego stosuje się leki moczopędne (najczęściej Furosemid). Natomiast w celu utrzymania równowagi witaminowo-mineralnej leki moczopędne uzupełnia się preparatami potasowymi (np. Asparkam) i witaminami.
Oprócz rozwiązania problemu stanu zapalnego i płynu w osierdziu, leczy się chorobę podstawową. Jeśli jest to infekcja, to obowiązkowa jest antybiotykoterapia systemowa. Przepisywane są antybiotyki penicylinowe i cefalosporynowe; w ciężkich zakażeniach ropnych preferowane są fluorochinolony. Ze względu na oporność wielu szczepów patogenów na działanie konwencjonalnych antybiotyków, w terapii coraz częściej stosuje się nowe rodzaje leków przeciwdrobnoustrojowych, na które większość bakterii jest wrażliwa (jednym z tych leków jest wankomycyna).
Najlepiej, aby po nakłuciu worka osierdziowego wykonano badanie płynu w celu określenia rodzaju patogenu i jego oporności na przepisane antybiotyki.
Jeśli na tle gruźlicy rozwija się wysiękowe zapalenie osierdzia, przepisuje się specjalne leki przeciwgruźlicze. W przypadku procesów nowotworowych skuteczne będą cytostatyki. W każdym przypadku leki przeciwhistaminowe pomogą zmniejszyć obrzęk i stan zapalny, ponieważ nawet reakcja organizmu na czynnik zakaźny jest uważana za alergiczną.
W ostrym zapaleniu osierdzia wskazane jest ścisłe leżenie w łóżku i lekkie jedzenie. Jeśli choroba ma przewlekły przebieg, zaleca się ograniczenie aktywności fizycznej i dietę w okresie zaostrzenia.
W przypadku uogólnienia procesu zapalnego wskazana jest hemodializa. W przypadku dużej objętości płynu w worku osierdziowym wykonuje się jego nakłucie (paracentezę), co jest jedynym sposobem bezpiecznego, niechirurgicznego usunięcia nadmiaru płynu. Nakłucie może być przepisane w przypadku tamponady serca, ropnej postaci zapalenia osierdzia, a także w przypadku, gdy 2-3 tygodnie leczenia zachowawczego nie doprowadziły do zmniejszenia ilości płynu między warstwami osierdzia. W przypadku stwierdzenia ropy w wysięku wykonuje się drenaż jamy osierdziowej z wprowadzeniem do niej antybiotyków.
W niektórych przypadkach nakłucie musi być wykonane więcej niż raz. Jeśli stanu zapalnego nie można zatrzymać, a płyn w osierdziu nadal się gromadzi pomimo wielokrotnych nakłuć, zaleca się leczenie chirurgiczne - perikardiektomię.
Leczenie fizjoterapeutyczne zapalenia osierdzia z wysiękiem nie jest wykonywane, ponieważ może jedynie pogorszyć sytuację. W okresie rehabilitacji możliwa jest terapia ruchowa i masaż leczniczy.
Podczas całego przebiegu leczenia ostrej postaci patologii pacjent musi znajdować się pod nadzorem personelu medycznego. Regularnie mierzy się ciśnienie tętnicze i żylne, monitoruje się wskaźniki tętna (pulsu). W przewlekłym przebiegu choroby pacjentowi zaleca się posiadanie własnego urządzenia do pomiaru ciśnienia krwi i tętna, co pozwoli mu samodzielnie monitorować swój stan.
Leki na zapalenie osierdzia
Leczenie hydropericardium, gdy w osierdziu gromadzi się niezapalny płyn, często nie wymaga specjalnego leczenia. Wystarczy usunąć czynniki prowokujące, a ilość płynu wraca do normy. Czasami choroba ustępuje samoistnie bez leczenia. W innych przypadkach pomagają leki obkurczające błonę śluzową (spironolakton, furosemid itp.).
Furosemid
Szybko działający środek moczopędny, często przepisywany na zespół obrzękowy związany z patologiami układu sercowo-naczyniowego. Nie obciąża nerek, co pozwala na jego stosowanie nawet w przypadku niewydolności nerek. Oprócz działania moczopędnego wspomaga rozszerzenie naczyń obwodowych, co umożliwia nie tylko złagodzenie obrzęków, ale także obniżenie wysokiego ciśnienia krwi.
Lek można przepisać zarówno w postaci tabletek (40 mg rano codziennie lub co drugi dzień), jak i zastrzyków. Maksymalna dopuszczalna dawka dobowa leku w tabletkach wynosi 320 mg. W takim przypadku lepiej jest przyjmować lek dwa razy dziennie. Odstęp między przyjmowaniem tabletek powinien wynosić 6 godzin.
Roztwór furosemidu można wstrzykiwać domięśniowo lub dożylnie (jako powolne wlewy). Praktykę tę stosuje się w przypadkach ciężkiego obrzęku i ryzyka tamponady serca. Gdy tylko obrzęk ustąpi, lek przyjmuje się doustnie. Obecnie lek podaje się raz na 2-3 dni. Dzienna dawka leku do wstrzykiwań może wynosić od 20 do 120 mg. Częstotliwość podawania wynosi 1-2 razy dziennie.
Terapię iniekcyjną lekiem stosuje się nie dłużej niż 10 dni, po czym pacjentowi podaje się tabletki aż do ustabilizowania się stanu.
Mimo że ciąża jest uważana za jeden z czynników ryzyka rozwoju hydropericarditis, lekarze nie zalecają stosowania leku w pierwszej połowie ciąży. Faktem jest, że leki moczopędne pomagają usunąć z organizmu potas, sód, chlor i inne niezbędne dla organizmu elektrolity, co może negatywnie wpłynąć na rozwój płodu, którego główne układy formują się właśnie w tym okresie.
Leku nie należy również stosować przy niedoborze potasu w organizmie (hipokaliemia), śpiączce wątrobowej, krytycznym stadium niewydolności nerek, niedrożności dróg moczowych (stenoza, kamica moczowa itp.).
Przyjmowanie leku może powodować następujące nieprzyjemne objawy: nudności, biegunka, spadek ciśnienia krwi, przejściowa utrata słuchu, zapalenie tkanki łącznej nerek. Utrata płynów spowoduje pragnienie, zawroty głowy, osłabienie mięśni, depresję.
Działanie moczopędne może towarzyszyć następującym zmianom w organizmie: spadek poziomu potasu, wzrost zawartości mocznika we krwi (hiperurykemia), wzrost poziomu glukozy we krwi (hiperglikemia) itp.
Jeśli chodzi o proces zapalny w osierdziu, w wyniku którego między warstwami worka owodniowego gromadzi się duża ilość wysięku, leczenie obkurczające naczynia krwionośne i przeciwhistaminowe uzupełnia się terapią przeciwzapalną (przyjmowaniem niesteroidowych leków przeciwzapalnych lub kortykosteroidów).
Ibuprofen
Niesteroidowy lek przeciwzapalny i przeciwreumatyczny, który pomaga obniżyć gorączkę i gorączkę (obniża temperaturę), zmniejsza obrzęk i stan zapalny oraz łagodzi łagodny do umiarkowanego ból. Czasami te efekty wystarczają do leczenia niezakaźnego zapalenia osierdzia.
Lek jest dostępny w postaci tabletek powlekanych i kapsułek przeznaczonych do stosowania doustnego. Lek należy przyjmować po posiłkach, aby zmniejszyć działanie drażniące NLPZ na błonę śluzową żołądka.
Lek Ibuprofen przepisuje się w ilości 1-3 tabletek na dawkę. Częstotliwość przyjmowania leku ustala lekarz i zwykle wynosi 3-5 razy dziennie. Dla dzieci poniżej 12 roku życia dawka obliczana jest jako 20 mg na każdy kilogram masy ciała dziecka. Dawkę dzieli się na 3-4 równe części i przyjmuje w ciągu dnia.
Maksymalna dawka dobowa leku dla dorosłych wynosi 8 tabletek po 300 mg, dla dzieci powyżej 12 lat – 3 tabletki.
Przeciwwskazania do stosowania leku to: indywidualna wrażliwość na lek lub jego składniki, ostra faza wrzodziejących zmian w przewodzie pokarmowym, choroby nerwu wzrokowego i niektóre zaburzenia widzenia, astma aspirynowa, marskość wątroby. Lek nie jest przepisywany w przypadku ciężkiej niewydolności serca, przewlekłego wysokiego ciśnienia krwi, hemofilii, słabej krzepliwości krwi, leukopenii, skazy krwotocznej, upośledzenia słuchu, zaburzeń przedsionkowych itp.
Dzieciom wolno przyjmować tabletki od 6 roku życia, kobietom w ciąży - do trzeciego trymestru ciąży. Możliwość stosowania leku w okresie karmienia piersią należy omówić z lekarzem.
Należy zachować ostrożność w przypadku podwyższonego poziomu bilirubiny, niewydolności wątroby i nerek, chorób krwi o nieznanej przyczynie oraz patologii zapalnych układu pokarmowego.
Lek jest dobrze tolerowany przez większość pacjentów. Działania niepożądane występują rzadko. Zazwyczaj objawiają się nudnościami, wymiotami, zgagą, dyskomfortem w okolicy nadbrzusza, objawami dyspeptycznymi, bólami głowy i zawrotami głowy. Istnieją również doniesienia o rzadkich reakcjach alergicznych, szczególnie na tle nietolerancji NLPZ i kwasu acetylosalicylowego.
Znacznie rzadziej (w odosobnionych przypadkach) występuje pogorszenie słuchu, pojawienie się szumów usznych, obrzęków, podwyższenie ciśnienia krwi (zwykle u chorych z nadciśnieniem tętniczym), zaburzenia snu, nadmierna potliwość, obrzęki, itp.
Spośród kortykosteroidów, w leczeniu zapalenia osierdzia najczęściej stosuje się prednizolon.
Prednizolon
Przeciwzapalny lek hormonalny, który jednocześnie ma działanie przeciwhistaminowe, antytoksyczne i immunosupresyjne, co przyczynia się do szybkiego zmniejszenia intensywności objawów zapalnych i bólu. Promuje wzrost poziomu glukozy we krwi i produkcję insuliny, stymuluje przekształcanie glukozy w energię.
Lek na różne choroby powodujące gromadzenie się dużej ilości płynu w osierdziu może być przepisywany doustnie, jak również w formie iniekcji (domięśniowo, dożylnie, dostawowo).
Skuteczną dawkę leku ustala lekarz w zależności od nasilenia patologii. Dawka dzienna dla dorosłych zwykle nie przekracza 60 mg, dla dzieci powyżej 12 lat - 50 mg, dla niemowląt - 25 mg. W ciężkich stanach nagłych dawki te mogą być nieznacznie wyższe, lek podaje się dożylnie powoli lub w infuzji (rzadziej domięśniowo).
Zwykle podaje się od 30 do 60 mg prednizolonu na raz. W razie potrzeby zabieg powtarza się po pół godzinie. Dawka do podania dostawowego zależy od wielkości stawu.
Lek przeznaczony jest do leczenia pacjentów powyżej 6 roku życia. Lek nie jest przepisywany w przypadku nadwrażliwości na niego, chorób zakaźnych i pasożytniczych, w tym w aktywnej fazie gruźlicy i zakażenia wirusem HIV, niektórych chorób przewodu pokarmowego, nadciśnienia tętniczego, niewyrównanej niewydolności serca lub cukrzycy, zaburzeń produkcji hormonów tarczycy, choroby Itsenko-Cushinga. Podawanie leku jest niebezpieczne w przypadku ciężkich patologii wątroby i nerek, osteoporozy, chorób układu mięśniowego ze zmniejszonym napięciem mięśniowym, aktywnych chorób psychicznych, otyłości, polio, padaczki, zwyrodnieniowych patologii wzroku (zaćma, jaskra).
Lek nie jest stosowany w okresie poszczepiennym. Leczenie prednizolonem jest dozwolone 2 tygodnie po szczepieniu. Jeśli szczepienie jest wymagane później, można to zrobić dopiero 8 tygodni po zakończeniu leczenia kortykosteroidem.
Świeży zawał mięśnia sercowego jest również przeciwwskazaniem do stosowania leku.
Jeśli chodzi o skutki uboczne, występują one głównie przy długotrwałym leczeniu lekiem. Jednak lekarze zazwyczaj starają się maksymalnie skrócić czas leczenia, aż do wystąpienia różnych powikłań.
Faktem jest, że prednizolon jest zdolny do wypłukiwania wapnia z kości i zapobiegania jego wchłanianiu, a w konsekwencji rozwojowi osteoporozy. W dzieciństwie może to objawiać się zahamowaniem wzrostu i osłabieniem kości. Ponadto przy długotrwałym stosowaniu można zauważyć osłabienie mięśni, różne zaburzenia układu sercowo-naczyniowego, wzrost ciśnienia śródgałkowego, uszkodzenie nerwu wzrokowego, niewydolność kory nadnerczy, a także może powodować drgawki. Steryd stymuluje produkcję kwasu solnego, w wyniku czego kwasowość żołądka może wzrosnąć wraz z pojawieniem się stanu zapalnego i owrzodzeń na błonie śluzowej.
Przy podawaniu pozajelitowym roztworu prednizolonu nigdy nie należy mieszać w tej samej strzykawce z innymi lekami.
Jeśli zapalenie osierdzia ma charakter zakaźny, a ściślej rzecz biorąc, jest wywołane przez zakażenie bakteryjne, przepisuje się skuteczne antybiotyki.
Wankomycyna
Jeden z innowacyjnych leków z nowej grupy antybiotyków - glikopeptydów. Jego cechą szczególną jest brak oporności na lek u zdecydowanej większości bakterii Gram-dodatnich, co umożliwia jego stosowanie w przypadku oporności patogenu na penicyliny i cefalosporyny, które są zwykle przepisywane w przypadku bakteryjnego zapalenia osierdzia.
Wankomycynę w postaci liofilizatu, który następnie rozcieńcza się do wymaganego stężenia solą fizjologiczną lub pięcioprocentowym roztworem glukozy, podaje się przede wszystkim kroplówką. Zaleca się powolne podawanie przez ponad godzinę. Stężenie roztworu oblicza się zazwyczaj na 5 mg na mililitr, ale ponieważ zaleca się ograniczenie wprowadzania płynu do organizmu w przypadku zespołu obrzękowego i dużej ilości wysięku w osierdziu, stężenie roztworu można podwoić. W takim przypadku szybkość podawania leku pozostaje stała (10 mg na minutę).
Lek, w zależności od dawki (0,5 lub 1 g), podaje się co 6 lub 12 godzin. Dawka dobowa nie powinna przekraczać 2 g.
U dzieci poniżej 1 tygodnia lek można podawać w dawce początkowej 15 mg na kilogram masy ciała, następnie dawkę zmniejsza się do 10 mg na kg i podaje co 12 godzin. U dzieci poniżej 1 miesiąca dawka nie jest zmieniana, ale odstęp między podaniami zmniejsza się do 8 godzin.
U starszych dzieci lek podaje się co 6 godzin w dawce 10 mg na kg. Maksymalne stężenie roztworu wynosi 5 mg/ml.
„Wankomycyna” nie jest przeznaczona do podawania doustnego. Nie jest uwalniana w takich formach ze względu na słabą absorpcję w przewodzie pokarmowym. Ale jeśli to konieczne, lek podaje się doustnie, rozcieńczając liofilizat z butelki 30 gramami wody.
W tej formie lek przyjmuje się 3-4 razy dziennie. Dzienna dawka nie powinna przekraczać 2 gramów. Jednorazowa dawka dla dzieci obliczana jest jako 40 mg na kilogram masy ciała dziecka. Czas trwania leczenia dla dzieci i dorosłych nie przekracza 10 dni, ale nie krócej niż tydzień.
Lek ma bardzo mało przeciwwskazań. Nie jest przepisywany w przypadku indywidualnej wrażliwości na antybiotyk i w pierwszym trymestrze ciąży. Od 4 miesiąca ciąży lek jest przepisywany zgodnie ze ścisłymi wskazaniami. Karmienie piersią należy przerwać podczas leczenia wankomycyną.
Gdy lek jest podawany powoli przez ponad godzinę, działania niepożądane zazwyczaj nie występują. Szybkie podanie leku jest obarczone rozwojem niebezpiecznych stanów: niewydolności serca, reakcji anafilaktycznych, zapaści. Czasami występują reakcje ze strony przewodu pokarmowego, szumy uszne, przejściowa lub nieodwracalna utrata słuchu, omdlenia, parestezje, zmiany w składzie krwi, skurcze mięśni, dreszcze itp. Pojawienie się niepożądanych objawów jest związane z długotrwałym leczeniem lub podawaniem dużych dawek leku.
Wybór leków na gromadzenie się płynu w osierdziu leży wyłącznie w gestii lekarza i zależy od przyczyny i charakteru patologii, która wywołała takie zaburzenie, ciężkości choroby i współistniejących patologii.
Środki ludowe
Należy powiedzieć, że wybór ludowych receptur skutecznych na zapalenie osierdzia nie jest tak duży. Od dawna udowodniono, że nie da się wyleczyć patologii serca samymi ziołami i zaklęciami, zwłaszcza jeśli chodzi o zakaźny charakter choroby. Ale ludowe środki mogą pomóc poradzić sobie z obrzękiem i stanem zapalnym.
Za najpopularniejszy przepis na zapalenie osierdzia uważa się napar z młodych igieł sosnowych, któremu przypisuje się działanie uspokajające i przeciwdrobnoustrojowe. Ten przepis skutecznie łagodzi stany zapalne w osierdziu, a tym samym zmniejsza objętość płynu w nim. Jest to doskonały środek do leczenia stanów zapalnych o etiologii wirusowej. Jego stosowanie jest również dozwolone w przypadku bakteryjnego wysiękowego zapalenia osierdzia, ale tylko jako dodatek do leczenia antybiotykowego.
Do naparu należy wziąć 5 łyżek rozdrobnionych igieł dowolnego drzewa iglastego, zalać je ½ litra wrzącej wody i trzymać na małym ogniu przez 10 minut. Zdjąć miksturę z ognia i odstawić w ciepłe miejsce na 8 godzin. Po przecedzeniu „leku” przyjmować go po jedzeniu, 100 g 4 razy dziennie. Daje organizmowi siłę do samodzielnej walki z chorobą.
Możesz spróbować zrobić nalewkę orzechową. 15 zmiażdżonych orzechów włoskich zalewa się butelką (0,5 l) wódki i parzy przez 2 tygodnie. Gotową nalewkę przyjmuje się 1 łyżkę deserową (1,5 łyżeczki) po śniadaniu i kolacji. Nalewkę należy rozcieńczyć w 1 szklance wody przed użyciem.
Napary ziołowe zawierające zioła o działaniu moczopędnym, uspokajającym, przeciwzapalnym i wzmacniającym są dobre do łagodzenia objawów choroby. Na przykład zbiór kwiatów lipy, głogu i nagietka, nasion kopru, słomy owsianej. Łyżeczkę naparu zalać szklanką wrzącej wody i odstawić w ciepłe miejsce na 3 godziny. Gotowy lek pić w ciągu dnia, dzieląc go na 4 dawki. Napar przyjmować pół godziny przed posiłkiem.
Lub inna kolekcja, w tym kwiaty głogu i rumianku, a także macierzanki i trawy nieśmiertelnika. Weź 1,5 łyżki kolekcji, zalej 1,5 szklanki wrzątku i odstaw w ciepłe miejsce na 7-8 godzin. Weź przecedzony napar pół szklanki trzy razy dziennie godzinę po jedzeniu.
Leczenie ziołowe tak niebezpiecznych i poważnych patologii, jak zapalenie osierdzia lub błon serca, nie może być uważane za główną metodę leczenia, zwłaszcza w ostrej fazie choroby. Tradycyjne receptury medyczne zaleca się stosować, gdy główne objawy choroby nieco ustąpią. Pomogą one również zapobiegać chorobom serca i wzmocnić układ odpornościowy.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopatia
Wydawałoby się, że jeśli ludowe leczenie zapalenia osierdzia, którego charakterystycznym objawem jest płyn w osierdziu w ilości 100 ml i więcej, nie jest tak skuteczne, to czy homeopatia może zmienić sytuację, ponieważ jej preparaty również zawierają wyłącznie naturalne składniki, które nie są uważane za silne leki? Ale niektórzy lekarze homeopaci twierdzą, że zapalenie osierdzia można wyleczyć środkami homeopatycznymi. To prawda, takie leczenie będzie długotrwałe i kosztowne finansowo, ponieważ recepta będzie zawierać kilka dalekich od tanich leków homeopatycznych na raz.
Na początku choroby, przy wzroście temperatury ciała i gorączce, przepisuje się lek Aconite. Jest on wskazany w przypadku bólu, który nasila się przy wdychaniu i ruchu, uniemożliwiając pacjentowi odpoczynek w nocy. Może również występować suchy kaszel. Często samo stosowanie Aconite usuwa objawy zapalenia osierdzia, ale czasami leczenie musi być kontynuowane.
Bryonia jest przepisywana, gdy suche zapalenie osierdzia zmienia się w wysiękowe. Jest wskazana w przypadku silnego pragnienia, silnego bólu serca, szczekającego napadowego kaszlu i niemożności głębokiego oddychania.
Kali carbonicum przepisuje się, gdy Aconite i Bryonia nie działają lub gdy zwleka się z zasięgnięciem porady lekarskiej, gdy pacjent odczuwa ból serca, pojawia się strach przed śmiercią, tętno staje się słabe i nieregularne, a także występuje wzdęcie brzucha.
Jeśli płyn w osierdziu gromadzi się powoli, należy zastosować lek Apis, który jest skuteczny w przypadku ostrego bólu serca, nasilanego przy uciepleniu, skąpym oddawaniu moczu i braku pragnienia.
Gdy w jamie osierdziowej gromadzi się pewna ilość wysięku, którego objętość nie zmniejsza się od kilku dni, ale praktycznie nie ma bólu ani temperatury, wskazany jest lek Cantharis. Dla niego, podobnie jak dla poprzedniego środka, charakterystyczne jest skąpe oddawanie moczu.
Leku Cantharis nie należy stosować w przypadku silnego bólu serca lub tachykardii.
Jeśli leczenie nie przyniosło oczekiwanego rezultatu, a choroba postępuje, przepisuje się silniejsze leki: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Leki te pomagają oczyścić organizm z toksyn, mobilizują jego siły wewnętrzne, pozwalają zmniejszyć skutki predyspozycji dziedzicznych i zapobiegają nawrotom choroby.
W leczeniu przewlekłego zapalenia osierdzia lekarz homeopata może zasugerować takie leki, jak: Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Plan leczenia, wskazujący skuteczne leki i ich dawkowanie, opracowuje lekarz homeopata indywidualnie, biorąc pod uwagę objawy choroby i cechy konstytucjonalne pacjenta.
Zapobieganie
Zapobieganie zapaleniu osierdzia polega na zapobieganiu patologiom, które mogą być powikłane przez gromadzenie się wysięku lub niezapalnego płynu w osierdziu. Polega to przede wszystkim na wzmocnieniu układu odpornościowego, terminowym i kompleksowym leczeniu patologii wirusowych, bakteryjnych, grzybiczych i pasożytniczych, aktywnym zdrowym trybie życia, który sprzyja normalizacji metabolizmu w tkankach organizmu, oraz na właściwym zbilansowanym odżywianiu.
Płyn w worku osierdziowym może tworzyć się z wielu powodów. Niektórym z nich można zapobiec, inne są poza naszą kontrolą. Ale w każdym razie opisane powyżej środki zapobiegawcze pomogą zachować zdrowie na długi czas, a jeśli nie udało się uniknąć rozwoju zapalenia osierdzia (np. w przypadku patologii pourazowej lub powikłań pooperacyjnych), leczenie choroby przy silnej odporności będzie przebiegać szybciej i łatwiej, a prawdopodobieństwo nawrotu będzie nieprzyzwoicie niskie.
Prognoza
Jeśli mówimy o hydropericardium, rokowanie w tej chorobie jest na ogół pomyślne. Bardzo rzadko prowadzi do tamponady serca, poza zaawansowanymi przypadkami, gdy płyn w osierdziu nagromadził się w ilościach krytycznych.
Jeśli chodzi o inne rodzaje zapalenia osierdzia, wszystko zależy od przyczyny patologii i terminowości leczenia. Prawdopodobieństwo zgonu jest wysokie tylko w przypadku tamponady serca. Jednak w przypadku braku odpowiedniego leczenia ostre wysiękowe zapalenie osierdzia grozi przejściem w postać przewlekłą lub zwężającą, w której upośledzona jest ruchomość struktur serca.
Jeżeli stan zapalny rozprzestrzeni się z osierdzia na mięsień sercowy, istnieje duże ryzyko wystąpienia migotania przedsionków i tachykardii.

